(一)一般资料
青年女性,湖南长沙,2015年9月12日入住湘雅医院急诊科。
(二)主诉
全身乏力、吞咽困难2天余。
(三)现病史
家属代诉患者及患者女儿于2015年9月10日进食桂圆后出现呕吐及腹泻(同食者有类似症状),就诊于长沙市某医院,予以输液治疗后呕吐、腹泻好转,但患者开始出现全身乏力、吞咽困难,咳嗽咳痰无力,予以雾化、吸痰后症状无明显缓解。为求进一步诊治,遂于9月12日收入我院留观室,病情恶化,出现呼吸费力,于9月13日15时50分转入EICU。自发病以来,食纳差,精神尚可,睡眠一般,体重较前无明显减轻。
(四)既往史、个人史、家族史
无特殊。
(一)体格检查
1.体温36.6℃,脉搏86次/min,呼吸24次/min,血压115/78mmHg。
2.神志清楚、急性面容,脸部潮红。
3.鼻唇沟变浅,双睑下垂,双眼球各方向运动受限,抬额、皱眉无力,伸舌无力,双侧咽反射消失。
4.心肺查体无明显异常。
5.腹软,无压痛及反跳痛,肠鸣音弱。
6.四肢肌力3级,肌张力低,四肢腱反射消失,病理征未引出。
(二)实验室检查
1.血常规(2015年9月12日)WBC 6.9×109/L,RBC 3.97×1012/L,Hb 118g/L,PLT 237×109/L,中性粒细胞百分比77.5%。
血常规(2015年9月 13日)WBC 6.8×109/L,RBC 4.14×1012/L,Hb 123g/L,PLT 185×109/L,中性粒细胞百分比71.9%。
2.肝功能(2015年9月 12日)TP 63.1g/L,ALB 36.5g/L,GLO 26.6g/L,TBIL 11.8μmol/L,DBIL 5.0μmol/L,ALT 8.5IU/L,AST 17.5IU/L。
肝功能(2015年9月13日)TP 55.6g/L,ALB 23.7g/L,GLO 31.9g/L,TBIL 21.1μmol/L,DBIL 10.2μmol/L,ALT 19.3IU/L,AST 20.4IU/L。
3.尿常规、肾功能、电解质、心肌酶、血糖、血乳酸、心肌酶、CRP、血气分析均是阴性。
4.腰穿 颅内压140mmH2O,常规示清亮透明,潘氏阴性,WBC 2×106/L,生化检查示微量蛋白0.66g/L,墨汁染色示阴性,革兰氏染色示阴性,抗酸染色示阴性。
5.胸片 ①考虑左下肺野感染;②心影稍大。
6.腹部泌尿系彩超 未见明显异常。
7.外院头部CT 未见明显异常。
8.头颅磁共振平扫+增强+DWI 左侧上颌窦、双侧筛窦炎。
(一)病例特点回顾
症状:
1.急性起病,发病前进食桂圆,以消化道症状起病,同食者出现相同症状。
2.神经系统症状最为明显,全身肌肉受累,眼肌、咽部肌肉、呼吸肌、全身肌肉对称性弛缓性麻痹,表现为吞咽困难、呼吸费力及四肢乏力。
体征:
急性面容,双睑下垂,双侧眼球各项运动受限。鼻唇沟变浅,抬额皱眉无力,伸舌无力,四肢肌力3级,肌张力低,腱反射消失,无病理征,无感觉障碍。
辅助检查:
1.脑脊液微量蛋白轻度升高,细胞数正常。
2.头颅磁共振和CT无明显异常。
(二)诊断分析
总结患者的病例特点,青年女性,急性起病,发病前进食桂圆,以消化道症状起病,同食者出现相同症状,神经系统症状最为明显,表现为吞咽困难、呼吸费力及四肢乏力,脑脊液微量蛋白轻度升高,细胞数正常,根据该患者的临床特点,诊断分析如下(图1)。
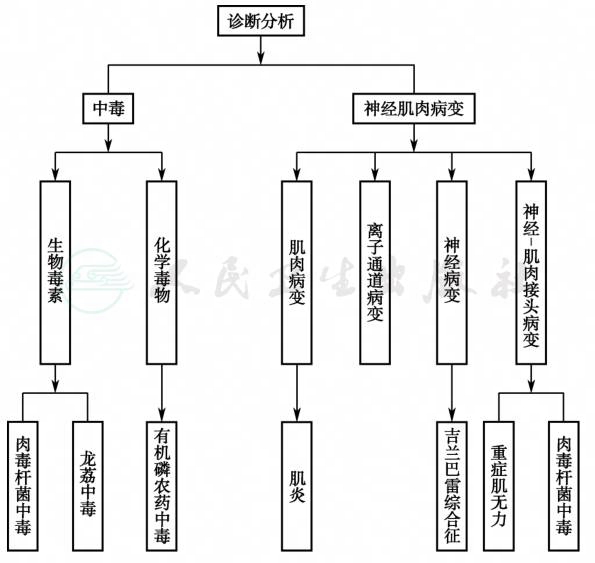
图1 诊断思路图
1.肉毒杆菌中毒
肉毒杆菌为严格厌氧的革兰氏阳性梭状芽孢杆菌。生物分型 A、B、Ca、Cb、D、E、F、G,引起人类疾病的主要是 A、B、E型[1],偶有F型,对神经组织亲和力最强的为A型,死亡率最高。
特点及作用机制:主要经消化道吸收[2],对酸稳定,胃肠道不能灭活,作用于神经-肌肉接头,阻止乙酰胆碱释放,全身肌肉松弛性麻痹。
临床表现:舌咽部症状,表现为张口、咀嚼、吞咽困难、不能鼓腮、鼻唇沟变浅、言语不清、构音不良、失声、咽干、咽喉部紧缩感;呼吸肌受累,表现为胸闷、憋气、发绀,周围性呼吸衰竭;婴儿中毒可出现便秘、吮乳无力、食欲下降、发育停滞,猝死等。
临床类型:轻度(仅有眼肌受累),中度(口咽部肌肉受累),重度(呼吸肌受累)。
诊断依据:根据病史,患者摄食可疑食品,一人以上发病;潜伏期短至2h,长至十几天,潜伏期愈短病情愈重;典型症状为复视、构音、发声和吞咽困难等延髓麻痹症状,无感觉障碍,意识清楚,通常不发热,但患者诊断该病还需获得实验室依据。
2.龙荔中毒
龙荔别名疯人果,和桂圆比较相似,它的外壳较龙眼平滑,没有真桂圆的鳞斑状外壳,果肉粘手,不易剥离,也没有龙眼肉有韧性,仅有些许带有苦涩的甜味。龙荔的果肉果核均有毒,尤其是果仁毒性更大,如果误食会造成头痛恶心、中毒性精神病,甚至还会造成生命危险。
3.有机磷农药中毒
有暴露史,体液中可检测到过量的化学药物[5]。
4.吉兰巴雷综合征
是一种免疫介导的多发性神经病,主要病变为多发神经根和周围神经节段性脱髓鞘,多数患者起病前1~3周有呼吸道或胃肠道感染的症状[3],急性起病,病情多在2周左右达到高峰。
首发症状常为四肢远端对称性无力,很快加重并向近端发展,可涉及躯干和颅神经,严重病例可累及肋间肌和膈肌导致呼吸麻痹。瘫痪为弛缓性,腱反射减弱或消失,病理反射阴性,感觉障碍一般比运动障碍轻,表现为肢体远端感觉异常和手套-袜套样感觉减退,也可无感觉障碍。
颅神经损害以双侧面神经麻痹最常见,其次为舌咽和迷走神经麻痹,表现为面瘫、声音嘶哑、吞咽困难。动眼、外展、舌下、三叉神经的损害较为少见;偶可见视神经盘水肿。自主神经功能损害可有出汗、皮肤潮红、手足肿胀、营养障碍、心动过速等症状。
发病后第2周,大多数患者脑脊液内蛋白增加而细胞数正常后接近正常,呈现蛋白-细胞分离现象。
该患者有胃肠道感染史,表现为对称性四肢弛缓性障碍、腱反射消失,有颅神经损害表现,脑脊液检查提示轻度的脑脊液蛋白细胞分离,但该患者的前驱感染几小时即出现症状、肌无力症状非上行性,四肢近远端肌力相同,患者无明显手套、袜套样感觉异常,遂暂不考虑此病。
5.重症肌无力
是一种神经肌肉接头传递障碍的获得性自身免疫性疾病,主要表现为骨骼肌极易疲劳,活动后症状加重,眼外肌常受累,症状呈晨轻暮重,电生理示低频重复神经电刺激波幅衰减10%以上,使用抗胆碱酯酶药物或休息可缓解病症,新斯的明试验阳性,血清抗体检测AchR-Ab、MuSK-Ab、Titin-Ab等阳性[4]。
(一)进一步完善
在患者家中的冰箱中检测到含肉毒杆菌的海蜇丝,经过询问,发现患者发病前有进食海蜇丝史。
(二)治疗过程
给予尽早使用肉毒抗毒素,首次注射10000~20000IU;之后酌情决定,每12h/次;只要病情开始好转或停止发展,可酌情减量或延长给药时间(图2)。
(三)治疗预后
使用肉毒抗毒素后第2天患者可睁眼、微笑及对话,第3天转出EICU(图3)。
图2 肉毒抗毒素
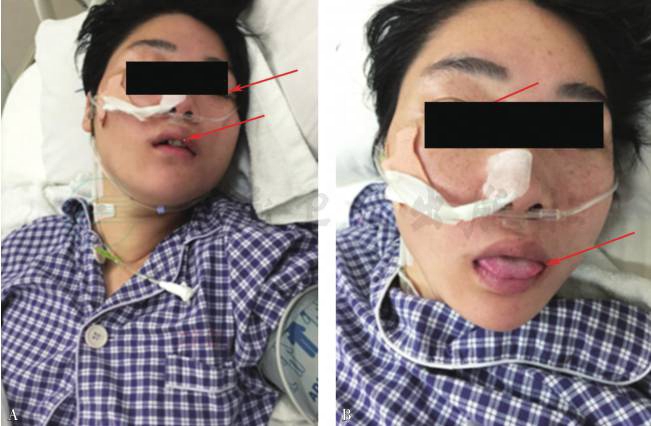
图3 使用肉毒抗毒素治疗
A为治疗前,双睑下垂,伸舌无力;B为治疗后,可睁眼、伸舌
(一)最后诊断
肉毒杆菌中毒
(二)诊断依据
急性起病,多人同时起病,以消化道症状起病,表现为呕吐、腹泻,神经系统症状最为明显,表现为吞咽困难、咳痰咳嗽无力、呼吸费力及四肢乏力;头部磁共振及脑脊液检查无明显阳性发现。在患者家中的冰箱中检测到含肉毒杆菌的海蜇丝,使用肉毒抗毒素后患者症状迅速好转,并康复出院,故肉毒杆菌中毒诊断明确。
(一)耳鼻喉科专家
呼吸困难原因很多,患者进食桂圆后出现呼吸困难,桂圆核为圆形,一旦堵塞气管,会出现急性呼吸困难,遂不考虑桂圆核进入气管;该患者无声嘶、呛咳,且纤维喉镜提示声带功能降低,考虑神经系统疾病可能性大,不考虑耳鼻喉疾病。此患者的吞咽障碍为病理性的,考虑神经系统疾病所致。
(二)神经内科专家
该患者急性起病,发病前进食桂圆,有呕吐及腹泻史,表现为吞咽困难、呼吸费力及四肢乏力;专科体格检查有颅神经损伤:对光反射灵敏,双睑下垂,双眼球各向运动受限,抬额、皱眉无力,伸舌无力,双侧咽反射消失;运动系统:四肢肌力3级,肌张力低;反射:四肢腱反射消失,病理征阴性。
定位诊断:颅神经、脊神经或肌肉受累?神经-肌肉接头?
患者肌酶正常,另外肌病起病慢,遂不考虑肌肉本身病变。
吉兰巴雷综合征:一般有1~4周前驱感染史,虽患者有运动异常,但患者无感觉异常,患者发病第2天行腰穿,查脑脊液有微量蛋白轻度升高,但吉兰巴雷综合征一般在发病后2周出现蛋白-细胞分离[6]。
神经-肌肉接头疾病,分为突触前膜、突触间隙、突触后膜病变。突触前膜病变如肉毒杆菌中毒,突触间隙如有机磷中毒,突触后膜病变如重症肌无力。
有机磷中毒:有明确的服毒史,为乙酰胆碱酯酶受抑制,致乙酰胆碱大量积聚,产生严重的神经功能紊乱,出现典型毒蕈碱样及烟碱样症状。
重症肌无力:患者横纹肌群肌力有波动性和易疲劳的特点,眼外肌常受累,症状呈晨轻暮重,新斯的明试验阳性,根据此病例特点,不考虑重症肌无力及有机磷中毒。
肉毒杆菌中毒:肉毒毒素作用于神经-肌肉接头,阻止乙酰胆碱释放,全身肌肉松弛性麻痹,可出现眼睑下垂、复视,张口、咀嚼、伸舌无力,构音不良、吞咽困难、四肢软瘫、尿潴留、呼吸衰竭等症状,此患者症状与肉毒杆菌中毒症状相符,需在患者食物、呕吐物、排泄物和血清中检测肉毒杆菌明确诊断。
(三)消化内科专家
患者呕吐、腹泻在进食桂圆后出现,与进食相关,遂考虑为食物因素所致;吞咽困难分为口咽性、食道性、神经肌肉性。
口咽性包括口腔溃疡、急性扁桃体炎、急性咽炎、延髓麻痹等;食道性包括炎性狭窄、食道肿瘤、食道溃疡、食道外压性疾病等;神经肌肉疾病包括贲门性迟缓、弥漫性的食管肌肉痉挛、风湿结缔组织疾病所致系统性硬化等。
根据患者颅神经损伤的情况,此患者考虑口咽性吞咽困难。延髓麻痹所致可能大,鉴别真性延髓麻痹和假性延髓麻痹还需询问患者有无声嘶、呛咳、声带麻痹等症状,并需提供纤维喉镜检查结果。
该患者无肌痛,肌酶不高,遂不考虑肌炎、肌病。致病因子可能是影响神经递质、神经通路传导的毒物因素,如乙酰胆碱受体受到抑制。
桂圆虽无毒,但污染的桂圆可有毒,需区分化学毒素和生物毒素,化学制剂污染症状一般为一过性,呕吐、腹泻、毒物排出后病情可逐渐缓解;
此患者考虑外毒素致病可能性大,可能为某种细菌污染桂圆,机体出现保护性呕吐、腹泻,此细菌在肠道厌氧的环境下释放某种外毒素,该细菌可能本身并不致病,对肠黏膜没有损伤,只有一过性的呕吐、腹泻,并没有导致肠道的后续损伤,肠黏膜吸收外毒素入血后,此外毒素作为神经毒素,可能广泛作用于机体的神经传导系统,产生了系列的临床表现,包括消化系统、呼吸系统、神经系统的症状,根据以上分析考虑诊断为肉毒杆菌中毒可能性大,且患者的临床症状和疾病进展过程与肉毒杆菌中毒相符。
1.在此患者的诊断中,询问病史不全面,一开始未问及进食海蜇丝病史,错过关键证据;在无法明确诊断时,可求助其他部门,帮助我们寻找关键证据;此患者在未查明病因时,无特效药治疗,但患者以肌无力症状为主,试用新斯的明有效,可暂时帮助患者改善症状,赢得宝贵的救命时间。
2.疑似中毒临床诊断中的新思维
(1)群发性:同一工作生活环境的人,同时或相继发病者。
(2)健康人突然发病,多个酶学指标同时升高或器官损害,原因不明难于诊断者。
(3)突发性意识障碍者,要有排除中毒的潜意识。
(4)不明原因广泛出血者,若出凝血时间延长,要排除中毒。
(5)千方百计寻找毒理学证据,充分利用互联网+。
(邓跃林 王爱民)
[1]NAYAK SU,GRIFFISS JM,MCKENZIE R,et al. Safety and pharmacokinetics of XOMA 3AB,a novel mixture of three monoclonal antibodies against botulinum toxin A. Antimicrobial Agents and Chemotherapy,2014,58(9):5047-5053.
[2]WALTON RN,CLEMENS A,CHUNG J,et al. Outbreak of type E foodborne botulism linked to traditionally prepared salted fish in Ontario,Canada. Foodborne Pathogens & Disease,2014,11(10): 830-834.
[3]MULLINS RJ,XU S,PEREIRA EF,et al. Prenatal exposure of guinea pigs to the organophosphorus pesticide chlorpyrifos disrupts the structural and functional integrity of the brain. NeuroToxicology,2015,48:9-20.
[4]HUIZINGA R,VAN D BB,VAN RW,et al. Innate immunity to campylobacter jejuni in guillain-barre syndrome. Annals of Neurology,2015,78(3):343-354.
[5]MALKK I,HEM I. Improved diagnostic sensitivity can aid the correct choice of treatment for patients with myasthenia gravis. Nature Reviews Neurology,2015,11(8):428-428.
[6]WAKERLEY BR,YUKI N. Guillain-Barre syndrome. Expert Rev Neurother,2015,15(8): 847-849.











