(一)临床特点
男性,47岁,公务员。因右胸腹部出现皮疹20个月,发现胸腔积液18个月,于2014年4月24日入院。2013年8月患者右胸部出现轻度皮疹,未予重视。自诉右胸皮疹范围逐渐增大(图1),且出现右侧腋窝淋巴结肿大,伴盗汗。2013年10月于当地医院行胸部超声、肺部CT发现右侧胸腔积液、右侧腋窝淋巴结肿大,给予左氧氟沙星、头孢他啶抗感染治疗,效果欠佳。2013年11月就诊于当地医院,完善检查:①右侧胸部皮肤活检提示:表皮灶性基底细胞液化变性,不排除局限性硬皮病。②右侧腋窝淋巴结活检提示:镜下见破碎淋巴组织,未见恶性证据。诊断:结合病史,考虑硬皮病。给予积雪苷片(3粒口服3次/日)、积雪苷软膏治疗,复查胸部超声仍有胸腔积液,淋巴结肿大及前胸壁皮疹未见好转。2014年10月就诊于当地医院,完善检查:①胸部CT:肺部炎症、右侧胸腔积液。②PET-CT提示:右侧第7肋腋段骨质破坏,右下腋侧局部胸壁软组织肿胀,右侧锁骨上、右侧腋窝多个肿大淋巴结,考虑感染性病变,结核可能性大。当时未予特殊治疗。2014年11月4日就诊于当地医院,胸腔穿刺抽水,胸水结果提示为渗出液,结合其他各项辅助检查,该院考虑结核病可能性小,建议淋巴结活检协助诊治,患者家属拒绝上述检查而出院。11月13日患者开始自行口服异烟肼、吡嗪酰胺、利福平、乙胺丁醇抗结核治疗(具体不详),患者家属自诉经治疗后盗汗减轻,右侧腋窝淋巴结较前缩小,皮疹无变化,2015年1月复查胸部CT未见好转。2015年1月就诊于北京某院,完善检查:①胸腔积液:送检胸水涂片及细胞病理学未见阳性结果;常规生化结果考虑为渗出液。②右腋下淋巴结穿刺活检:穿刺淋巴结组织增生明显,结合免疫组化,不除外反应性增生。③右侧胸膜活检:穿刺致密纤维结缔组织及骨骼肌纤维呈慢性炎。④骨扫描:右第7、8后肋骨活性增强改变。继续诊断性抗结核治疗:氨基水杨酸异烟肼0.3g 3次/日,利福喷丁0.45g 2次/周,吡嗪酰胺0.25g 3次/日,盐酸乙胺丁醇0.75g 1次/日,乳酸左氧氟沙星片 0.2g 2次/日,同时激素治疗(1月21日给予地塞米松 5mg 滴斗入,出院后给予泼尼松10片,口服,每周减1片,3月30日已停药)。疗效:腋窝淋巴结及皮疹好转,胸腔积液减少,家属自诉停用激素治疗后胸腔积液增多。2015年4月24日就诊于我院。2012年冠心病,急性心肌梗死,冠脉支架植入术后2年余,2015年诊断2型糖尿病,2002年车祸伤,双肩胛、肋骨、左腓骨骨折,无吸烟史,偶有饮酒。
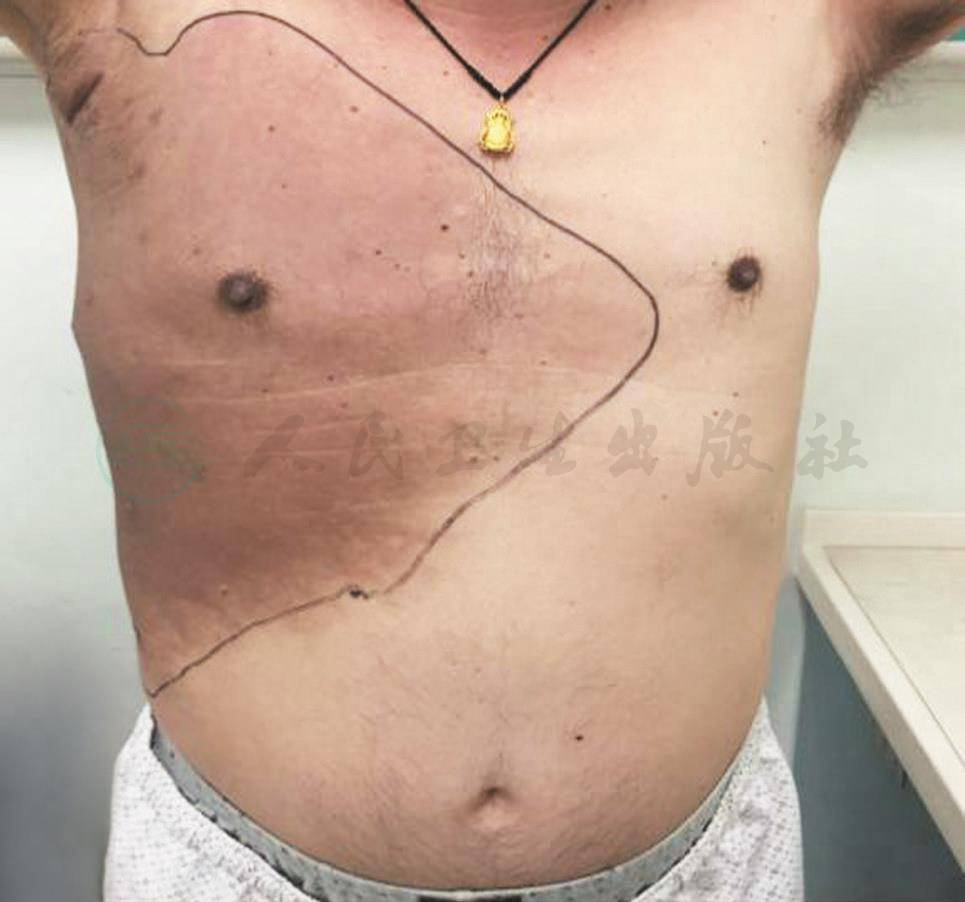
图1 治疗前(皮肤)
(二)入院查体
T 37.1℃,P 89次/分,R 20次/分,BP 138/72mmHg。慢性病容,右侧胸背部暗红色皮疹,右腋窝可触及肿大淋巴结。双侧呼吸运动度对称,语颤无增强,双肺叩诊清音,右下肺呼吸音减弱。心脏、腹部、四肢及神经系统检查无明显异常。
(三)辅助检查
血象、血沉、结核三项、G试验、呼吸道病原及风湿免疫检查均未见异常。T-SPOT阳性。IgG 1410mg/dl,IgG4 355mg/dl。胸腔积液:送检胸水涂片及细胞病理学未见阳性结果;常规生化结果考虑为渗出液。胸部CT:右侧胸壁软组织占位并肋骨破坏及纵隔、腋窝淋巴结多发转移,不除外胸壁来源的恶性肿瘤;双肺炎症(图2、图3、图4)。小器官超声:双侧腋下多发肿大淋巴结。我院病理会诊(外院腋窝淋巴结标本):其内见血管内皮细胞增生显著。我院右侧腋窝淋巴结活检病理:Castleman病(巨大淋巴结增生症),透明血管型。免疫组化染色结果:CD3(T 细胞 +),CD20(B 细胞 +),CD21(+),CD34(血管 +),CD38(+),Ki-67(+25%~50%)。我院病理会诊(外院胸壁皮肤标本):考虑血管源性肿瘤,以上皮样血管内皮细胞瘤可能性大。我院右胸腹部皮肤活检:不除外血管肉瘤。北京协和医院病理会诊:(外院淋巴结):淋巴结结构存在,淋巴滤泡生发中心缩小,滤泡间见较多浆细胞浸润伴小血管增生。(外院皮肤):真皮胶原纤维及小血管显著增生,伴少许淋巴细胞浆细胞浸润;结合免疫组化考虑为IgG4相关性疾病,建议结合临床并作相关检查及测定血清IgG4水平。(我院淋巴结):CD138(+)、CD38(+)、IgG4/IgG(大于 40%)、IgG4(100 个 /HPF)。(我院皮肤):CD138(+)、CD38(+)、IgG45、IgG4(100 个 /HPF)。诊断考虑:淋巴结:Castleman disease。皮肤:不除外高分化血管肉瘤。
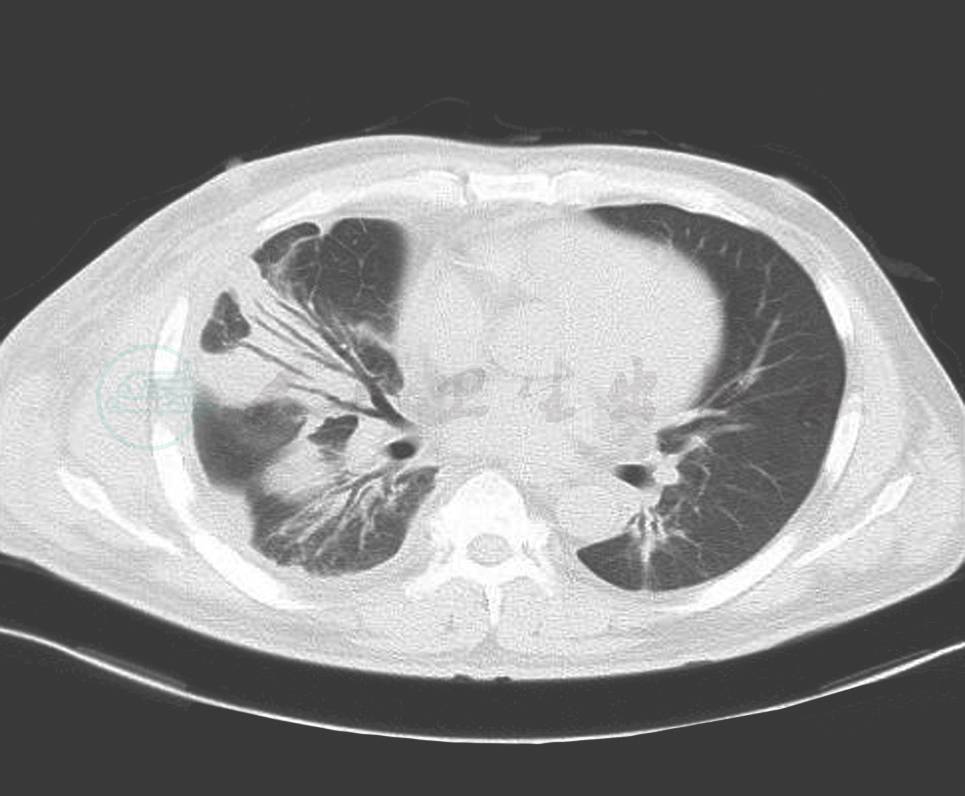
图2 治疗前(肺部)
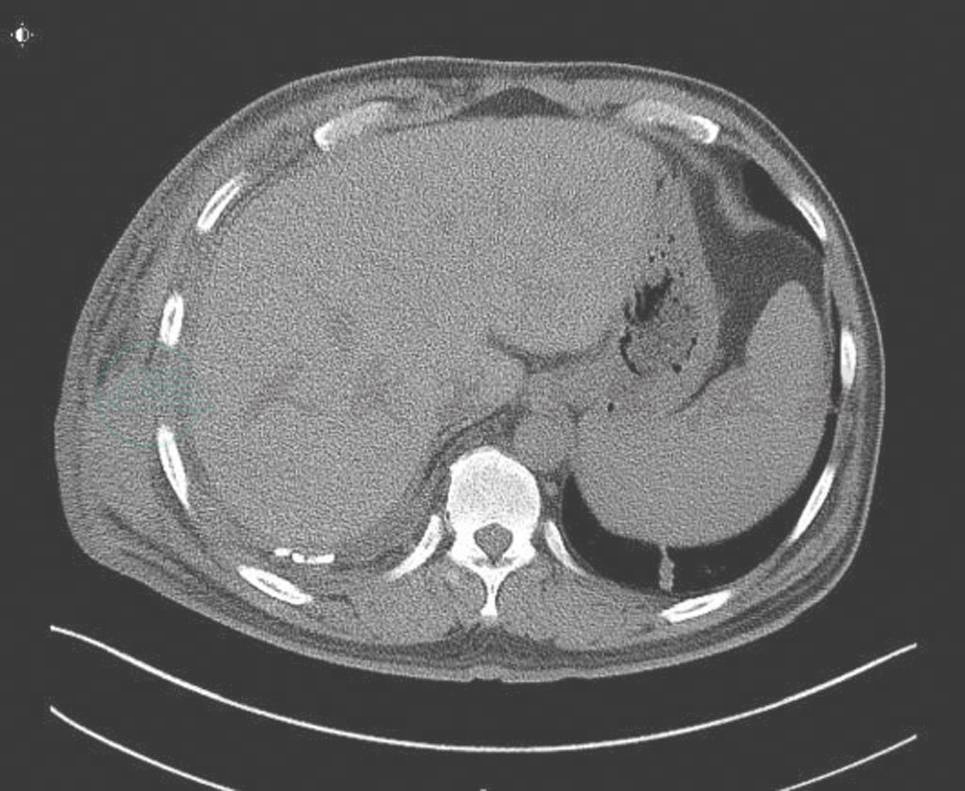
图3 治疗前(胸水和软组织肿胀)
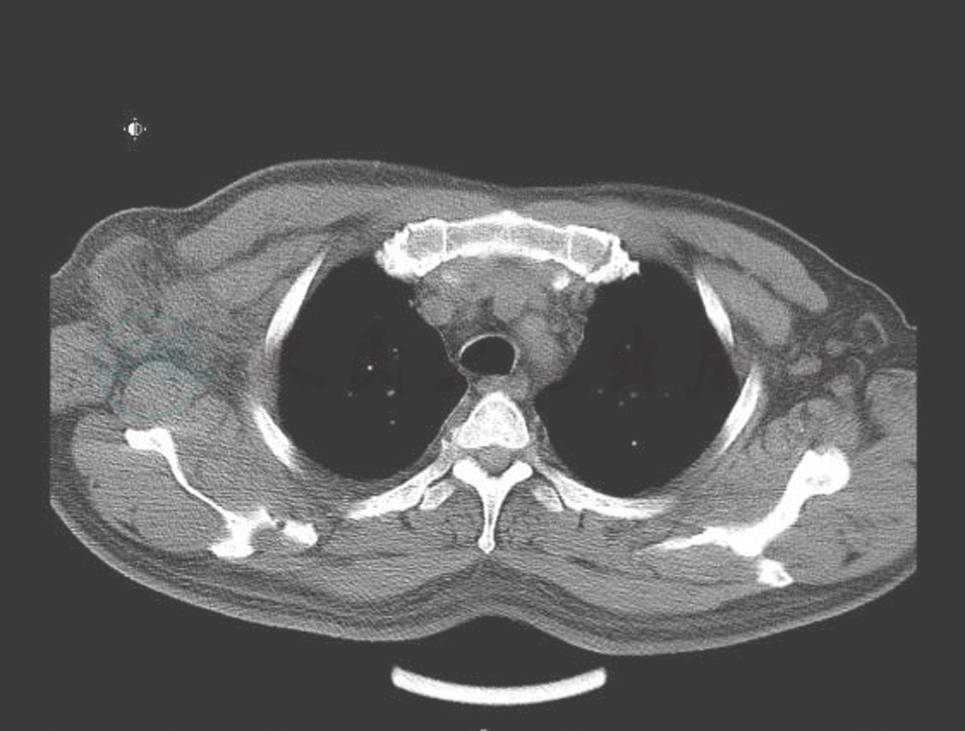
图4 治疗前(淋巴结)
入院后完善相关检查,给予增强免疫治疗。4月27日行超声引导下胸腔穿刺引流,共引流出胸水3000ml后拔除引流管。我院病理科会诊患者外院病理切片,考虑上皮样血管内皮瘤可能性大。患者于4月28日取右侧胸壁皮肤活检,病理回报为不除外血管肉瘤。5月7日在局麻下行右侧腋窝淋巴结活检,病理回报Castleman病,透明血管型。后于5月19日将我院皮肤、腋窝淋巴结病理切片送协和病理科会诊,考虑IgG4相关性疾病,建议完善相关血清学检查。完善IgG、IgG4检查,并于5月26日请全院联合会诊,综合皮肤科、风湿科、CT室、病理科会诊意见,考虑Castleman病合并高分化血管肉瘤可能性大,并于6月9日、6月10日分别行超声引导下淋巴结活检、局麻下皮肤活检,结合我院病理报告及协和医院病理会诊报告进一步考虑为巨大淋巴结增生症(Castleman病)合并高分化血管肉瘤。治疗方面于6月15日开始给予激素治疗:醋酸泼尼松片 40mg 口服 1次/日,同时给予护胃、降糖等治疗,病情稳定后出院,1月后来院复查,肺部CT(图5、图6、图7)及胸部皮疹(图8)较前明显改善。
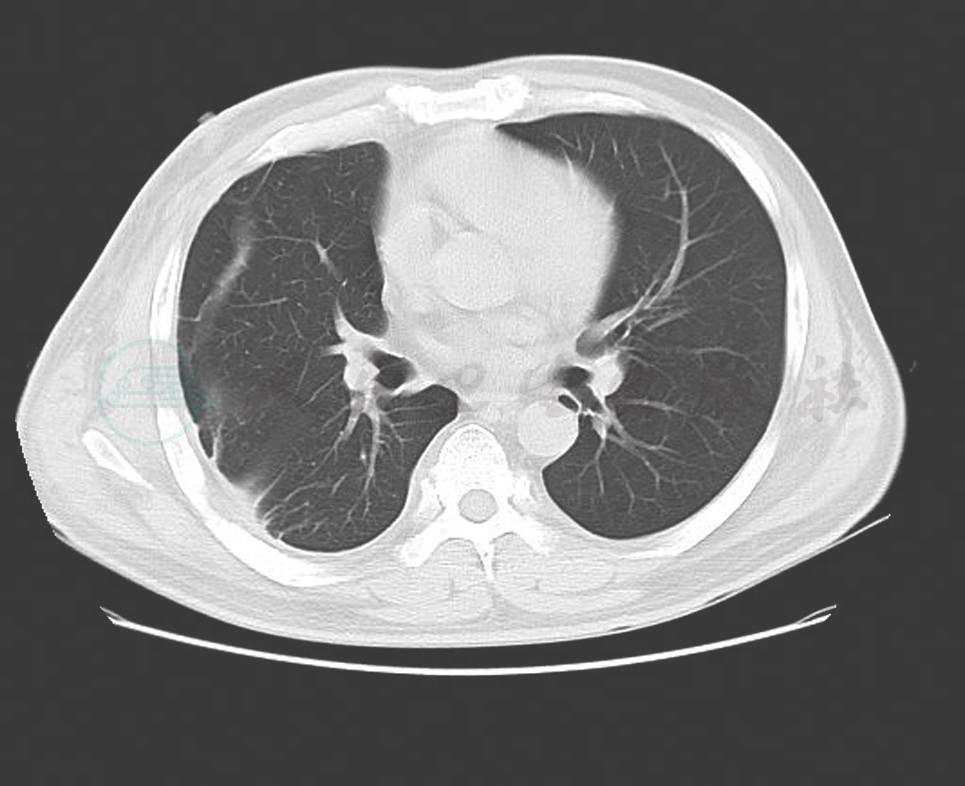
图5 治疗1个月后(肺部)
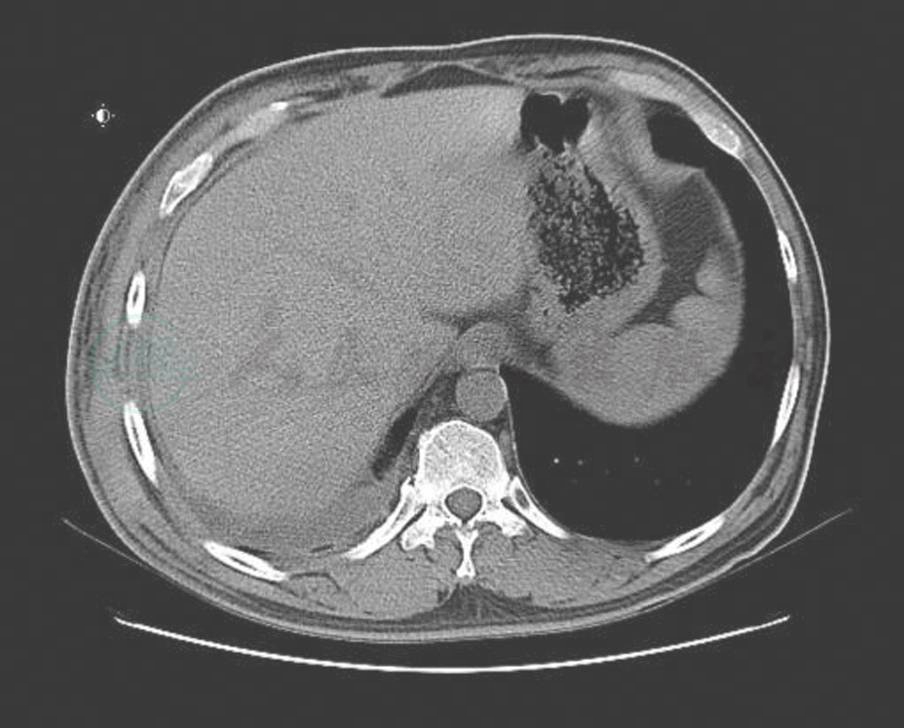
图6 治疗1个月后(胸水和软组织肿胀)
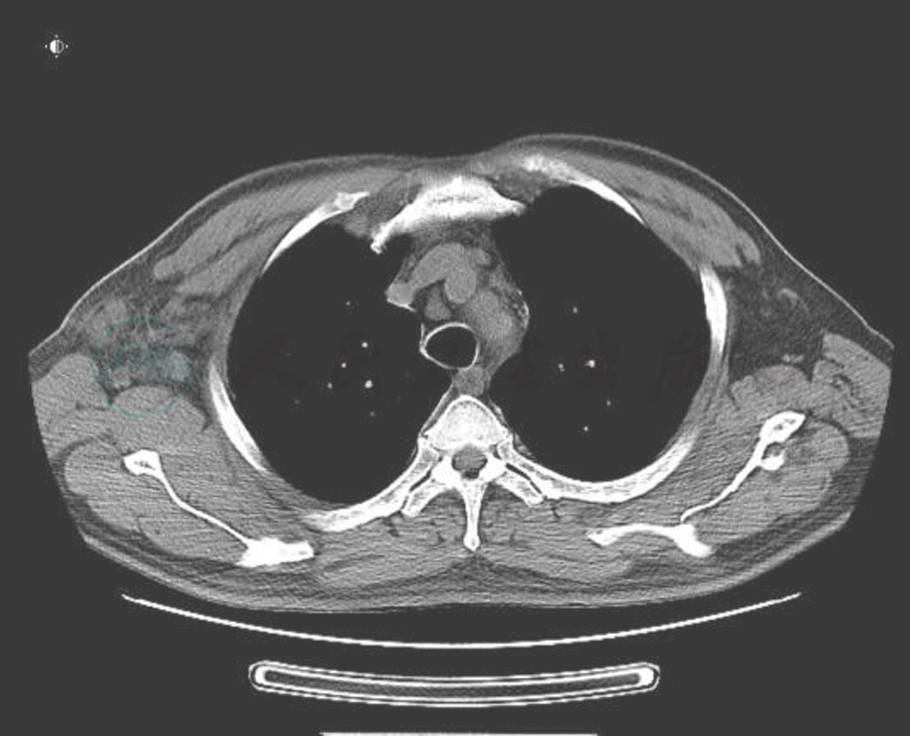
图7 治疗1个月后(淋巴结)
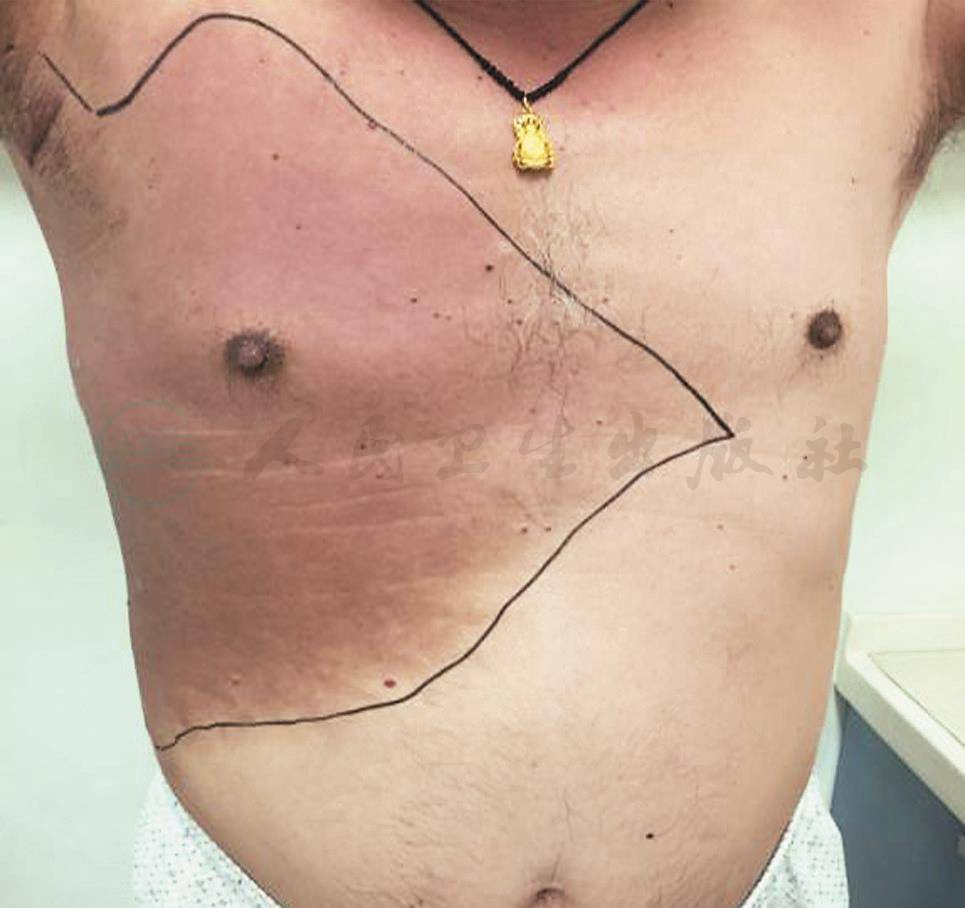
图8 治疗1个月后(皮肤)
巨大淋巴结增生症(Castleman病);高分化血管肉瘤;IgG4相关性疾病不除外。
巨大淋巴细胞增生症(Castleman’s diease,CD)是一种少见疾病,病因未明。其病理特征为明显的淋巴滤泡、血管及浆细胞呈不同程度的增生,临床上以深部或浅表淋巴结显著肿大为特点,部分病例可伴全身症状和(或)多系统损害,为不明原因的抗原刺激或免疫调节障碍引起的淋巴系统反应性增生病变。
CD的病理组织学分型:①透明血管型(单发型),最常见(90%)。增长慢,58%~97%无症状,局限性疾病。多为偶然查体发现的脏纵隔或后纵隔或肺门肿物,以气管或肺门部多件,30岁以下者占70%。病理特征为病变淋巴结内广泛毛细血管增生,小生发中心周围以淋巴细胞为主的浸润。个别病例并发Kaposi肉瘤或霍奇金淋巴瘤。②浆细胞型(多发型),少见(8%~9%),以50~60岁多见,淋巴结受累常为多不威力巴结肿大,即所谓的“多中心Castleman病”多为此类型,也累及浅表淋巴结,有多器官、多系统。多部位受累。全身症状重,可有发热、减重、中毒贫血、肝脾大、ESR增加、免疫球蛋白高、白蛋白低等。出现ANA、dsDNA等自身抗体,类风湿因子,Coombs试验可阳性,血清铁、总铁结合力下降。此外,尚有IL-6增高所致的炎症和自身免疫异常造成的气管损害,出现渐起的肝脾大,膜性肾小球肾炎,间质性肺炎,血管炎,重症肌无力,干燥综合征,自身免疫性血细胞减少,男性乳腺发育,糖代谢异常,甲状腺功能低下等,甚至出现高黏血症群、多发神经炎、口炎、角膜炎、骨纤维化、皮疹、红斑、结节、色素沉着、特征性的多发紫罗兰色皮肤结节、FOEMS综合征。本型的主要特征为滤泡间各级浆细胞成片增生,可见Russell小体,同时仍有少量淋巴细胞及免疫母细胞。③混合型(多中心型),混合型是兼有两种类型的混合体,有不典型的淋巴滤泡样结构,滤泡间除了成片的浆细胞有巨大淋巴结增生、淋巴结错构瘤、良性巨淋巴结外,还有血管增生样玻璃样变。鉴于Castleman病的单发与多发两型间显著的临床差异,目前认为:单发局限型可能为错构瘤样的淋巴组织、局灶性淋巴增生或感染性淋巴结炎,而多发弥漫型可能与不明原因的免疫反应有关,病理过程可能类似于HIV感染。免疫组织化学染色呈滤泡及其周围增生的套区B细胞CD20、CD45RA阳性,滤泡间散在CD45RO阳性的T细胞和B淋巴细胞。透明血管型和浆细胞型均有κ和λ的阳性染色,显示其有多克隆型。
临床表现:发病以女性多见,男女之比约1∶4。任何年龄均可发病,但单发者常见于年轻人,多发者常年龄偏大。淋巴组织增生可发生在淋巴结存在的任何部位,以胸部的纵隔最多见(60%~80%),其次为颈部(10%~14%)、腹部(5%~10%)、腋部(2%~4%)等,偶见结外组织,如喉、外阴、心包、颅内、皮下、肌肉等。临床表现多数无症状,可压迫气管引起反复肺部感染,可有咳嗽、憋气、减重、不适、发热等。偶见慢性贫血或蛋白异常血症。
CD诊断标准:
(1)LCD诊断标准
①单一部位淋巴结肿大;②特征性增生性组织病理学改变并排除可能的原发病;③除PC型外多无全身症状如贫血、血红细胞沉降率增快、球蛋白增高等异常;④肿瘤切除后长期存活。
(2)MCD诊断标准
①具有特征性组织病理改变;②显著淋巴结肿大并累及多处外周淋巴结;③多系统受累表现;④排除已知可能的病因。必须指出,单凭组织病理学或临床表现可能均难以做出肯定、正确的临床病理诊断,必须把两者结合起来,特别是MCD。特殊病例还需反复多部位反复送检,以期尽早明确诊断。
预后:
局限单发者预后好,即使切除不完整,也无复发。全身多发型病变者(主要指浆细胞型)预后较单发者差很多,很多病人发展成严重的感染,甚至恶变为淋巴瘤,需严密随诊。局限型Castleman病可通过手术完整切除获得治愈。多发型Castleman病临床转归有三种:进行性致死、慢性迁延性和恢复;死亡率50%,平均存活27个月。男性、纵隔淋巴结肿大、复发者预后差。尤其是浆细胞型一般预后不良,常因合并严重感染,或有20%~30%的病例转化为恶性淋巴瘤、浆细胞瘤及Kaposi肉瘤,于数月至数年内死亡。
本病例中的患者,本身有基础疾病,起病时无特异性临床表现,病变为多部位受累,抗感染、抗结核治疗效果均欠佳,多次行腋窝淋巴结及胸腹壁皮肤活检,结合其病理结果最终主要考虑为巨大淋巴结增生症(Castleman病)合并高分化血管肉瘤,但仍不能完全除外IgG4相关性疾病。
巨大淋巴结增生症(Castleman病)与IgG4相关性疾病均可出现多系统受累和血IgG4升高,其鉴别主要在于组织病理学依据。巨大淋巴结增生症(Castleman病)根据病理特征分为三种类型:①透明细胞型主要病理特征为病变区域缺乏淋巴窦,可见透明血管滤泡,泡间为明显有很多高内皮小静脉,组织主要是小淋巴细胞;②单中心浆细胞型主要病理特征为淋巴结的结构保存,可见反应性淋巴滤泡,伴有透明血管滤泡,淋巴结可见浆细胞浸润,浆细胞缺乏明显异型性,无霍奇金淋巴瘤的证据;③混合型主要病理特征为淋巴结结构保存,增生或萎缩蜕变的淋巴滤泡,伴透明血管滤泡,滤泡间成熟浆细胞较多,可伴有免疫母细胞和浆母细胞,与HHV8相关时可见散在HHV8阳性的大淋巴样细胞。IgG4相关性疾病诊断标准为:①单个/多脏器呈弥漫/局限性肿胀或肿大为特征;②血清IgG4升高(≥135mg/dl);③组织病理特点为淋巴细胞及浆细胞浸润及纤维化,浸润的IgG4阳性浆细胞(IgG4+/IgG+比率>40%,并且>10个IgG4+浆细胞/HPF)。具备上述①、②、③条者可确诊,具备①、③条者很大可能,具备①、②条者有可能。该患者淋巴结病理结果提示淋巴结内见多量增生的淋巴滤泡结构,滤泡中心见血管增生呈胸腺小体样改变,周围套细胞排列呈洋葱皮样结构,滤泡间见浆细胞浸润及小血管增生、透明变性,符合巨大淋巴结增生症(Castleman病)透明细胞型。但该患者临床表现及组织病理学结果还符合IgG4相关性疾病诊断标准中的第①、②条,仅第③条中纤维化改变未能发现,根据确诊条件判断仍存在IgG4相关性疾病可能。此外,即使满足IgG4相关性疾病诊断标准,多中心型Castleman病不属于IgG4相关性疾病,而是一种高IL-6综合征,以至于该患者最后诊断为“巨大淋巴结增生症(Castleman病) 高分化血管肉瘤IgG4相关性疾病不除外”。可见,Castleman病与IgG4相关性疾病鉴别十分困难,临床中应警惕此类疾病。
临床小贴士
1.巨大淋巴结增生症在临床中是一种少见疾病,目前病因不明确,主要临床表现为多发淋巴结肿大,可伴全身性或多系统损害。
2.巨大淋巴结增生症和 IgG4相关性疾病在临床中诊断及鉴别均十分困难,主要依靠组织病理学,但在无二者相关的特征性病理改变时临床中诊断仍面临巨大困难。
3.巨大淋巴结增生症主要治疗药物为糖皮质激素,但需警惕其可能继发肿瘤、皮肤肉瘤等疾病。
(杨 震)
1.Vasaitis L.IgG4-related disease:a relatively new concept for clinicians.Eur J Med,2016,27:1-9.
2.Jo Jh,Park YS,Jeon Yk,et al.Comparison of Plasma Cell Type of Castleman’s Disease and IgG4-Related Sclerosing Disease:A Histopathological and Immunohistochemical Study.Pathobiology,2011,78:227-232.
3.Soumerai JD,Sohani AR,Abramson JS.Diagnosis and management of castleman disease.Cancer Control,2014,21(4):266-278.
4.Son HW,Huh IY,Lee SH,et al.General anesthesia in a patient with multicentric Castleman’s diease:a case report.Korean Anesthesiol,2015,68(3):304-308.











