作 者:张晗芸(主治医师 浙江大学医学院附属第二医院消化内科)
指导者:王彩花(主任医师 浙江大学医学院附属第二医院消化内科)
较早被认识的可诱发缺血性肠炎的药物为避孕药。50岁以下女性的缺血性肠炎绝大部分与避孕药有关,年龄最小的为16岁。特利加压素、抗利尿激素、那拉曲坦等均可诱发缺血性肠炎。国内王斌等报道,胃镜下去甲肾上腺素冲洗也可致缺血性肠炎。干扰素导致的缺血性肠炎国外报道至今已12例,而国内未见报道。但据报道,部分患者在缺血性肠炎缓解后再次使用未再发生此并发症。2012年,意大利Dalbeni等报道1例自身免疫性肝炎患者应用免疫抑制剂激素和硫唑嘌呤治疗后出现了类似炎性肠病的全结肠的缺血性肠炎。最近Shah等报道了一例32岁的男性精神分裂症患者服用氯氮平后并发缺血性肠炎,推测与氯氮平的抗胆碱能作用有关。中药相关的缺血性肠炎报道很少,国外有口服麻黄及含麻黄属植物的减肥药导致的缺血性肠炎的报道。升血小板胶囊由青黛、牡丹皮、连翘等多种药材制成,广泛用于治疗血小板减少的患者。其中的青黛是爵床科植物马蓝、豆科植物木兰、十字花科植物菘蓝、草大青或蓼科植物蓼蓝叶中的干燥色素,主要的化学成分为靛蓝5%~8%,靛玉红0.1%,具有清热解毒、凉血止血、散肿消斑的功效。1991年起,青黛相关的消化道出血个案病例相继报道。国内索宝军等报道了13例青黛相关的缺血性肠黏膜损伤的病例。分析相关资料发现,服用药物至发病时间可为数小时至4个月,停药后症状在3~5天内消失。
该例患者首次发病时服升血小板胶囊已1个月余,此后2次发病在服药后1周内,停药次日则症状缓解。虽患者有结缔组织病的基础,但相关治疗不变。所以,升血小板胶囊是导致缺血性肠炎的独立危险因素。这提示对缺血性肠炎,临床医师不能忽视相关的药物因素,应及时调整或停用有关药物。对缺血性肠炎的高危患者,临床应用升血小板胶囊等药物时应权衡利弊,认真评估,仔细观察。
升血小板胶囊诱发缺血性肠炎发病机制尚不十分清楚,考虑与以下因素有关:①青黛对肠黏膜的刺激作用,使肠黏膜受损;②可致腹泻,而剧烈腹泻可导致血容量减少、肠内压增高、血管痉挛等,致肠壁血供不足。该例患者首发症状即为腹痛、水样便;③青黛有明显的促凝血作用,导致黏膜血管血栓形成,从而引起肠黏膜缺血。
综上所述,升血小板胶囊等多种药物可诱发缺血性肠炎,临床医师应充分认识并重视,个体化、多方面地分析,以杜绝或减少医源性缺血性肠炎。
1.患者基本情况
患者:女性,45岁,汉族,已婚。
入院时间:2011年11月24日。
主诉:下腹痛1个月,便血2天。
现病史:患者1个月前无明显诱因出现下腹阵发性绞痛,不剧烈,持续时间几分钟,能自行缓解,不向他处放射,无其他不适。当地医院考虑为“妇科疾病”。患者服用中药后症状减轻。2天前,患者无明显诱因再次出现下腹持续性绞痛,以左下腹明显,不向他处放射,伴恶心、呕吐,呕吐物为胃内容物,未见咖啡色样液体,排2次黄色水样便后排暗红色血便3次,量共约200mL,无发热,到当地医院住院诊治,考虑为“便血待查:肠道肿瘤?肠扭转?出血性肠炎?”经抗感染、抑酸、止血、补液等对症治疗,患者症状无明显好转,为求进一步诊治来我院急诊科,予抗感染、止吐、解痉等治疗。现患者感觉下腹持续隐痛,不剧烈,今排一次黄色糊状便,急诊以“消化道出血”收住入院。患病以来,患者食欲缺乏,睡眠差,小便无特殊,体重无明显变化。
既往史:干燥综合征病史10年,现口服泼尼松10mg qd、硫酸羟氯喹0.1g bid等。发现胆囊结石10年,无不适症状。海鲜过敏,表现为皮疹。
2.入院查体
生命体征:T 37.4℃,R 20次/min,P 68次/min,BP 109/67mmHg,意识清,无特殊面容。浅表淋巴结未触及肿大,皮肤、巩膜未见黄染,未见肝掌、蜘蛛痣。心律齐,未闻及心前区病理性杂音,双肺呼吸音清。腹部平坦,未见胃肠型和蠕动波,未见腹壁曲张静脉。腹软,左下腹轻压痛,无反跳痛及肌卫,未触及腹部包块,肝脾肋下未触及,胆囊未触及肿大,Murphy征阴性,移动性浊音阴性,无肝区叩痛,肠鸣音5次/min,无亢进。双下肢无水肿。
3.入院辅助检查
血常规:白细胞计数7.5×109/L,血红蛋白124g/L,血小板计数66×109/L(↓),中性粒细胞占比86%(↑)。
粪便常规:红色,粘冻状,红细胞+++(↑),白细胞(3~8)×109/L。
尿常规、凝血谱、肝肾功能、电解质、淀粉酶、血沉均无特殊。
甲状腺功能:游离T3 2.87pmol/L(↓),甲状腺球蛋白(thyroglobulin,TG)1.12μg/L(↓),甲状腺球蛋白抗体(anti-thyroid autoantibodies,TGAb)316.50IU/mL(↑)。
腹部B超:少量腹水,胆囊内结石,脾大。
B超(妇科+乳腺+泌尿系):①宫内环;②右卵巢囊性增大;③双乳腺囊性增生;④双肾、双侧输尿管、膀胱未见明显异常。
心电图:无特殊。
4.初步诊断思维过程
(1)入院时病情总结
①患者为中年女性,急性病程;②因“下腹痛1个月,便血2天”入院,以左下腹痛为主,伴腹泻、便血和呕吐,无发热;③既往史:干燥综合征病史10年,现口服泼尼松10mg qd、硫酸羟氯喹0.1g bid等;④查体:心肺体检无特殊,腹软,左下腹压痛,无反跳痛,移动性浊音阴性,肠鸣音5次/min;⑤辅助检查:血小板计数66×109/L,粪常规可见红、白细胞,腹部B超见少量腹水。
(2)入院时诊断思路
患者以便血待查入院,需考虑以下疾病:①缺血性肠病:患者为中年女性,有免疫性疾病病史,急性起病,腹痛,血便,首先考虑血管炎等所致缺血性肠病;②感染性疾病:患者腹痛,先有腹泻,后出现便血、呕吐,粪常规可见红白细胞,且长期使用免疫抑制剂,需考虑感染性疾病可能;③肠道肿瘤:患者腹痛、便血,腹部B超可见少量腹水,不能完全排除肠道肿瘤可能。
(3)入院诊断
便血待查:缺血性肠病?感染性疾病?肠道肿瘤?
5.后续检查及治疗
(1)第1次住院
肠镜:距肛30cm以下乙状结肠、直肠黏膜充血水肿(图1),诊断为乙状结肠、直肠炎症性改变。肠镜活检病理:(距肛门15cm)黏膜慢性炎,(距肛门30cm)黏膜慢性炎。
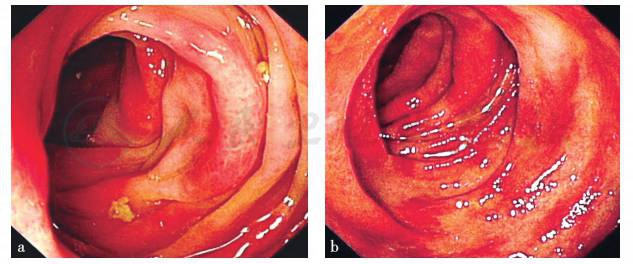
图1 肠镜检查
引自:消化系统疑难疾病诊疗思维及病例解析.第1版.ISBN:978-7-117-28669-5.主编:
免疫球蛋白+补体+类风湿因子测定:IgG、IgA、IgM、补体C4均无特殊,补体C3 0.74g/L(↓),类风湿因子46.56IU/mL (↑)。
抗核抗体常规+ANCA抗核因子测定:ANA 80(↑),抗SSA(R052)抗体测定阳性(↑),抗着丝点抗体阳性(↑),抗线粒体抗体(M2)阳性(↑)。
粪便培养阴性。
全腹CTA示:腹部CT血管成像未见明显异常。
治疗:予头孢米诺针2.0g q12h抗感染,泼尼松片10mg qd、硫酸羟氯喹片0.1g bid治疗干燥综合征,泮托拉唑胶囊抑酸,酪酸梭菌活菌调节肠道菌群,L-谷氨酰胺呱仑酸钠颗粒保护肠道黏膜等治疗。患者下腹痛好转,排黄色糊状便,复查粪便常规正常。入院第10天,患者再次出现下腹隐痛,排红色糊状便1次,量约40mL,便后腹痛缓解。入院第12天,患者症状好转出院。
(2)第2次住院
出院后1周,患者再发腹痛伴便血,腹痛性质同前,程度加重。共排血便6~8次,每次量约100mL,开始为暗红色血便,后为鲜红色,混有少量黏液。患者再次入院。
再次肠镜检查:距肛40~70cm处黏膜充血明显,黏膜糜烂,有纵行溃疡,表面有脓性分泌物附着,诊断为乙状结肠-降结肠弥漫性充血溃疡(图2),考虑为缺血性肠炎。
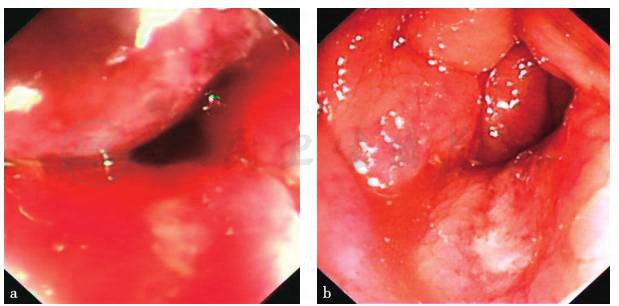
图2 肠镜检查
引自:消化系统疑难疾病诊疗思维及病例解析.第1版.ISBN:978-7-117-28669-5.主编:
再次腹部CTA:血管成像未见明显异常。门脉增宽,食管下段静脉曲张,脾大。
再次B超:肝内管壁回声增强、门静脉增宽、肝胰头之间静脉曲张、脾大,建议排除胆汁淤积性肝硬化。
胃镜:食管静脉曲张,浅表性胃炎伴糜烂、出血。结合AMA-2(+),考虑存在干燥综合征合并原发性胆汁性肝硬化。
治疗:予禁食、生长抑素、抗感染,泮托拉唑抑酸、丹参改善微循环、熊去氧胆酸利胆、曲美布汀调整胃肠动力等治疗。风湿科会诊意见:干燥综合征病情稳定,按原方案治疗。患者腹痛、便血缓解,复查粪隐血阴性,复查肠镜示结肠黏膜充血表现,较上次结肠镜表现明显好转,予出院。出院带药:复方丹参滴丸、益生菌等。
(3)第3次住院
出院后2天,患者再发腹痛伴便血,第3次入院。查阅文献,考虑升血小板胶囊所致。同时患者也主动告知:自觉腹痛与服用升血小板胶囊有关。腹痛发作于服用升血小板胶囊后。停用升血小板胶囊2天后腹痛消失,至今未再复发。
6.最终诊疗思维过程
患者急性起病,腹痛、血便,有免疫基础疾病,无肿瘤证据,肠镜下见左半结肠糜烂及溃疡,缺血性肠病诊断明确。患者虽然存在干燥综合征及原发性胆汁性肝硬化,但疾病控制稳定,不能解释症状反复发作,需考虑有无其他少见的因素。作者查阅文献,见升血小板胶囊所致类似症状的报道,同时患者也主动告知腹痛发作于服用升血小板胶囊后出现,终于找到了缺血性肠病的罪魁祸首。停用该药后,患者症状未再反复。
7.最终诊断
①缺血性肠病(免疫性疾病基础上药物诱发);②干燥综合征;③原发性胆汁性肝硬化;④慢性胆囊炎伴胆囊结石。
8.治疗方案
停用升血小板胶囊,继续免疫病治疗。
9.后续随访
患者停用升血小板胶囊,随访2年,症状未再发作。
缺血性肠炎是由于各种原因引起的肠道血液灌注不足所致的肠壁缺血性疾病,以腹痛、腹泻、血便为主要表现。凡全身循环动力异常、肠系膜血管病变及全身性或局部疾病引起进入肠道的血流量减少,不能满足肠管的需要而致肠壁缺血时,均可发生本病。临床医师熟知常见的病因如动脉粥样硬化、心力衰竭、胶原组织病、系统性血管炎等,而对药物相关的缺血性肠炎则认识不足。该患者因腹痛、便血入院,临床考虑为缺血性肠炎,诊断方向没有错误。因考虑患者存在自身免疫性疾病,首先考虑血管炎导致肠缺血。但在患者自身免疫性疾病控制稳定且在积极对症治疗的情况下,症状仍反复急性发作,令人不解。最后,在得知患者症状发作均与服药相关的情况后,终于明确了症状反复发作的原因。
[1] Deana DG,Dean PJ. Reversible ischemic colitis in young women. Association with oral contraceptive use. Am J Surg Pathol,1995,19(4):454-462.
[2] 王斌,李力,蔡敏,等. 胃镜下去甲肾上腺素冲洗致缺血性肠病1例. 胃肠病学与肝病学杂志,2010,19:165-169.
[3] Baik SJ,Kim TH,Yoo K,et al. Ischemic colitis during interferon-ribavirin therapy for chronic hepatitis C:a case report. World J Gastroenterol,2012,18:4233-4236.
[4] Kawaguchi T,Ide T,Itou M,et al. Ischaemic colitis during interferon treatment for chronic hepatitis C:report of two cases and literature review. J Viral Hepat,2012,19:e220-224.
[5] Dalbeni A,Capoferro E,Bernardoni L,et al. Pancolitis with ischemic injury as a complication of immunosuppressive treatment in a patient with autoimmune hepatitis:a case report.Case Rep Gastrointest Med,2012,2012:698404.
[6] Shah V,Andenson J. Clozapine-induced ischaemic colitis. BMJ Case Rep,2013,22:2013.
[7] Song HJ,Shim KN,Ryu KH,et al. A case of ischemic colitis associated with the herbal food supplement ma huang. YonseiMed J,2008,49:496-499.
[8] Sultan S,Spector J,Mitchell RM. Ischemic colitis associated with use of a bitter orangecontaining dietary weight-loss supplement. Mayo Clin Proc,2006,81:1630-1631.
[9] 索宝军,周丽雅,丁士刚,等. 青黛相关缺血性结肠黏膜损伤的内镜及临床特点分析 . 中华内科杂志,2011,50:646-649.











