(一)病例信息
【病史】
女性患者,28岁,因咯血、发热1周入院。患者1周前开始无明显诱因出现咯血,为痰中带血,鲜红色,咯血量不大,伴咳嗽,无黄痰,伴发热,体温最高达39℃,发热无明显规律,伴心悸、胸闷,无畏寒、头痛、呕吐、流涕、喷嚏、胸痛、腹痛、腹泻等,于当地医院就诊,胸部CT示双肺弥漫性磨玻璃高密度影,诊断为“咯血待查:肺部感染?”。经抗感染、止血及对症治疗,患者仍发热,咯血症状无明显缓解,胸闷气喘症状较前加重,遂至我院就诊。胸部CT提示:①双肺渗出性病灶(考虑为双肺感染伴肺泡积血);②双侧胸腔少量积液;③双侧甲状腺弥漫性增大,其内密度不均(考虑为弥漫性甲状腺肿)。门诊以“咯血原因待查”将患者收住我科。
起病以来,患者精神、食欲、睡眠稍差,大小便正常,体重变化不明显。
患者既往有甲状腺功能亢进史,目前口服甲巯咪唑(他巴唑)治疗;有剖宫产术史;对头孢类抗生素过敏。
【体格检查】
体温37℃,心率104次/分,呼吸20次/分,血压112/66mmHg。神志清楚,精神差,贫血貌,全身皮肤、黏膜无黄染,浅表淋巴结未触及肿大,全身无皮疹及出血。双侧甲状腺扪及Ⅲ度肿大。双肺呼吸音粗,可闻及湿啰音,无哮鸣音。心律齐,各心脏瓣膜听诊区未闻病理性杂音。腹平软,无压痛及反跳痛,未触及腹部包块。双下肢不肿。神经系统体征正常。
【实验室检查】
血常规:WBC 7.73×109/L,N% 80.8%,RBC 2.06×1012/L,Hb 53g/L,PLT 346×109/L。
SpO2:吸室内空气情况下,SpO286%;吸氧后,SpO2可达92%。
【影像学检查】
当地医院胸部CT检查报告(入院前一周):双肺可见散在斑片状高密度影,考虑为双肺感染(未见CT片)。
胸部CT(入院当天):①双肺渗出性病灶,考虑为双肺感染伴肺泡积血;②双侧胸腔少量积液; ③双侧甲状腺弥漫性增大,其内密度不均,考虑为弥漫性甲状腺肿(图1)。
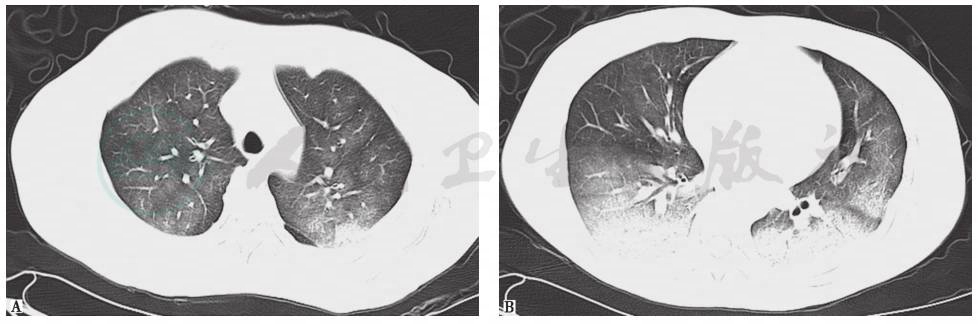
图1 入院当天胸部CT表现
胸部CT显示双肺弥漫性渗出性病灶(A);双侧胸腔少量积液(B)
引自:呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0.主编:
(二)临床思辨
【临床特点】
1.患者为年轻女性,呈急性病程。
2.主要症状为咯血、发热1周,伴心悸、胸闷、活动后气短,呈进行性加重,无胸痛。体格检查见贫血貌,双肺呼吸音粗,可闻及湿啰音。
3.吸室内空气情况下,SpO286%;吸氧后,SpO2可达92%。
4.胸部CT特点为双肺弥漫性渗出性病灶,双侧胸腔少量积液。
5.血常规检查提示:WBC 7.73×109/L,N% 80.8%,RBC 2.06×1012/L,Hb 53g/L,PLT 346×109/L。
6.抗感染、止血治疗效果不佳。
【思辨要点】
许多疾病可以导致咯血,呼吸系统疾病是最常见的病因,循环系统疾病也比较常见。此外,血液系统疾病、结缔组织疾病、传染性疾病以及一些医源性因素等也可导致咯血。肺部影像学表现可为病因诊断提供重要依据。
对于本例类似咯血伴双肺弥漫性病灶患者,在诊断过程中需要考虑哪些疾病可能?
(1)心源性肺水肿
见于有心脏基础疾病者,肺部阴影酷似弥漫性肺泡出血(diffuse alveolar hemorrhage syndrome,DAHS)表现。典型表现为X线胸片显示双侧肺门旁对称的蝶形阴影,有咳粉红色泡沫痰症状,心脏听诊可闻病理性杂音,无短期内出现贫血,心电图、心脏彩超提示左心扩张,射血分数减低。脑钠肽升高对心源性肺水肿诊断有重要参考价值。
(2)肺动脉栓塞
可有气短、咯血、呼吸困难等症状,但肺部阴影非弥漫性,无进行性贫血,多有下肢深静脉血栓或长期卧床、行外科手术等病史,D-二聚体升高。MRI、CTPA等有助于明确诊断。
(3)急性呼吸窘迫综合征(ARDS)
是指严重感染、创伤、休克等肺外疾病后出现的以肺泡毛细血管损伤为主要表现的临床综合征。其临床特征有呼吸急促和窘迫、进行性低氧,X线胸片呈现弥漫性肺泡浸润;也可以出现少量咯血,但极少出现严重贫血。
(4)粟粒性肺结核:
多有乏力、食欲缺乏、盗汗、发热等结核中毒症状,X线呈现为双肺广泛而均匀分布的大小一致、密度均匀的粟粒状结节。
(5)弥漫性肺出血综合征(diffuse alveolar hemorrhage syndrome,DAHS)
是以咯血、贫血、呼吸困难和胸部影像学表现呈弥漫性肺泡浸润或实变为特征的致命性的临床综合征。该病临床少见,常为一系列疾病过程中的严重并发症,病情凶险,进展快,诊断和治疗极为困难。患者发病后,可于短期内死于呼吸衰竭。DAHS损伤的部位主要是肺脏微循环体系,包括肺泡毛细血管、小动脉、小静脉。其病理改变呈急性过程:肺实质和间质性水肿伴Ⅰ型肺泡上皮细胞损伤、弥漫性炎症、肺泡腔内出血、透明膜形成;间质毛细血管有纤维素样栓子、毛细血管壁纤维素样坏死、肺泡腔内有红细胞和含铁血黄素,慢性期存在含铁血黄素的肺泡巨噬细胞。慢性反复发作的肺泡出血可引起肺泡间隔增厚、胶原沉积及肺间质纤维化。DAHS的病因很多(理论上,任何损伤肺泡微循环的疾病都可以导致肺泡出血),表现多样,鉴别诊断十分困难。常见病因为自身免疫性疾病,如抗肾小球基膜肾炎(Goodpasture综合征)、系统性红斑狼疮(SLE)、ANCA相关性小血管炎、过敏性紫癜等,其他原因有肿瘤化疗、骨髓移植、毒物、化学药物、凝血功能异常、微生物感染、特发性肺含铁血黄素沉着症等,还有部分病例病因不明。DAHS可以表现为急性、亚急性、反复发作逐渐加重,主要临床特点为咯血、弥漫性肺泡渗出、贫血、缺氧性呼吸衰竭。咯血可能出现几小时或几天,1/3患者没有咯血症状。弥漫性肺泡渗出可能出现在单侧。部分患者可有干咳、胸痛或发热以及基础疾病的临床表现。
综合分析本例患者目前的临床表现及相关病史特点(咯血、严重贫血、气喘、低氧血症、双肺弥漫性渗出性病灶),应高度怀疑弥漫性肺泡出血综合征。
综上所述,本病例可能的诊断为弥漫性肺泡出血综合征,目前需要积极完善相关检查,以明确导致弥漫性肺泡出血综合征的病因,如ENA多肽抗体、ANCA、痰细胞学检查、痰找抗酸杆菌、血气分析、补体C3、补体C4、抗GBM抗体、ANCA及病毒检测等。
(一)临床信息
【实验室检查】
血常规:WBC 7.73×109/L,RBC 2.06×1012/L,Hb 53g/L,Hct 16.2%,平均细胞容积(mean corpuscular volume,MCV)78.4fL,红细胞平均血红蛋白含量(mean corpuscular hemoglobin,MCH)25.7pg,PLT 346×1012/L,N% 80.8%。
肝功能、血生化、心肌酶、C反应蛋白等:ALT 15U/L,AST 22U/L,TP 58.65g/L,ALB 27.10g/L, A/G 0.86,GLU 4.74mmol/L,LDH 146IU/L,HBD 115IU/L,CK 36IU/L,CK-MB 8IU/L, K 3.75mmol/L,Na 141.6mmol/L,Cl 111.2mmol/L,Ca 1.96mmol/L,BUN 2.95mmol/L,CREA 17.9μmol/L,CRP 77.71mg/L,NT-proBNP 96pg/ml。
尿常规:潜血(+),蛋白(-)。
大便常规:潜血阴性。
凝血功能:PT 13.7s,PTA 82.6%,INR 1.14,APTT 33.3s,FIB 4.37g/L,TT 10.2s ;D-dimer 1.53μg/ml。
痰培养见口腔正常菌群;肺炎支原体抗体(被动凝集法)<1∶40;结核抗体阴性;痰找抗酸杆菌阴性。
HBsAg、梅毒螺旋线抗体、HCV抗体、HIV抗体均阴性。
肿瘤标志物检查:CEA 0.7ng/ml,NSE 15.9ng/ml,CYFRA21-1 2.0ng/ml,CA50 9.40IU/ml。
甲状腺功能:FT3 8.16pmol/L,FT4 34.70pmol/L,TSH 0.007mIU/ml,aTG 390.0U/ml。
血气分析:pH 7.376,PaCO2 42.3mmHg,PaO2 45.2mmHg,HCO3- 24.2mmol/L,SaO2 80.1%。
MPO-ANCA阳性,PR3-ANCA阳性(2次);抗GBM抗体阴性;ENA多肽抗体均阴性;补体C3、补体C4以及呼吸道多种病毒检测均为阴性。
痰细胞学检查未见癌细胞。
最后诊断:ANCA相关性血管炎并弥漫性肺泡出血综合征。
【治疗过程及临床转归】
因咯血及呼吸困难症状进行性加重,在患者入院第4天开始给予甲泼尼龙(0.5g/d)冲击治疗(3天),并输红细胞及血浆,同时给予止血、抗感染、护胃、抗病毒、吸氧及其他对症治疗。患者咯血次数及量均明显较少,心悸、胸闷症状较前明显缓解,经皮氧饱和度97%(吸氧状态下)。1周后复查胸部CT,提示双肺弥漫磨玻璃高密度影较前明显吸收(图2)。
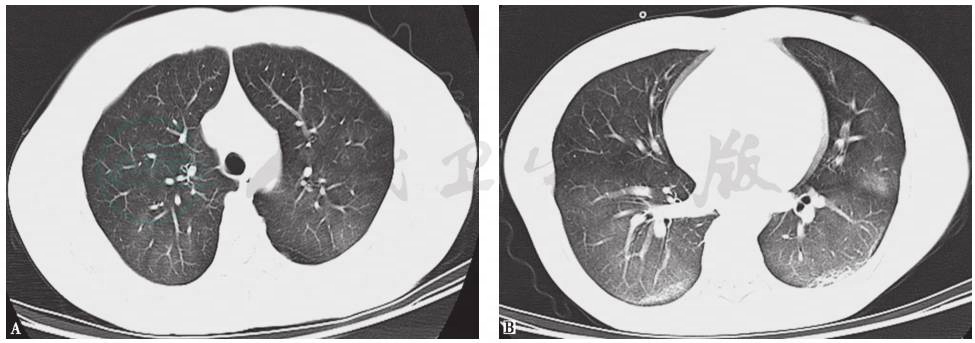
图2 复查胸部CT表现
引自:呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0.主编:
血常规:WBC 4.16×109/L,RBC 2.96×1012/L,Hb 75g/L,Hct 24.3%,MCV 82.1fL,MCH 25.3pg,PLT 386×109/L,N% 86.4%。ESR 65mm/1h。
肝功能、血生化:ALT 34U/L,AST 34U/L,TBIL 13.63μmol/L,DBIL 4.90μmol/L,ALB 32.66g/L,A/G 0.97,BUN 6.66mmol/L,CREA 30.9μmol/L;CRP 8.04mg/L;血红蛋白、白蛋白较前升高,血沉、CRP均较前下降。
治疗方案调整:甲泼尼龙减量为80mg(2次/天),并继续给予止血、抗感染、护胃、抗病毒、输血及对症治疗。
10天后,患者仍咯少量血丝,伴乏力,无畏寒、发热、心悸、胸闷、胸痛、恶心、呕吐、腹胀、腹泻、关节疼痛等。血常规:WBC 8.09×109/L,RBC 3.45×1012/L,Hb 83g/L,N% 68.8%;ESR 9mm/1h。甲泼尼龙减量为40mg(2次/天)。
2周后,患者咳嗽、咯血较前明显增多,仍痰中带血,每天咯血量约20ml,伴低热,无心悸、胸闷、胸痛、恶心、呕吐、关节疼痛等。体格检查:体温37.7℃,心率78次/分,呼吸22次/分,血压100/60mmHg;神志清楚,贫血貌,全身皮肤、黏膜无黄染,浅表淋巴结未触及肿大,全身无皮疹及出血;双侧甲状腺Ⅲ度肿大,双肺呼吸音粗,可闻及少许湿啰音,心律齐;腹平软,无压痛及反跳痛,未触及腹部包块;双下肢不肿。复查胸部CT提示双肺病灶较前增多,部分病灶较前范围增大(图3)。复查显示 WBC 9.41×109/L,RBC 3.06×1012/L,Hb 70g/L(较前下降),ESR 26mm/1h,考虑为活动性出血所致。
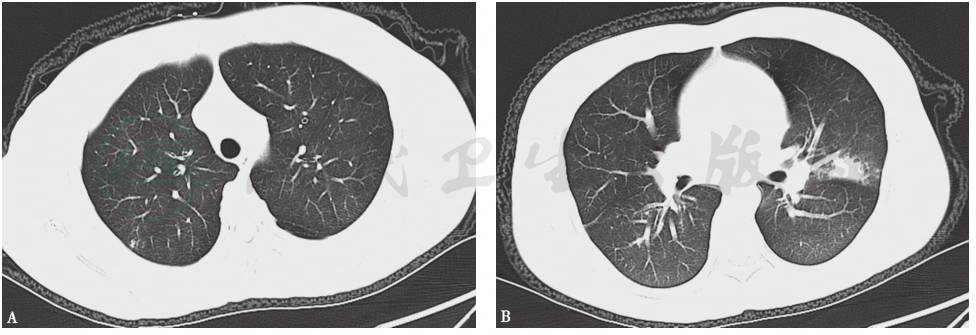
图3 胸部CT表现
引自:呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0.主编:
因激素治疗效果不佳,患者仍有活动性出血,肺部病灶较前进展,遂加用免疫抑制剂治疗和血浆置换治疗。1个月后,患者咳嗽较前明显减少,偶有咯血(少许暗红色血丝),无畏寒、发热、心悸、胸闷、胸痛、恶心、呕吐、关节疼痛等。双肺呼吸音粗,双下肺仍可闻及少许湿啰音;心律齐,各心脏瓣膜听诊区未闻病理性杂音;腹平软,无压痛及反跳痛,未触及腹部包块;双下肢不肿。复查胸部CT提示双肺病灶基本吸收(图4)。
患者出院后继续口服激素,2年无复发,之后停用激素。
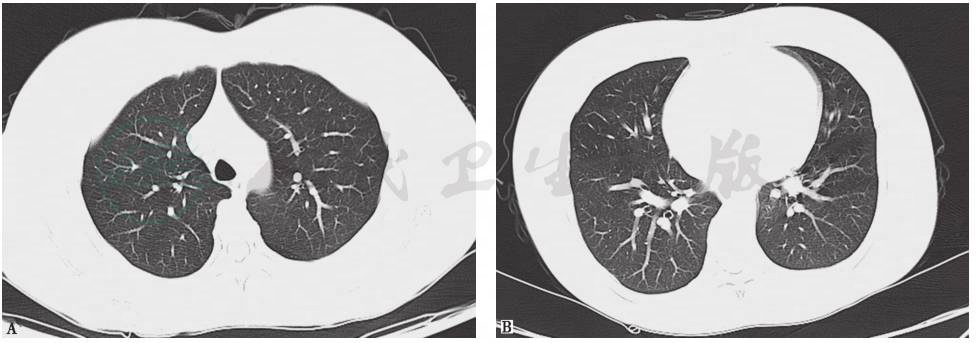
图4 血浆置换后复查胸部CT表现
引自:呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0.主编:
(二)临床思辨
确诊为ANCA相关性血管炎并弥漫性肺泡出血综合征后,患者经两年治疗,实现临床治愈。
1.弥漫性肺泡出血综合征如何诊断?
(1)病史采集及体格检查
需在采集详细的用药及职业病病史基础上,排除肺局部出血、上呼吸道出血、胃肠道出血、充血性心力衰竭、肺炎和其他弥漫性肺疾病。
(2)实验室检查
如常规血液分析、尿液分析(尿蛋白及显微镜血尿在GPA及显微镜下多血管炎早期可以普遍存在),以及ANCA、抗GBM抗体、ANA抗体及抗磷脂抗体和补体C3、C4等。
(3)影像学检查
在没有临床症状之前,X线胸片及胸部CT就可有异常表现,但没有特异性。例如,X线胸片显示散在或弥漫性肺泡渗出;胸部CT可能显示双肺毛玻璃样改变与正常区域共存。
(4)支气管镜及支气管肺泡灌洗(BAL)检查
对于怀疑DAHS的大部分患者,应尽早行支气管镜检查,以证明肺泡出血并排除感染。如果在同一部位连续行BAL,灌洗液呈洗肉水外观,并且逐渐加深,可以考虑诊断DAHS。BALF标本应常规做细菌、真菌培养,如果必要还要行寄生虫及病毒方面的检查。对怀疑DAHS的患者是否行经支气管肺活检(TBLB),目前还存在争议,原因在于获取的标本太小对诊断的帮助不大,并且会普遍造成人为肺泡组织机械损伤,所以TBLB很少用于鉴别DAHS的病因。
(5)病理检查
是诊断的关键。组织标本可以在容易获得的部位获取,比如皮肤等部位。如果怀疑系统性血管炎或Goodpasture综合征,应该立即进行肾活检(除常规组织病理检查外,必要时还要进行免疫荧光和电镜检查),必要时可以采取外科肺活检(外科肺活检可以提供诊断DAHS肯定的病理证据,但仍难以鉴别DAHS的病因)。
2.弥漫性肺泡出血综合征如何治疗?
对于绝大部分DAHS患者来说,激素冲击和免疫抑制剂仍是标准治疗,其中,免疫抑制剂包括环磷酰胺(cyclophosphamide,CYC)、硫唑嘌呤(azathioprine,AZA)、甲氨蝶呤(methotrexate,MTX)、吗替麦考酚酯(mycophenolate mofetil,MMF)、依那西普(etanercept),可以用于一线激素治疗效果差的严重病例。血浆置换可以用于DAH合并Goodpasture综合征或其他血管炎患者,因为这些患者体内致病性免疫球蛋白和免疫复合物的滴度高。
3.弥漫性肺泡出血综合征的预后如何?
在采取激素和免疫抑制治疗以前,DAHS的病死率为75%。激素治疗能降低病死率,但患者5年病死率仍为50%。免疫抑制剂联合激素治疗可以降低5年病死率至12%。
DAHS是一种临床综合征而不是一个独立疾病。导致DAHS的病因很多,部分患者仍病因不明。该病常危及生命,应为临床医师认识并引起重视。当影像学检查显示肺泡弥漫渗出,并有血氧饱和度下降、咯血、贫血等症状时,要高度怀疑DAHS。仔细询问病史、严格进行体格检查及系统的实验室检查常可以发现潜在的病因。对于怀疑DAHS的患者,应常规行支气管镜及BAL检查(由于患者一般情况差并强烈拒绝行支气管镜检查,没有获得相关检查结果,是本病例的缺憾)。如果患者有DAHS的证据及怀疑有肾病时,行肾活检常有助于鉴别病因并指导治疗。及早认识DAHS至关重要,因为及时诊断和治疗可以降低DAHS的病死率。
(阮玉姝 胡克)
1.Colby TV,Fukuoka J,Ewaskow SP,et al.Pathologic approach to pulmonary hemorrhage.Ann Diagn Pathol,2001,5:309-319.
2.Ioachimescu OC,Stoller JK.Diffuse alveolar hemorrhage :diagnosing it and finding the cause.Cleve Clin J Med,2008,75:258-280.
3.张敏思.1例脂肪栓塞致弥漫性肺泡出血的救治体会.甘肃中医学院报,2011,28(4):51-52.
4.MS Park.Diffuse Alveolar Hemorrhage.Tuberc Respir Dis(Seoul),2013,74(4):151-162.
5.Schnabel A,Holl-Ulrich K,Dalhoff K,et al.Efficacy of transbronchial biopsy in pulmonary vaculitides.Eur Respir J,1997,10:2738-2743.
6.Travis WD,Colby TV,Lombard C,et al.A clinicopathologic study of 34 cases of diffuse pulmonary hemorrhage with lung biopsy confirmation.Am J Surg Pathol,1990,14:1112-1125.
7.Fauci AS,Haynes BF,Katz P,et al.Wegener’s granulomatosis :prospective clinical and therapeutic experience with 85 patients for 21 years.Ann Intern Med,1983,98:76-85.











