英文名称 :ventricular arrhythmia
室性心律失常是危害程度高的心律失常,包括室性期前收缩、室性心动过速、心室扑动和心室颤动。室性心律失常常发生于器质性心脏病患者,最常见为冠心病,特别是曾有心肌梗死的患者,其次是心肌病、心力衰竭等。其他病因包括离子通道病、药物毒副作用、电解质紊乱、医源性因素等,偶可发生在无器质性心脏病者。
具体病因分述如下(表1),重点阐述器质性心脏病部分:
一、器质性心脏病
各种器质性心脏病均可引起室性心律失常,这也是室性心律失常发生的最常见病因。器质性心脏病导致的心律失常基质如心肌缺血、缺氧、炎症、损伤、坏死和瘢痕形成是产生相关心律失常的原因。相对于特发性室性心律失常的单纯和低风险,伴发于器质性心脏病的室性心律失常的临床表现更为多样,致命性更高,且治疗效果往往较差。理论上,所有的器质性心脏病患者均有可能出现室性心律失常,本文着重介绍临床上相对常见的几类器质性心脏病。
(一)冠状动脉疾病
冠状动脉疾病是室性心律失常的最常见病因,急性缺血事件和心肌梗死后均易发生快速室性心律失常甚至猝死。临床上最多见的冠状动脉疾病是由冠状动脉粥样硬化导致的冠脉狭窄或阻塞,其他非冠状动脉粥样硬化引起的冠状动脉疾病包括冠状动脉痉挛、先天性冠状动脉畸形、冠状动脉栓塞等,都可引起严重的心律失常及猝死。
表1 室性心律失常的病因
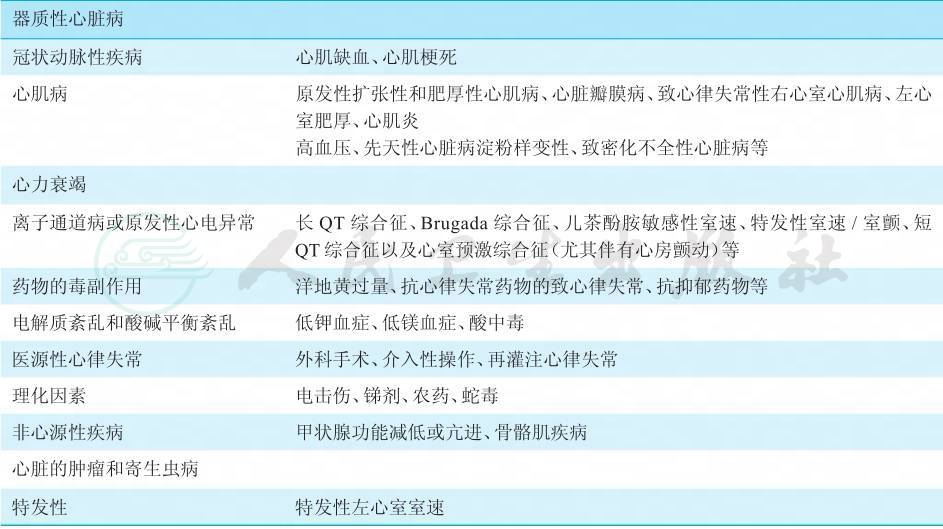
室性心律失常既可发生在冠状动脉急性缺血事件时,也可发生在慢性缺血基础上。冠状动脉闭塞导致心脏的急性缺血,引起组织缺氧、Na-K泵受损、代谢产物堆积,产生代谢性酸中毒,使得细胞内外离子浓度以及神经递质发生改变,进而使心肌细胞膜电生理特性发生改变,从而容易发生室速甚至室颤,引起猝死。致死性的室性心律失常往往是冠心病的主要首发表现。
在心肌梗死后慢性缺血的患者中,室速的典型机制为折返性机制所致,但自律性和触发机制也不罕见。其发生与缺血-坏死-存活心肌细胞交错的慢传导区密切相关。在心肌梗死后出现多形性室性期前收缩以及左室心功能不全均是独立的猝死预测因子。
(二)心肌疾病
室性心律失常也常见于心肌疾病的患者,包括原发性扩张性和肥厚性心肌病,心脏瓣膜病,致心律失常性右心室心肌病以及左心室肥厚、心肌炎、高血压、先天性心脏病、淀粉样变性、致密化不全性心脏病等。
几乎所有扩张性心肌病的患者均有室性心律失常,其发生频率和严重程度随疾病的进展而增高。具体发病机制还未明了,可能的因素包括心内膜下瘢痕纤维化、增高的交感张力和电解质紊乱等。扩张型心肌病最具特征的室速是束支折返性室性心动过速。
肥厚性心肌病的心脏肥厚、扩大,心肌纤维排列紊乱,心室肌常有局灶的纤维瘢痕,心肌缺血(可能是由于室壁内动脉结构异常、狭窄)导致的心肌坏死和纤维组织增生,产生电的不稳定性,导致多形、高危的室性心律失常。
最容易合并室性心律失常的瓣膜病是二尖瓣脱垂,机制可能包括乳头肌的异常张力、腱索增厚而导致心内膜的机械性激惹、血儿茶酚胺的异常增高和复极的异常。
致心律失常性右室心肌病的发生与细胞桥粒蛋白基因变异有关。主要病理改变为脂肪和纤维替代、右心室扩大、室壁变薄、单个或多个室壁瘤。该类患者的室速往往是多种单形性的,即每次发作为单一形态,但可能有不同形态的室速分别发作。目前认为其室速的机制多数为折返性机制。
先天性心脏病室性心律失常的发生常与缺损性病变或外科手术的修补有关,在合并有心功能不全时发生几率增高。如,法四矫正术后、主动脉瓣狭窄换瓣术后即常出现频发的室性心律失常。其机制包括切口瘢痕相关的折返性心律失常以及心肌纤维化等。
(三)心力衰竭
充血性心力衰竭是多种器质性心脏病发展至晚期的一个综合征。自从地高辛、血管紧张素转换酶抑制剂以及β阻滞剂的应用以来,病死于泵衰竭的患者大大减少了。然而,尽管药物治疗有了以上进步,症状性心力衰竭患者在确诊后的最初2.5年仍有20%~25%可能发生意外死亡。这类意外死亡有大约一半是猝死,其原因为室性心动过速或心室颤动。在伴有左室功能减低的心力衰竭患者中,猝死占总病死率的比例从Framingham时代到现代并无大的改变。MERIT-HF研究中不同NHYA分级患者的死因分析表明,近一半的心衰患者死于心律失常,特别对于轻中度心力衰竭患者,猝死占总死亡50%以上。慢性心力衰竭容易诱发室性心律失常。左室功能障碍和药物治疗能触发并加重一系列的内环境紊乱,它们于基础病变产生复杂的相互作用,导致了室性心律失常的结局。
1.电生理异常
心力衰竭后存在的大量电生理异常,具有致心律失常作用。细胞肥大和间质纤维化能使动作电位时限延长。离子流强度的减弱可产生类似长QT综合征的效果,使复极在空间上各向异性加大。细胞内钙超载与引起尖端扭转室速的早后除极有关。细胞间偶联减弱使传导速度下降并易引起折返。心肌因机械负荷而受到牵拉使不应期延长,触发后除极和室性早搏,并减慢传导,使折返易于发生。急性缺血时,肥大的细胞对心律失常的阈值降低。在犬的试验模型身上,夹闭冠脉时,左室肥大者诱发出持续性室性心动过速的比例升高。
2.神经体液机制激活
慢性心力衰竭使神经体液反应失代偿,容易发生心律失常。低心排使动脉充盈下降,被动脉循环的机械感受器感知,后者包括左室、颈动脉窦、主动脉弓和肾入球小动脉。上述感受器激活促使中枢神经系统传出的交感冲动增加,并激活神经内分泌反射(肾素-血管紧张素-醛固酮系统),从而使水钠潴留并释放精氨酸血管加压素。
交感神经激活是由压力感受器对动脉低充盈的反应介导的。交感活性增高的结果是动脉收缩提高后负荷,静脉收缩提高前负荷,心动过速和心肌收缩力加强。上述效应最初为代偿机制。然而,持续的刺激对衰竭的心脏可导致失代偿,还有致心律失常效应。肾上腺素能刺激可提高希氏-浦肯野系统和瘢痕区组织的自律性,在动物模型中增加了缺血时的心室颤动发生率。β肾上腺素能刺激加重了细胞内钙超载,使延迟后除极易于发生。α肾上腺素能刺激则延长动作电位时限,使早期后除极易于发生。
3.电解质紊乱
电解质紊乱在心力衰竭患者中十分常见并有潜在致死性。使用利尿剂、肾素-血管紧张素-醛固酮系统被激活、交感系统被激活均使低钾血症易于发生。长期使用非保钾利尿剂降低血清中和肌体总的钾镁水平。低钾提高浦肯野纤维自律性,缩短动作电位平台期,还延长快速复极相。
慢性心力衰竭患者同样易患高钾血症。这是由于钾在肾脏的清除率减低并且联用了补钾治疗、血管紧张素转换酶抑制剂、还可能有保钾利尿剂。心力衰竭时的严重高钾血症可表现为致命的心动过缓、或具特征性正弦波形的持续性室性心动过速或心室颤动。
低镁血症也常见于长期接受利尿剂治疗的心力衰竭患者。但是低镁血症与发生致死事件的关联尚未如低钾血症那样明确。尽管相对低钾血症而言,低镁血症的电生理效应微不足道。不过也有一些研究提出了镁的抗心律失常效应。例如,快速经静脉给予镁制剂可抑制尖端扭转性室速。
4.心室内传导障碍
左束支传导阻滞是最常见的心室内传导障碍,尤其常见于扩张性心肌病。设想这与左室显著扩大有关。在有严重器质性心脏病的情况下发生的束支阻滞与病死率的显著升高有关。死亡可以是猝死也可以因为心力衰竭进展。心室内传导障碍,尤其是双分支阻滞(右束支阻滞/左后分支阻滞)是成人发生完全性房室传导阻滞前最常见的心电图表现。所以,有些猝死被认为是由于出现了完全性房室传导阻滞和室性停搏。但是,束支阻滞或双分支阻滞伴左室功能减低的患者发生的猝死大多数更可能是由于室速或室颤。有两项观察结果支持该结论。首先,患双分支阻滞或左束支阻滞、器质性心脏病、及不明原因晕厥的患者大约50%在电生理检查时能诱发室速。其次,假设这种情况下产生的症状是因为完全性房室传导阻滞而植入永久性起搏器,却并没有发现减少猝死或延长寿命。
二、离子通道病或原发性心电异常
包括长QT综合征、Brugada综合征、儿茶酚胺敏感性室速、特发性室速/室颤、短QT综合征以及心室预激综合征(尤其伴有心房颤动)等。
长QT综合征是以体表心电图QT间期延长、多形性室速、晕厥和猝死为临床特征的一组综合征。包括先天性遗传性长QT综合征和获得性长QT综合征。后者的常见原因包括电解质紊乱(如低钾血症、低镁血症)、抗心律失常药物(如Ia类或Ⅲ类药物)、吩噻嗪和三环类抗抑郁药、颅内病变、心动过缓等。Brugada综合征以右胸导联特征性ST段抬高、心脏结构无明显异常和心脏性猝死为特征,多见于青壮年男性,具有极高的猝死风险,临床常因室颤或多形性室速引起晕厥乃至猝死。儿茶酚胺敏感性室速多见于青少年,多在运动和紧张时发作多形室速,多在成年前后死亡。
三、药物的毒副作用
药物的毒副作用也是临床室性心律失常发生的常见原因之一。如洋地黄过量、磷酸二酯酶抑制剂(氨力农、米力农)的致室性心律失常、抗心律失常药物、拟交感药物、抗抑郁药等的致心律失常作用。
四、电解质紊乱和酸碱平衡紊乱
各种原因引起的低钾血症、低镁血症等电解质紊乱和酸中毒均可导致心律失常。心肌细胞的膜电位异常导致的心肌自律性、兴奋性和传导性异常是其发生机制。
五、医源性心律失常
心脏外科手术、介入性心血管疾病诊疗操作时,对心肌的刺激可促发心律失常,尤其是严重器质性心脏病患者。急性心肌梗死的介入治疗或溶栓成功时,血管开通可促发再灌注室性心律失常。
六、物理和化学因素
电击伤(包括雷电)等物理因素,锑剂中毒、农药、蛇毒等均可导致心律失常,严重者致死。
七、非心源性疾病
除了循环系统疾病外,甲状腺疾病、骨骼肌疾病等都可能引起心律失常,其原因与心肌细胞的缺血缺氧和心脏自主神经功能异常变化有关。
八、心脏的肿瘤和寄生虫病
任何原发或继发的肿瘤或是寄生虫的浸润都可能导致室性心律失常。
九、特发性室性心律失常
几乎所有健康人或多或少都有室性期前收缩,绝大多数并无症状。随年龄增长期前收缩的发生率逐步增加,但并不是器质性心脏病变的缘故,而是人体为适应不同生理状况自我调节的结果,不会导致明显的血流动力学改变,预后良好。所谓无器质性心脏病的特发性室速是指经过详细的病史、体格检查,并经过心电图、X线及心脏超声等检查排除了持续存在的明显器质性心脏病的患者所发生的室性心动过速,主要包括流出道室速、特发性左心室室速。
一、室性心律失常的分类
室性心律失常的分类方法众多,可以从症状(血流动力学是否稳定)、心电图特征、发作持续时间、有无器质性心脏病、病因以及预后等方面分类,但均不能涵盖室性心律失常的所有特点,临床上往往需要结合考虑。同时,室性心律失常的危险程度也取决于其病因、临床表现以及心电学方面的特征。
1.室性心律失常的病因分类
室性心律失常从病因上可以分为以下几类:冠状动脉性心脏病,心力衰竭,先天性心脏病,神经源性异常,心脏结构正常,婴幼儿猝死综合征以及心肌病;心肌病中又可分为扩张性心肌病、肥厚性心肌病和致心律失常性右室心肌病。
2.根据临床表现分类
根据临床表现,室性心律失常可以简单地分为两大类:血流动力学稳定性和血流动力学不稳定性。血流动力学稳定性室性心律失常一般症状比较轻微,可以没有症状,或是有胸闷、心悸以及心脏停跳感等;而血流动力学不稳定性室性心律失常则症状严重,可以是晕厥前症状,包括头晕、黑矇、头重脚轻乃至虚脱感等;再严重者则会出现晕厥、意识丧失,摔倒等,甚至发展为心脏性猝死。
3.通过心电图表现分类
根据心电图室性心律失常可分为:室性期前收缩(室早)、非持续性室性心动过速(室速)、持续性室性心动过速、束支折返性心动过速、双向性室性心动过速、尖端扭转性室性心动过速、心室扑动和心室颤动(特征详见表2)。
二、室性心律失常的危险分层
对于室性心律失常的危险分层目前并无统一定论,有学者简单的根据心律失常的种类和病因将室性心律失常的危险状况分为三层,即良性、潜在恶性和恶性。良性室性心律失常是指无器质性心脏病(或结构性心脏病)的室早和血流动力学可耐受的室性心动过速,这类患者预后一般良好;潜在恶性是指有器质性心脏病,心律失常表现为室性早搏或是非持续性室性心动过速(或短阵室速),在某些其他危险因素存在的情况下有发生心脏性猝死的可能;恶性心律失常是指有器质性心脏病,心律失常为持续性室性心动过速或是心室扑动/心室颤动,这类患者是发生心脏性猝死的高危人群。这种分类方法并非统一正规的方法,但对临床上对室性心律失常的治疗原则有参考作用,特别是对高危患者的识别与心脏性猝死的预防具有一定意义。
(一)无器质性心脏病的室早和非持续性室速
室早是正常人群中常见的心律失常,有一项通过6小时的心电监测的研究中发现,在中年男性中无症状性室性心律失常的发生率约占62%,其中50%为单发室早;研究还表明在无器质性心脏病的情况下,室早和单形性非持续性室速不增加死亡率,然而多形性室速即使在没有器质性心脏病的情况下仍是死亡率增加的危险因子。许多无器质性心脏病患者中发生的非持续性多形性室速可能是由于分子水平的异常,或者是药物/电解质异常所导致。
但是目前研究结果并不相同。来自美国密歇根州的一项社区流行病学研究显示,对于年龄低于30岁的心脏结构完全正常的人群,室早对预后没有影响;而对于年龄超过30岁者,室早以及短阵室速的危险性增加。另外还有研究发现,在没有器质性心脏病的情况下,无症状性室性心律失常仍使预后不良的风险轻度增加;但另一项研究结果也并不一致。
另外值得一提的是,与静息情况下的室早不同,运动诱发的室性心律失常危险性明显增加。有研究发现,在运动中出现的室早和非持续性室速与总死亡率增加相关;另有研究还发现,不仅运动中出现的室早,在运动后恢复过程中出现的室性期前收缩,均与预后不良的风险增加有关。
(二)伴有心脏疾患的室早和非持续性室速
伴有器质性心脏病的室早和短阵的非持续性室速与死亡率增加有关,可导致心脏性猝死(SCD);且其风险性增加的程度与基础疾病的种类和严重程度相关。例如,室性期前收缩是冠心病陈旧性心肌梗死患者总死亡率升高的一个重要标志;在心肌梗死后的第1~2年,如果Holter发现有复杂的室性期前收缩常有突发SCD的危险趋势,期前收缩的形态学变化或多形性早搏反复出现,可作为SCD的一个预测标志。另外,陈旧性心肌梗死伴有左室射血分数(LVEF)低下的患者,非持续性室速的预测强度更高。
另有研究显示,严重心力衰竭患者即使在Holter上记录到室性心律失常,并不是SCD风险增加的危险预测因子,这主要由于基础心脏病本身的风险性较高所致。因此,对于非缺血性心肌病心衰患者,单纯减少室性心律失常并不是治疗的目标,尤其是对于预防SCD的发生上。
表2 室性心律失常的分类与心电图特征

(三)伴有心脏疾患的持续性室速或心室颤动
在器质性心脏病基础上发生的持续性室性心动过速大多数症状明显,最常见的包括心悸、胸闷、呼吸困难等。血流动力学稳定的室速症状虽然较轻,但并不代表预后良好,仍属于高危人群;而持续时间很长的稳定室速,也有可能血流动力学恶化而导致心力衰竭。血流动力学不稳定的室速多见于有严重左室功能不全的患者,少部分则发生在遗传性离子通道疾病的患者,例如长QT综合征等,该类患者心功能虽然正常,但室速频率快甚至以室颤为首发症状,导致晕厥,严重者出现阿-斯综合征。需要强调的是,不论是否血流动力学稳定,伴有心脏疾患的持续性室速患者都是高危人群,应该积极进行SCD的预防。
三、不同病因导致的室性心律失常特征及危险分层
如前所述,室性心律失常的严重程度取决于心律失常的病因、临床表现和种类(心电图特点)。例如,有血流动力学不稳定,特别是晕厥表现的室性心动过速,一般发生在有器质性心脏病和左室功能受损的患者,恶性程度高,可能会导致心脏性猝死的发生;少数情况下,也见于心脏功能正常的人群,往往是由于室速频率过快,甚至蜕变为室颤而同样会发生猝死,常见于有分子/遗传水平异常的患者。因此,不同病因所导致的室性心律失常种类和特征有所不同,危险程度也不尽相同。
(一)冠状动脉性心脏病与室性心律失常
冠心病导致的室性心律失常,乃至SCD可以发生在冠心病发生发展的任一阶段,包括既往没有任何症状而由于心肌缺血所诱发的恶性心律失常;或是由于急性心肌梗死而导致的致死性心律失常;还有在心肌梗死恢复后发生的瘢痕相关的心律失常事件。在这不同的临床阶段中,患者发生室性心律失常与SCD的病生理机制与危险因素评价各有特点,更为重要的是治疗策略和对猝死发生的预防也各不相同。
1.短暂心肌缺血
短暂心肌缺血诱发恶性心律失常的病生理机制主要涉及两方面:①冠状动脉内不稳定斑块所诱发的血小板聚集、血栓形成和(或)冠状动脉张力性改变或痉挛;②严重的固定冠状动脉狭窄。在后者,缺血的产生是由于在一定情况下心肌耗氧量增加,冠脉供血不足以满足心肌供血需求而导致。不管是上面任何原因,心肌缺血/再灌注时发生的心肌血流改变,会引起心肌细胞膜电生理性质变化,从而导致触发激动或者折返,并诱发心律失常。研究发现,虽然心肌缺血会导致心肌组织电活动异常,而缺血5~30分钟内发生的再灌注更有致心律失常性,且发生机制不同;后者会延长受累心肌复极时间,从而通过触发活动而导致多形性室性心动过速,严重时发生心脏骤停。
对于短暂缺血时发生的恶性心律失常,急性处理是关键,针对病因—缺血的预防是治疗的根本,因为可逆性因素去除(如血运重建)后患者预后相对较好,而不会增加SCD的风险。
2.心肌梗死急性期
过去的观点认为,急性心肌梗死是冠心病相关SCD的主要机制,随着临床和实验研究的深入,目前认为梗死心肌细胞与梗死周围区域心肌细胞电生理的不均一性会导致折返环的产生,而诱发恶性心律失常。目前多数认为,心肌梗死24~48小时内(急性期)发生的室性心律失常,包括持续性室性心动过速和心室颤动与心肌梗死恢复后SCD的再发无明显相关,然而最近的研究提示心肌梗死急性期发生的心脏骤停也可能是后期SCD的高危因素,尤其在其他SCD危险因素共存的情况下。
3.心肌梗死恢复期
心肌梗死恢复期是指心肌梗死急性期后至数周甚至数月内。目前公认在心肌梗死恢复期发生的室性心律失常是SCD的危险因素,特别是心肌持续受累导致心室射血分数下降时,室性心律失常对SCD的风险更为显著;最近的研究显示,尽管随着冠状动脉介入治疗的进展,心肌梗死后总死亡率明显降低,然而发生SCD的风险比例却没有下降。因此,对于有心肌梗死患者出现室性心动过速(包括非持续性室性心动过速),都会增加SCD的风险。
(二) 心肌病与室性心律失常
1.扩张型心肌病(DCM)
扩张型心肌病是一种死亡率很高的心肌病变,近年来随着药物治疗与器械治疗的进展,患者的预后有所改善,但5年死亡率平均仍有20%。DCM中有症状与无症状的室性心律失常均常见,而且室性早搏与非持续性短阵室速与疾病的进展程度有关,可见于大多数有严重左室收缩功能障碍的患者,因此对于患者预后的预测价值有限。但也有研究发现,对于左室功能略好的患者,非持续性室速预测的特异性较高。
对于有非持续性室速的DCM患者,心内电生理检查能够诱发出持续性室性心动过速或心室颤动是SCD的预测因素,但敏感性过低,据研究仅有2.9%的患者能诱发出室速,9.6%能诱发出室颤;DCM患者中束支折返性室速较为多见。另外值得一提的是,对于DCM伴有中重度心力衰竭的患者,有晕厥症状,不管能否证明与室性心律失常相关,都是发生SCD的预测因素。
2.肥厚型心肌病(HCM)
很多肥厚型心肌病患者以SCD为首发症状,而发生SCD的最常见原因为室性心律失常;室性心律失常的诱发因素可能与缺血、流出道梗阻有关,有时快速房颤也是室性心律失常的触发因素;同时,有自发持续性室速/室颤的患者,发生猝死的风险极高。Holter上记录到室速(包括非持续性室速)的患者发生猝死的风险增加,然而其阳性预测值较低,相对而言阴性预测值则较好。
对于有晕厥发作的HCM患者,也是发生SCD的主要危险因素。此外,心内电生理检查诱发出室性心动过速者(多数情况下为多形性室速),SCD风险增加。
3.致心律失常性右室心肌病(ARVC)
室性心律失常是ARVC最突出的临床特征,且心律失常发作时易出现晕厥或晕厥前症状。心律失常可以是单发室早,也可以为持续性室速和非持续性室速,心电图均为左束支阻滞图形;室颤导致的心脏性猝死有时为疾病的首发症状。ARVC引起的猝死多发生于年轻人,且以运动或精神紧张时发生为多见。在心律失常表现方面,仅持续性室速/室颤恶性程度高,而非持续性室速对预后缺乏预测价值,对该类患者进行电生理检查也没有明显预测作用。
(三)原发性心电异常导致的室性心律失常
与室性心律失常与SCD有关的原发性心电异常主要包括长QT综合征、短QT综合征、Brugada综合征、儿茶酚胺敏感性室速和J波综合征等,大多与编码心肌细胞膜离子通道蛋白的基因突变有关,目前已发现了很多基因突变的位点,属于遗传性离子通道疾病的范畴。
1.长QT综合征
长QT综合征(LQTS)是指具有心电图上QT间期延长伴T波改变,易产生室性心律失常,其特征性的室速为多形性室速,特别是尖端扭转性室速(TdP)以及晕厥和猝死的一种综合征,大多数属于常染色体显性遗传;目前遗传学研究已经发现了十二种基因突变。
LQTS患者的晕厥几乎都是由于恶性室性心律失常所导致,甚至会发生SCD;SCD幸存的LQTS患者,与其他原因导致的SCD幸存者相比,SCD再次发生的风险比为12.9倍;因此风险性极高。另外,高危人群还包括有室性心动过速发作或者有相关症状(晕厥或晕厥前症状)的:①LQT1和LQT2患者,如果其QTc间期超过500ms;②男性的LQT3患者,两者都是发生SCD的高危人群。
2.Brugada综合征
Brugada综合征是以心电图特征性的Brugada波,即右胸导联(V1-V3)ST段穹隆型抬高,伴致命性室性心律失常或SCD家族史,并具有遗传异质性的心电紊乱性疾病。心电图表现分为三种类型,其中I型为ST段呈穹隆型抬高(≥2mm),这三种类型可在同一个患者中顺序出现或由药物(钠通道阻断剂)所诱发。Brugada综合征成常染色体显性遗传,目前已经发现了8个致病基因。
Brugada综合征患者的室性心律失常以静息或睡眠中发作的多形性室速或室颤为主要特征,而Holter中很少会发现有室性早搏或非持续性室速;同时,心内电生理检查对其危险分层的价值目前结果不一。一般而言,有多形性室速发作以及SCD的幸存者都是Brugada综合征患者中的高危人群;在没有记录到室速或者没有晕厥等相关症状的患者中,I型心电图表现也是发生SCD的高危预测因素。
3.儿茶酚胺敏感性室性心动过速(CPVT)
CPVT以静息心电图正常,在剧烈运动或情绪激动情况下发作的室性心动过速为主要特征;为常染色体显性或隐性遗传。其室速多在运动时心率达到120~130次/分发作,典型类型为“双向性室速”,也可以表现为不规则的多形性室速或者室颤。药物治疗下仍反复发作持续性室速或者血流动力学不稳定性室速,都是发生SCD的高危人群;但是心内电生理检查对该类患者缺乏预测价值。
以上为临床上常见病因所导致室性心律失常的种类及其危险分层。总之,对于室性心律失常的危险程度评价目前没有详细的评分系统,而且取决于多方面因素;一般而言,合并器质性心脏病、心功能异常、有明显血流动力学改变的持续性室速以及心室颤动或SCD的幸存者、SCD的家族史等,都与SCD的风险有关,后面章节还有详细阐述。











