英文名称 :myocardial bridges
冠状动脉的主支包括左前降支、左回旋支、右冠状动脉。通常这些冠脉主支血管走行于心脏心外膜下的结缔组织,并不进入心肌组织。如果这些冠状动脉主支血管的一段下穿走行于心肌纤维中,这段血管被称为“壁冠状动脉”,而这束心肌纤维被称为“心肌桥”(myocardial bridge)。
在心动周期的收缩期,随着心脏心肌收缩,这束心肌纤维亦收缩,从而使心肌桥下的壁冠状动脉受到挤压。在冠状动脉造影时,可以发现该段走行于心肌桥下的壁冠状动脉在收缩期受到不同程度的挤压而呈现狭窄变细,而舒张期恢复正常,有人将这种改变称为“挤奶现象(milking effect)”。如果这种挤压状况在心动周期的舒张期不缓解,即可导致远端心肌缺血,并产生临床上类似心绞痛的症状以及与此相关的心律失常、心肌梗死、猝死。另外,由于心肌桥的存在,如果收缩期因严重的心肌桥压迫壁冠状动脉造成收缩期壁冠状动脉近段前向血流逆转,亦可损伤壁冠状动脉近端的血管内膜,使心肌桥近端处的冠状动脉容易形成冠状动脉粥样硬化斑块,从而呈现心肌桥合并冠状动脉粥样硬化性心脏病的特征。
尽管心肌桥现象在冠状动脉造影(尤其是尸体解剖)的检出率较高,但有临床相关冠状动脉病变的症状及由此引发的心血管事件者并不多见,并且临床上需要药物治疗甚至特殊处理的病例亦不多见。目前的共识认为大多数无临床症状的心肌桥患者不需处理,而予以随访有无并发冠状动脉急症的临床三联征:类心绞痛、ST-T特征性动态变化、心肌梗死标记物升高,尤其是后两者的阳性者,但此类患者较少见。
尸检发现40%~80%病例存在冠状动脉从心肌中通过,即所谓的心肌桥现象,心肌桥长度从4~80mm不等。冠状动脉造影对心肌桥的检出率并不高,多数文献报道仅占冠状动脉造影者的0.5%~16%,冠状动脉造影主要是观察在心动周期的收缩期冠状动脉节段受压变细而舒张期正常的现象,即“挤奶征”。尽管任何一支心外膜动脉都可形成心肌桥,但绝大部分心肌桥发生在左前降支,占67%~98%。心肌桥深度从0.3mm至28mm不等。从解剖结构上看,前降支的心肌桥由横跨前降支的表浅心肌纤维或环绕前降支的深部心肌纤维组成,然而深度>5mm的心肌桥很少适合外科肌肉切开术。心肌桥对血流动力学的影响取决于心肌桥的厚度和长度,以及壁冠状动脉与心肌纤维的走行方向;同时,心肌桥周围脂肪组织和/或结缔组织的疏松程度亦是相关因素。
血管内超声心动图检查和尸检显示:心肌桥下的壁冠状动脉血管位于心肌内部和远端的节段一般不发生动脉粥样硬化,而近端节段往往会倾向于发生动脉粥样硬化。对于这一现象,生物力学可以给出合理解释。心肌桥起始段血管血流模式发生紊乱,而紊乱的血流模式则是促使动脉粥样硬化斑块空间分布的核心因素。在冠状动脉管壁剪切应力较低且不稳定的血管壁,剪切应力增加了内皮细胞黏附分子活性氧以及促动脉粥样硬化内皮细胞表型产生。尸检发现,冠状动脉管壁剪切应力低的节段、邻近心肌桥起始的冠状动脉节段存在结构功能不全,内皮细胞呈平面多边形,而心肌桥冠状动脉节段(冠状动脉管壁剪切应力高或冠状动脉管壁剪切应力是生理性的节段)内皮细胞结构保持完整。
多项临床研究发现,就心肌桥壁冠状动脉近端粥样硬化斑块的发生、发展而言,冠状动脉有轻微动脉粥样硬化但没有心肌桥的患者,冠状动脉管壁剪切应力低的节段要比冠状动脉管壁剪切应力高或冠状动脉管壁剪切应力是生理性的节段发生动脉粥样硬化的概率更高。在回顾性和前瞻性研究的病例对照中发现,有心肌桥患者的冠状动脉管壁剪切力(垂直速率变化率)在邻近心肌桥起始的冠状动脉节段低于心肌桥压迫下的冠状动脉节段。在心肌桥的起始处,心肌对冠状动脉的压力增加也会导致前向传递的收缩波中断,造成对血流模式的干扰,进一步减小冠状动脉管壁剪切应力,加重内皮损伤,从而刺激斑块形成。另外,在心动周期收缩期心肌桥的压迫所导致的壁冠状动脉近端血流回流受阻,以及心肌特质的改变所形成的不同程度的机械应力,亦是促成壁冠状动脉近端粥样斑块形成的主要原因之一。更确切的解释为:心肌桥内部的压力和心肌桥连接处数条血管形成一定角度,导致了心肌桥近端冠状动脉节段形成非均匀应力场,而这种应力的产生可能有助于近端节段斑块形成和破裂。
心肌桥内机械负荷增加,可能促进收缩性血管重塑以维持稳态。当合并左心室肥厚时,上述机制增加了心室舒张功能障碍的发生。另外,心肌桥内周围脂肪组织疏松,使得心肌桥内冠状动脉节段与血管周围产生促炎因子的脂肪组织分离,这可能对动脉粥样硬化起到防护作用。然而,这些因素也可能是导致心肌桥近端节段斑块形成的原因之一。然而,尽管心肌桥远端节段管壁剪切应力低,动脉粥样硬化却相对少见的原因尚不清楚。有研究结果提示:尽管远端节段管壁剪切应力低,但复杂而动态变化的生物力学因素对心肌桥壁冠状动脉远端血流影响的综合效应抑制了壁冠状动脉远端节段的粥样硬化形成。所以,通常我们在分析观察心肌桥现象中如果存在冠状动脉粥样硬化病变,一般来说均发生在壁冠状动脉的近端。
图1为计算机流体动力学模型,展示了舒张末期左前降支心肌桥近端和远端相对低管壁剪切应力区域以及心肌桥内部冠状动脉节段高管壁剪切应力区域。
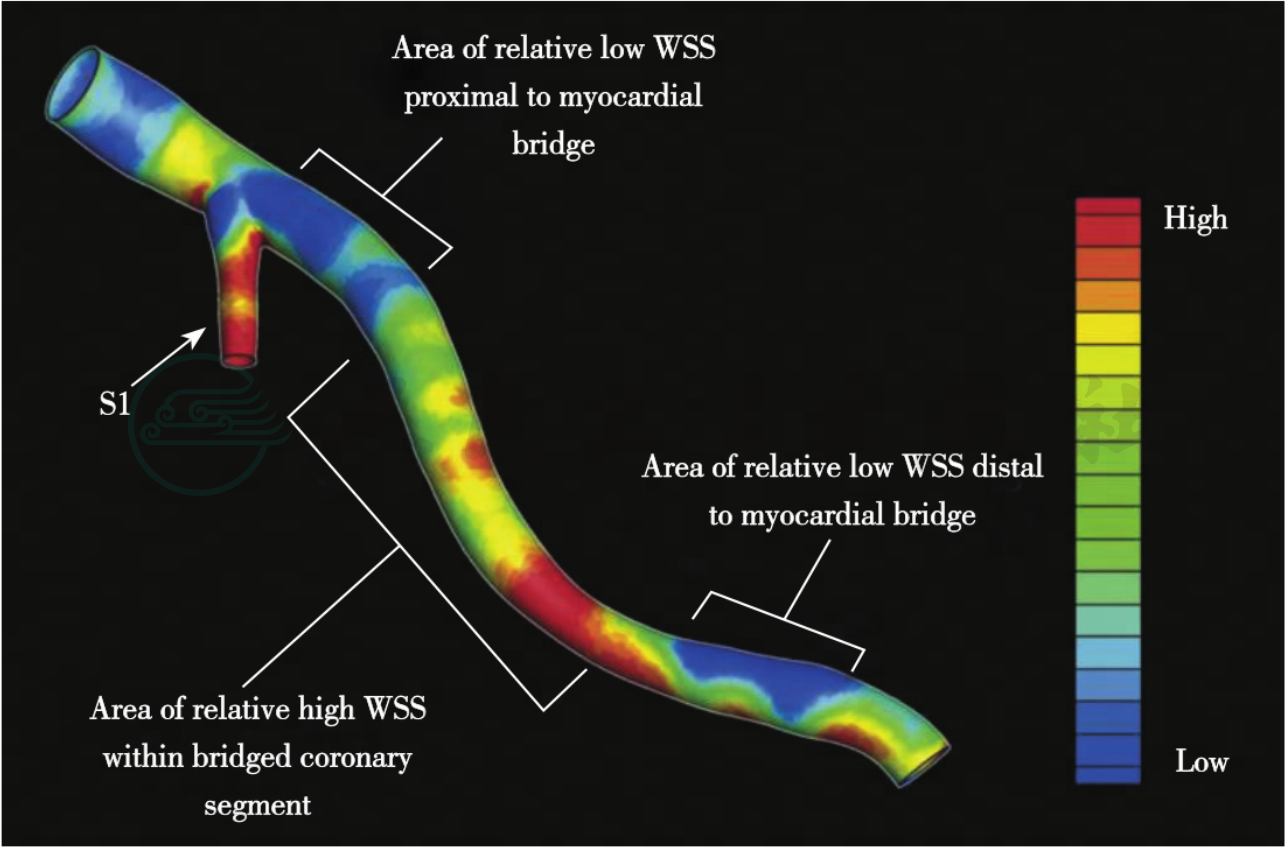
图1 计算机流体动力学模型
注:蓝色代表低管壁剪切应力区域,红色代表高管壁剪切应力区域,由蓝色到红色管壁剪切应力逐渐升高。
目前常用Schwarz分型,将心肌桥分为A、B、C三型。由于Schwarz分型结合了药物干预、侵入性检测结果、临床预后等作为分型的评估手段,所以常作为相关指南的重要参考,并作为心肌桥患者选择治疗手段的依据。
Schwarz分型的治疗建议(表1):A型患者无须治疗。而对于B型和C型患者,因有临床症状和缺血指征,5年随访研究表明β受体阻滞剂或钙离子拮抗剂显著改善这两型患者的预后,可考虑药物治疗。C型患者中,如果药物治疗无效,可以考虑血运重建治疗。
表1 Schwarz分型标准及治疗建议

当心肌桥合并出现其他病理生理因素改变时,可以诱发无症状患者出现心肌缺血症状。其发生的概率与以下因素有关:第一,高龄、高血压和冠状动脉粥样硬化等致左心室舒张功能障碍,可加剧心肌桥带来的氧耗供需失衡;第二,左心室肥厚增加心肌压力,减少冠状动脉微循环储备;第三,冠状动脉痉挛、微血管功能障碍或内皮功能障碍等与心肌桥并存导致心肌缺血;第四,心肌桥近端血管节段逐渐形成的粥样硬化斑块,促进冠状动脉狭窄,甚至闭塞;第五,心肌桥内血管不良重塑,减少心肌血流。以上这些因素中的每一条,都可诱发和导致心肌桥患者出现不同程度的临床症状。
新近研究表明,心肌桥所导致的心肌缺血不仅仅与收缩期血管压力有关,实际上,收缩期血管压力一直持续至心脏舒张中晚期。冠状动脉心肌桥内的壁冠状动脉节段平均血流最大速度增加,而舒张期血流速度仅有轻微改变,这一现象证实了舒张期存在血管腔狭窄,从而引起持续性的血流紊乱。这些因素均可导致壁冠状动脉在心肌收缩期和舒张期的血流受损,结果都会导致心肌桥患者心肌氧耗供需失衡而出现临床相应症状。
心肌桥的冠状动脉造影特点为“挤奶效应”或称“吮吸效应”,即肌桥段冠状动脉收缩期狭窄而舒张期正常。今年的研究发现心肌桥的机械压迫不仅发生在收缩期,部分可以持续至舒张早期甚至舒张中期
IVUS检查心肌桥段冠状动脉可见“半月征”,而心肌桥的近段、远段和其他血管都没有此征象。
应用多普勒导丝对肌桥段冠状动脉进行拉回式血流速度测定,可见特征性的快速舒张早期充盈和舒张中期快速减速,舒张中晚期平台;肌桥近端冠状动脉内可见血流的盾流动。
临床上心肌桥患者常见,一部分患者可能出现心肌缺血的类心绞痛发作、心肌梗死、晕厥,甚至猝死等。尽管目前有了一系列侵入性及非侵入性诊断方法为我们了解和研究心肌桥病理生理的发生、发展提供了可能,目前临床上常用的确诊检查手段为冠状动脉多层CT(MSCT)以及冠状动脉造影(CAG)。尽管大多数心肌桥不需要临床治疗的干预,但有症状的心肌桥患者亦存在类急性冠状动脉综合征(ACS)的发生、发展的可能。就有症状、体征的心肌桥患者而言,首先以药物治疗为主,推荐的药物以β受体阻滞剂为主,亦可使用钙离子拮抗剂;而硝酸盐制剂应尽量避免使用,除非伴随有明确而严重的冠状动脉痉挛者可以酌情考虑,但亦应慎重。对于经强化药物治疗无效的患者,应在心脏团队的共同参与下,认真权衡利弊后,再考虑是否行外科干预或植入药物洗脱支架,因为迄今为止尚无针对药物治疗无效的心肌桥患者的最佳治疗方案,仍需要大型注册随机临床实验进一步研究。











