英文名称 :viral hepatitis B
中文别名 :乙型肝炎
乙型病毒性肝炎(viral hepatitis B)是由乙型肝炎病毒(hepatitis B virus,HBV)引起的、主要通过血液途径传播的肝脏疾病,简称乙型肝炎。由于受病毒因素(入侵HBV量的多少、HBV复制能力的高低、是否为免疫逃逸株等)、宿主因素(受感染时的年龄、易感或拮抗基因多态性、对HBV免疫力等)、环境因素(酗酒、合并HCV或HIV感染等)影响,HBV感染后可出现不同的结局或临床类型。
在历史上,乙型肝炎曾被描述为“流行性黄疸”“血清性肝炎”。直至1965年Blumberg发现澳大利亚抗原,乙型肝炎的病因才得以明确。现在已经明确,HBV除了可引起慢性肝炎、肝硬化之外,还可导致肝癌,而乙型肝炎疫苗的接种可相应地预防HBV感染和肝癌;HBV在HBeAg血清转换后,甚至在HB-sAg清除后仍然在肝脏内存在;HBV相关性肝病的发生主要是免疫介导的,但HBV持续高水平的复制也会增加发生肝硬化和肝癌的风险;已有安全、有效地抑制病毒复制的药物,即核苷(酸)类似物[nucleos(t)ideanalogue,NA],但 NA 并不能清除HBV,对多数患者而言,需要长期甚至终身应用NA治疗;肝移植对HBV导致的终末期肝病的疗效与其他终末期肝病一样好;尽管全球HBV感染的流行率显著下降,但HBV感染的疾病负担仍然很高。HBV相关术语见表1。
表1 HBV相关术语
续表
HBV是一种有包膜的双链DNA病毒,属于嗜肝病毒科。该科还包括在遗传学上相似的其他嗜肝病毒,它们可分别感染灵长类动物和猴子、土拨鼠(wood chucks)和地松鼠(ground squirrel)、苍鹭(heron)和鸭子。
在高HBV载量患者的血清中,可以发现3种与HBV相关的颗粒,即直径为42nm的完整的HBV颗粒,又称Dane颗粒,具有感染性;直径17~25nm的小球形颗粒;直径约为20~22nm、长度不一的管状颗粒。后两种亚病毒结构不含有HBV DNA,无感染性。HBV的抵抗力较强,但65℃ 10小时、煮沸10分钟或高压蒸汽均可灭活HBV。HBV的基因组是部分双链的DNA分子,长度约为3 200bp。HBV负链包含4个开放阅读框(ORF),分别编码包膜蛋白(HBsAg)、e抗原(HBeAg)及核心抗原(HBcAg)、HBV 多聚酶(Pol)和 X 多肽(HBx)(图2)。根据 HBV全基因序列差异≥8%或S区基因序列差异≥4%,目前HBV被分为A~J 10个基因型。各基因型又可分为不同基因亚型,我国以 B型和C型为主。
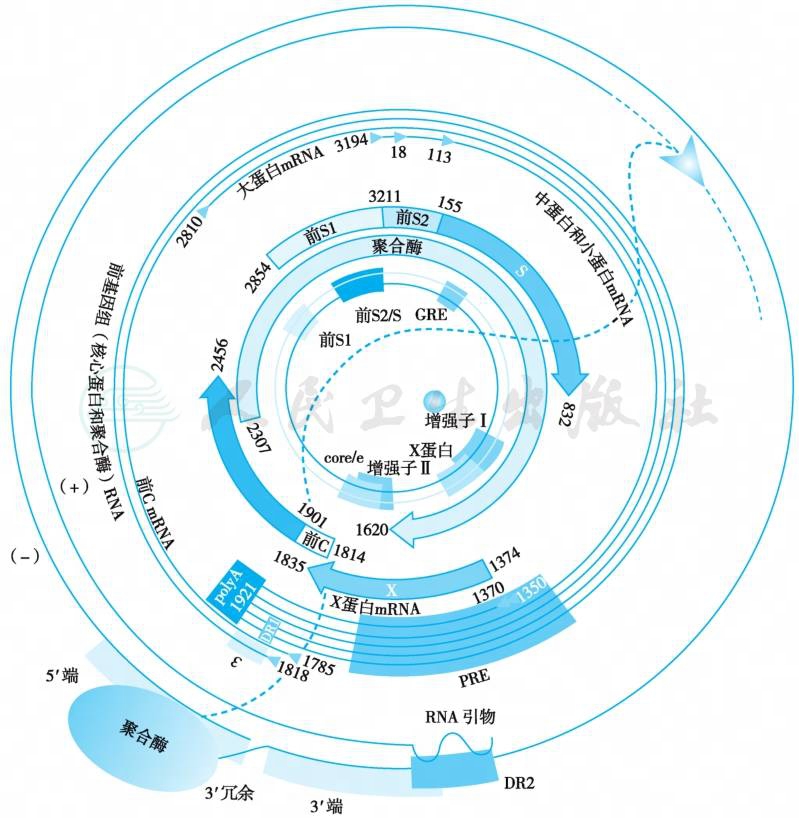
图2 HBV的基因组和开放阅读框
HBV感染发生的第一步是HBV先后与肝细胞膜上的HBV受体,即磷脂酰肌醇蛋白聚糖-5(glypican-5,GPC-5)和钠离子-牛磺胆酸-协同转运蛋白(NTCP)结合,侵入肝细胞,随后HBV颗粒脱去外膜和核衣壳,HBV基因组通过细胞核小孔转运至细胞核内,形成松弛环状DNA(relaxed circular DNA,rcDNA)。在细胞核内,以负链DNA为模板延长正链以修补正链中的裂隙区,形成共价闭合环状DNA(cccDNA);然后以cccDNA为模板,转录成几种不同长度的mRNA,编码不同的病毒蛋白。3.5kb mRNA可作为HBV前基因组 RNA,与聚合酶一起被核衣壳包裹,形成核心颗粒。在核心颗粒内,HBV前基因组RNA逆转录为HBV的负链,再以负链为模板合成正链,双链环化。经外膜蛋白包装后,分泌至细胞外,产生子代病毒。cccDNA半寿(衰)期较长,很难从体内彻底清除,是长期维持HBV慢性感染和容易复发的关键因素(图3)。
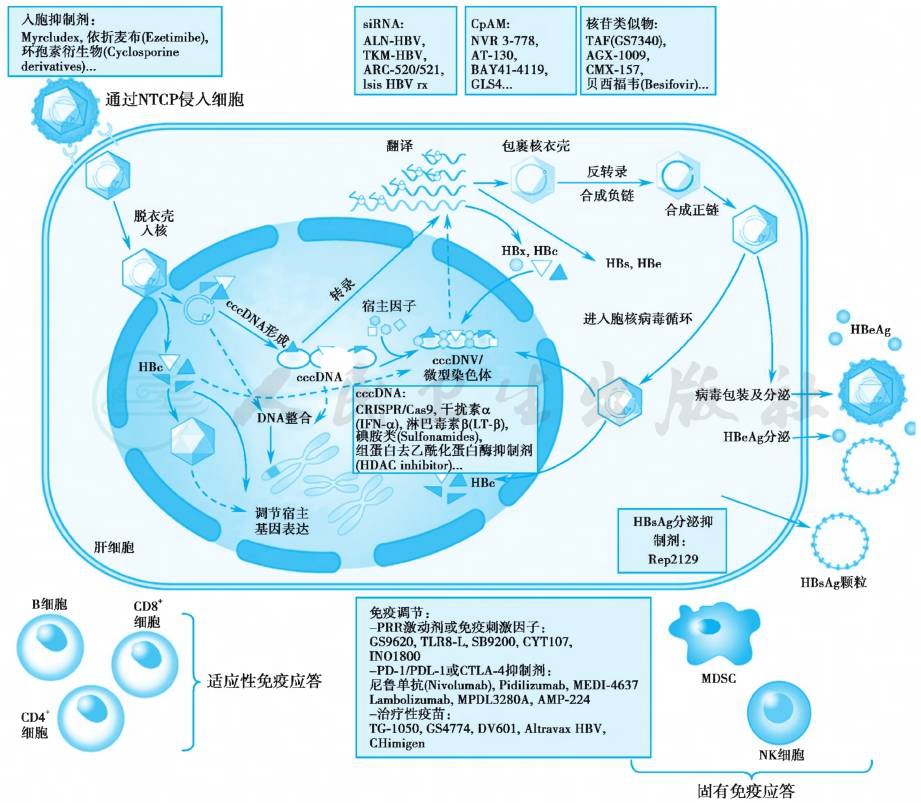
图3 HBV的生活周期和研发中的抗HBV药物
HBV感染呈世界性流行,但不同地区HBV感染的流行强度差异很大。全球肝硬化和肝细胞癌(hepatocellular carcinoma,HCC)患者中,由HBV感染引起的比例分别为30%和45%。我国肝硬化和HCC患者中,由HBV感染引起的比例分别为77%和84%。据最新的流行病学研究估计,目前我国总的HB-sAg携带率为5%~6%,慢性HBV感染者约7 000万人,其中CHB患者2 000万~3 000万人。
(一)传染源
主要是HBV携带者和乙型肝炎患者。由于HBV慢性携带者人数众多,多无症状,活动范围大,因而是乙型肝炎最重要的传染源。
(二)传播途径
HBV主要经血和血液制品、母婴、破损的皮肤和黏膜及性接触传播。日常工作或生活接触,如同一办公室工作、握手、拥抱、同住一宿舍、同一餐厅用餐和共用厕所等无血液暴露的接触,一般不会传染HBV。未发现HBV经吸血昆虫(蚊、臭虫等)传播。
(三)人群易感性
人群对HBV普遍易感。新生儿、HB-sAg阳性者的家庭成员、经常接触乙型肝炎患者的医务人员等是重点的易感人群。
(四)流行特征
我国长江以南人群HBsAg携带率高于长江以北,农村高于城市,南部沿海地区高于西部边疆,男性的HB-sAg携带率高于女性。HBV感染无明显季节性,多呈散发性发病。
(一)乙型肝炎的发病机制
大量研究表明,HBV不直接杀伤肝细胞,其引起的免疫应答是肝细胞损伤及炎症发生的主要机制。
固有免疫在HBV感染初期发挥作用,并诱导后续的特异性免疫应答。慢性HBV感染者的非特异性免疫应答受到损伤。HBV可借助自身的HBeAg和HBx等多种蛋白成分,通过干扰Toll样受体(Toll-like receptors,TLRs)、维 A 酸诱导基因(retinoicacidinduciblegene-I,RIG-I)两种抗病毒信号转导途径,来抑制非特异性免疫应答的强度。慢性乙型肝炎患者常表现为外周血中髓样树突状细胞(mDC)、浆样树突状细胞(pDC)频数低,mDC存在成熟障碍,pDC产生IFN-α的能力明显降低,机体直接清除病毒和诱导HBV特异性T细胞功能产生的能力下降,不利于病毒清除。
HBV特异性免疫应答在HBV清除中起主要作用。主要组织相容性复合物(MHC)Ⅰ类分子限制性的CD8+细胞毒性T淋巴细胞可诱导肝细胞凋亡,也可分泌IFN-γ,以非细胞裂解机制抑制肝细胞内HBV基因的表达和复制。慢性感染时,HBV特异性T细胞易凋亡,产生细胞因子和增殖能力均显著降低,功能耗竭,可能是导致HBV持续感染的机制之一。目前认为血清和肝组织中存在大量HBsAg,而HBsAg特异性细胞毒性T细胞数量缺乏和/或功能不足,是导致慢性HBV感染者发生免疫耐受的重要原因。
(二)病理改变
肝组织活检的目的是评价CHB患者肝脏病变程度、排除其他肝脏疾病、判断预后和监测治疗应答。急、慢性乙型肝炎具有显著不同的病理学特征。
1.急性乙型肝炎
为全小叶病变,主要表现为肝细胞肿胀、水样变性及气球样变,汇管区呈轻度至中度炎症。有黄疸者,可见小叶内有胆汁淤积,毛细胆管内有胆栓。
2.慢性乙型肝炎
CHB的病理学特点是:不同程度的汇管区及其周围炎症,浸润的炎症细胞以单个核细胞为主,主要包括淋巴细胞及少数浆细胞和巨噬细胞,炎症细胞聚集常引起汇管区扩大,并可引起界板肝细胞凋亡和坏死形成界面炎,旧称碎屑样坏死。小叶内肝细胞变性坏死及凋亡,并可见毛玻璃样肝细胞,肝细胞坏死形式包括点灶状坏死、桥接坏死和融合性坏死等。病毒持续感染、反复的炎症病变活动导致细胞外基质过度沉积,呈现不同程度的汇管区纤维性扩大、纤维间隔形成。马松三色染色(Masson trichrome staining)及网状纤维染色有助于肝纤维化程度的评价。肝纤维化的进一步发展,可引起肝小叶结构紊乱,肝细胞结节性再生,形成假小叶结构,即肝硬化。病毒清除或抑制,炎症病变消退,组织学上肝纤维化及肝硬化可呈现不同程度的逆转。根据Sheuer评分,肝组织炎症可分为0~4级(G0~4),肝纤维化程度可分为0~4期(S0~4)(表2)。也可采用Metavir评分系统。
表2 慢性肝炎组织学分级分期标准

注:PN.碎屑样坏死;BN.桥接坏死。
3.肝衰竭
根据病理组织学特征和病情发展速度可分为四类:急性肝衰竭(acute liver failure,ALF)、亚急性肝衰竭(subacute liver failure,SALF)、慢加急性(亚急性)肝衰竭(acute-onchronic liver failure,ACLF)和慢性肝衰竭(chronic liver failure,CLF)。
(一)常规检查
外周血白细胞总数正常或偏低,少数患者,如较重的慢性乙型肝炎、合并肝硬化者、重型肝炎患者可出现血小板减少及白细胞减少。有黄疸者,可出现尿胆红素阳性,尿胆原和尿胆素增多。合并乙型肝炎相关性肾炎者,可出现蛋白尿、血尿。淤胆型肝炎时,尿胆红素强阳性,但尿胆原和尿胆素减少或消失。
(二)生化学检查
1.血清ALT和AST
血清ALT和AST水平一般可反映肝细胞损伤程度,最为常用。
2.血清胆红素
血清胆红素水平与胆汁代谢、排泄程度有关,胆红素升高主要原因为肝细胞损害、肝内外胆道阻塞和溶血。肝衰竭患者血清胆红素可呈进行性升高,每天上升≥1倍正常值上限(ULN),且有出现胆红素升高与ALT和AST下降的“胆酶分离”现象。
3.血清白蛋白和球蛋白
反映肝脏合成功能,CHB、肝硬化和肝衰竭患者可有血清白蛋白下降。随着肝损害加重,白蛋白/球蛋白比值可逐渐下降或倒置(<1)。
4.凝血酶原时间(PT)及凝血酶原活动度(PTA)
PT是反映肝脏凝血因子合成功能的重要指标,常用INR表示,对判断疾病进展及预后有较大价值。
5.γ-谷氨酰转肽酶(GGT)
健康人血清中GGT主要来自肝脏。此酶在急性肝炎、慢性活动性肝炎及失代偿性肝硬化时仅轻中度升高。各种原因导致的肝内外胆汁淤积时可以显著升高。
6.血清碱性磷酸酶(ALP)
经肝胆系统进行排泄。所以当ALP产生过多或排泄受阻时,均可使血中ALP发生变化。临床上常借助ALP的动态观察来判断病情发展、预后和临床疗效。
7.总胆汁酸(TBA)
健康人的周围血液中血清胆汁酸含量极低,当肝细胞损害或肝内、外阻塞时,胆汁酸代谢就会出现异常,TBA就会升高。
8.胆碱酯酶
可反映肝脏合成功能,对了解肝脏应急功能和贮备功能有参考价值。
9.甲胎蛋白(AFP)
血清AFP及其异质体是诊断HCC的重要指标。应注意AFP升高的幅度、动态变化及其与ALT和AST的消长关系,并结合临床表现和肝脏影像学检查结果进行综合分析。
10.维生素K缺乏或拮抗剂-Ⅱ诱导蛋白
又名脱γ羧基凝血酶原,是诊断肝癌的另一个重要指标,可与AFP互为补充。
(三)HBV血清学检测
HBV血清学标志物包括HBsAg、抗-HBs、HBeAg、抗-HBe、抗-HBc 和抗-HBc-IgM。 HBsAg 阳性表示HBV感染;抗-HBs为保护性抗体,其阳性表示对HBV有免疫力,见于乙型肝炎康复及接种乙型肝炎疫苗者;抗-HBc-IgM阳性多见于急性乙型肝炎及CHB急性发作;抗-HBc总抗体主要是IgG型抗体,只要感染过HBV,无论病毒是否被清除,此抗体多为阳性。在HBeAg阳性的CHB患者中,基线抗-HBc的定量对聚乙二醇干扰素(PegIFN)和NA治疗的疗效有一定的预测价值。血清HBsAg定量检测可用于预测疾病进展、抗病毒疗效和预后。
(四)HBV DNA、基因型和变异检测
1.HBV DNA定量检测
主要用于判断慢性HBV感染的病毒复制水平,可用于抗病毒治疗适应证的选择及疗效的判断。
2.HBV基因分型和耐药突变株检测
常用的方法有:①基因型特异性引物聚合酶链反应(PCR)法;②基因序列测定法;③线性探针反向杂交法;④限制性片段长度多态性(RFLP)分析法。
(五)肝组织学检查
可以了解肝脏炎症和纤维化的程度,对抗病毒药物的选择、疗效考核、预后判断均具有很大的意义,同时也有助于鉴别诊断。
(六)肝纤维化非侵袭性诊断
1.APRI评分
AST和PLT比率指数(aspartateaminotransferase-to platelet ratio index,APRI)可用于肝硬化的评估。成人中APRI评分>2,预示患者已经发生肝硬化。APRI计算公式为[(AST/ULN)×100/PLT(109/L)]。
2.FIB-4指数
基于ALT、AST、PLT和患者年龄的 FIB-4指数可用于CHB患者肝纤维化的诊断和分期。FIB4=(年龄×AST)÷(血小板×ALT的平方根)。
3.瞬时弹性成像(transientelastography,TE)
优势为操作简便、可重复性好,能够比较准确地识别出轻度肝纤维化和进展性肝纤维化或早期肝硬化;但其测定成功率受肥胖、肋间隙大小及操作者的经验等因素影响,其测定值受肝脏炎症坏死、胆汁淤积及脂肪变等多种因素影响。
(七)影像学检查
1.腹部超声(US)检查
因操作简便、直观、无创性和价廉,US检查已成为肝脏检查最常用的重要方法。
2.电子计算机断层成像(CT)
目前是肝脏病变诊断和鉴别诊断的重要影像学检查方法,用于观察肝脏形态,了解有无肝硬化,及时发现占位性病变和鉴别其性质,动态增强多期扫描对于HCC的诊断具有高度敏感性和特异性。
3.磁共振(MRI或MR)
动态增强多期扫描及特殊增强剂显像对鉴别良、恶性肝内占位病变优于CT。
(一)管理传染源
HBsAg携带者和乙型肝炎患者不能捐献血液、组织器官。除不能从事饮食业、托幼机构等国家明文规定的职业或工种外,可照常工作和学习,但应定期进行医学随访。患者的洗漱用具、剃须刀等应与健康人分开。医疗机构在诊断出急性或慢性乙型肝炎时,应按规定向当地疾病预防控制中心报告。
(二)切断传播途径
除加强对献血员筛查外,对血液制品应做HBsAg检测,严格掌握输血及血液制品的适应证,对各种医疗器械和用具应实行严格消毒,提倡使用一次性的注射器、检查和治疗用具,防止医源性传播。服务行业所用的理发、刮脸、修脚、穿刺和文身等器具也应严格消毒。注意个人卫生,不和任何人共用剃须刀和牙具等用品。对HBsAg阳性的孕妇,应避免羊膜腔穿刺,并缩短分娩时间,保证胎盘的完整性,尽量减少新生儿暴露于母血的机会。
(三)保护易感人群
接种乙型肝炎疫苗是预防HBV感染的最有效方法。乙型肝炎疫苗全程需接种3针,按照0、1、6个月程序,即接种第1针疫苗后,间隔1个月及6个月注射第2及第3针疫苗。新生儿接种乙型肝炎疫苗要求在出生后24小时内接种,越早越好。接种部位新生儿接种部位为上臂外侧三角肌或大腿前外侧中部肌内注射,儿童和成人为上臂三角肌中部肌内注射。
单用乙型肝炎疫苗阻断母婴传播的阻断率为87.8%。对HBsAg阳性母亲的新生儿,应在出生后24小时内尽早注射HBIG,剂量应≥100IU,同时在不同部位接种10μg重组酵母或20μg中国仓鼠卵巢(CHO)细胞乙型肝炎疫苗,在1个月和6个月时分别接种第2和第3针乙型肝炎疫苗,可显著提高阻断母婴传播的效果。
新生儿乙型肝炎疫苗的接种剂量:①重组酵母乙型肝炎疫苗每针次10μg,不论母亲HBsAg阳性与否;②重组中国仓鼠卵巢(CHO)细胞乙型肝炎疫苗,每针次10μg或 20μg,HBsAg阴性母亲的新生儿接种10μg;HBsAg阳性母亲的新生儿接种20μg。对成人建议接种3针20μg重组酵母乙型肝炎疫苗或20μg重组CHO细胞乙型肝炎疫苗。对免疫功能低下或无应答者,应增加疫苗的接种剂量(如60μg)和针次;对0、1和6个月程序无应答者可再接种1针60μg或3针20μg乙型肝炎疫苗,并于第2次接种乙型肝炎疫苗后1~2个月时检测血清抗-HBs,如仍无应答,可再接种1针60μg重组酵母乙型肝炎疫苗。接种乙型肝炎疫苗后有抗体应答者的保护效果一般至少可持续30年,因此,一般人群不需要进行抗-HBs监测或加强免疫,但对高危人群或免疫功能低下者等可监测抗-HBs,如抗-HBs<10mIU/ml,可再次接种1针乙型肝炎疫苗。
(四)意外暴露后HBV预防
在意外接触HBV感染者的血液和体液后,可按照以下方法处理:在伤口周围轻轻挤压,排出伤口中的血液,再对伤口用0.9%氯化钠溶液冲洗,然后用消毒液处理。血清学检测应立即检测HBV DNA、HBsAg、抗-HBs、HBeAg、抗-HBc、ALT 和 AST,并在 3 和 6 个月内复查。已知抗-HBs阳性(抗-HBs≥10mIU/ml)者,可不进行处理。如未接种过乙型肝炎疫苗,或虽接种过乙型肝炎疫苗,但抗-HBs<10mIU/ml或抗-HBs水平不详者,应立即注射HBIG 200~400IU,同时在不同部位接种1针乙型肝炎疫苗(20μg),于1个月和6个月后分别接种第2针和第3针乙型肝炎疫苗(20μg)。











