英文名称 :cloacal extrophy
中文别名 :OEIS综合征;膀胱小肠裂;回肠膀胱裂;括约肌外翻
泄殖腔外翻是一种最严重的尿道上隔外翻,存活新生儿中发生率约为1/200000~1/400000,男女比例约为1∶2。尽管病情非常严重,但患儿多数都能存活下来,治疗主要是为了提高患儿的生存质量,包括:建立性别标志;通过造瘘技术能适应社会,独立完成排便和排尿;改善社会和生理顺应性;改善运动能力几方面。
泄殖腔外翻也叫膀胱小肠裂、回肠膀胱裂或括约肌外翻。最早1709年由Littre记录,1812年Meckel做了再次描述。1960年Rick ham首先报道了手术纠正该畸形。20世纪70年代报道的手术生存率仅50%左右,而到了80年代,单个中心生存率可达86.7%(13/15),此后手术生存率逐渐达90%以上。今天绝大多数患儿都可以生存,死亡往往是由于肾脏、心脏疾病和继发的短肠综合征。目前治疗研究重点是尿道、胃肠道和生殖道的重建,使得患儿无需辅助器械就能正常生活。另外,性别决定也是该病的核心问题之一。
泄殖腔外翻病因的经典解释是:胚胎第五周下腹壁未被由原嵴发育而来的中胚层完全覆盖,导致中线结构出现“破裂”,当胚胎第7周,生殖结节融合后发生缺损,则主要表现为膀胱外翻;如果破裂发生在5周以前则膀胱、直肠及生殖隔均发育缺损,导致中线出现巨大的膀胱、直肠及生殖隔缺损,进而直肠尿道隔发育缺损,导致直肠远端发育迟缓,这类病人直肠远端闭锁或远端后肠缩短非常常见。
然而目前经典解释受到了三项前沿研究的挑战:
1.连体婴儿的研究发现,很多单卵双生胎儿仅有一个发生泄殖腔外翻,而另一个完全正常,这与胚胎学说有着矛盾。
2.胎儿泄殖腔外翻研究发现一些胎儿泄殖腔膜破裂外翻发生时间较晚,可在胚胎第18~24周和第22~26周发生,发生时间差异巨大,临床表现也多种多样。
3.小鸡泄殖腔外翻模型的研究发现下腹壁缺损往往由内陷的腹主动脉背侧所占据,导致骨盆变宽,脐下腹壁拉伸变薄,最终开裂。
发生率低,1/200 000~1/50 000,男︰女=2︰1。
泄殖腔外翻(cloacal exstrophy)是指由于泄殖腔膜发育异常引起的下腹壁缺陷,导致下腹壁广泛缺失以及伴发的其他一系列先天异常,包括脐膨出(omphalocele)、内脏外翻(exstrophy)、肛门闭锁(imperforate anus)、脊柱畸形(spinal defects)、耻骨弓分离等,也称OEIS综合征。
泄殖腔外翻是最严重的腹壁缺损(图1)。表现出不同程度的脐膨出,这类脐膨出包括下腹壁外翻的黏膜面,两侧为左右两半膀胱,下方有各自的输尿管开口,膀胱三角区常也存在发育不全。中心的黏膜板常由所谓“回结肠板结构”的小肠黏膜构成,这层黏膜板上开口可多达5个:最上方为回肠末端开口,黏膜常可脱垂出来;中间的一至两个孔是单个阑尾或阑尾重复畸形的开口;最下方一到两个开口,为远端结肠或结肠重复畸形的开口,结肠(或后肠)通常较短或仅仅为盲端。
生殖器官畸形也很常见,对于男性婴儿,常出现睾丸位于下腹壁,以及腹股沟斜疝。阴茎分裂常表现为两侧海绵体附着于分裂的耻骨支,尿道呈现上裂,输精管可以正常、缺如或重复。对于女性婴儿而言,阴蒂可以分裂、分开,甚至缺如。双阴道可外翻也可缺如,子宫常为双角子宫。
骨盆结构常有较宽的耻骨分裂,髋关节外展外旋,此外30%~75%的患儿会出现脊柱裂。
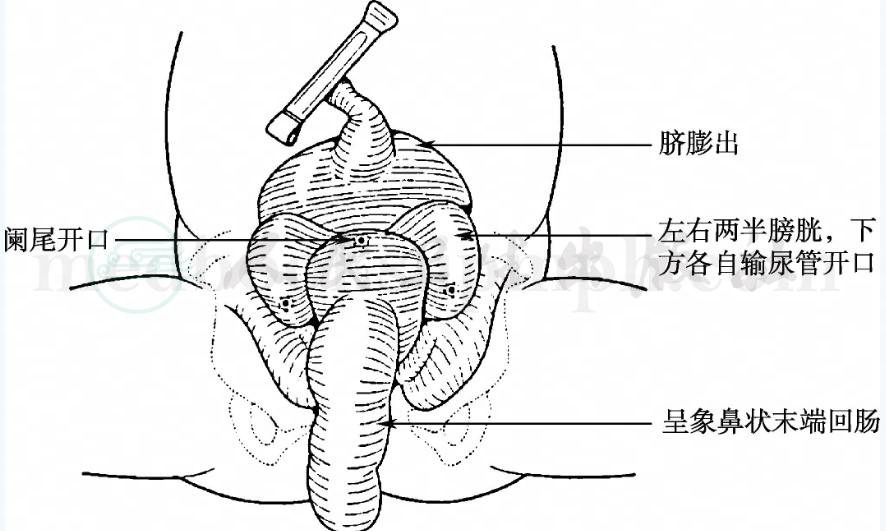
图1 泄殖腔外翻
泄殖腔外翻85%的病人合并有其他畸形。最常见的有泌尿生殖畸形、胃肠道畸形、脊柱及骨畸形、心脏畸形。
上尿路畸形占42%~60%,包括:肾积水、输尿管积水、输尿管闭锁、输尿管重复畸形、盆腔肾脏、肾发育不良、多囊肾、马蹄肾,这些畸形常会导致肾功能减退。男孩睾丸常未下降并伴有输精管正常、缺如或重复;女孩常由整个内生殖器的重复畸形,当青春期时,常会伴有盆腔疼痛和卵巢囊肿,有报道部分女性患儿有尿路梗阻。
胃肠道畸形常见的有肠旋转不良、十二指肠闭锁、梅克尔憩室以及肠重复畸形。25%患儿有先天性的短肠综合征,因此尽可能保留回肠和结肠显得非常重要。
48%~75%的患儿有脊柱发育不良,30%~75%的患儿有脊髓发育问题,脊髓栓系也很常见。骨的畸形约占26%~30%,主要包括:马蹄内翻足、髋关节脱位等。
术前心脏超声检查对这些患儿也很重要,心脏畸形是导致这类患儿死亡的最重要原因。











