英文名称 :atrial fibrillation
中文别名 :房颤
心房颤动(atrial fibrillation,AF)简称房颤,是临床上最常见的心律失常之一。是指规则有序的心房电活动丧失,由心房主导折返环引起许多小折返环导致的房律紊乱,是最严重的心房电活动紊乱。心房无序的颤动失去了有效的收缩与舒张,心房泵血功能恶化或丧失。由于可引起严重的并发症,如心力衰竭和动脉栓塞,因此严重威胁人类健康。
近年来,随着研究的深入,欧洲、美国心脏病学会上更新了房颤管理指南,按照房颤发作的频率和持续时间进行分类已成为共识,该分类方法有助于指导房颤的临床管理,一般分为阵发性房颤、持续性房颤、长程持续性房颤、永久性房颤4类,定义如下:
1.阵发性房颤(paroxysmal atrial fibrillation)
房颤持续短于48小时,可自行终止。虽然房颤发作可能持续到7日,但48小时是个关键的时间点,有重要的临床意义。超过48小时,房颤自行终止的可能性会降低,如转复需考虑抗凝治疗。
2.持续性房颤(persistent atrial fibrillation)
房颤持续超过7日,一般不能自行转复为窦律,药物复律成功率低,常需要直接电转复。
3.长程持续性房颤(long-standing persistent atrial fibrillation)
房颤持续时间超过1年,采用节律控制策略等可以维持窦性心律者。
4.永久性房颤(permanent atrial fibrillation)
是指房颤经过药物或电治疗后不能转为窦性心律或24小时内又复发为房颤,医生和患者共同决定放弃恢复或维持窦性心律的一种类型,反映了患者和医生对于房颤的治疗态度,而不是房颤自身的病理生理特征,如重新考虑节律控制,则按照长程持续性房颤处理常需要控制心室率和抗凝治疗。
另一种分类方法主要依据房颤的病理生理机制分为器质性心脏病后房颤(atrial fibrillation secondary to structural heart disease),局灶性房颤(focal atrial fibrillation),多基因房颤(polygenic atrial fibrillation),外科术后房颤(postoperative atrial fibrillation),瓣膜病房颤(valvular atrial fibrillation),运动员房颤(atrial fibrillation in athletes),单基因房颤(monogenic atrial fibrillation)。虽没得到广泛应用,但对临床决策可能具有一定的指导价值。
房颤无论性别、年龄、有无器质性疾病均可发生,但老年人居多。房颤既可以是心脏疾病,又可以是全身疾病的临床表现。引起房颤的病因很多,主要为心脏本身的疾病。发达国家以冠心病、心肌疾病为主,发展中国家则以风湿性心脏瓣膜病为最多。老年人可由隐匿的甲状腺功能亢进症或房间隔缺损所致。少数房颤找不到明确病因被称为孤立性房颤或特发性房颤。常见病因如下。
1.高血压
高血压在房颤原因中的比率为9.3%~22.6%,房颤的发生与高血压所致肥厚心肌的心电生理异常、肥厚心肌缺血及肥厚心肌纤维化有关。由于心肌肥厚及纤维化,心室顺应性减退,心房压升高及左心房增大,加上心肌缺血,从而诱发房性电生理紊乱而导致房颤。
2.冠心病
在冠状动脉造影中显示有明显冠状动脉狭窄者中发生房颤者占0.6%~0.8%,急性心肌梗死者房颤的发生率占10%~15%。
3.风湿性心脏瓣膜病
风湿性心脏瓣膜病仍是房颤的常见原因,尤其多见于二尖瓣狭窄合并关闭不全。其中二尖瓣狭窄患者中41%合并有房颤,而主动脉瓣病变发生房颤的机会较小。患者发生房颤的平均年龄大约为37岁,以女性居多。
4.肺源性心脏病
肺源性心脏病发生房颤的报道为4%~5%。常呈阵发性,其原因与肺内反复感染、长期缺氧、酸中毒及电解质紊乱有关。
5.先天性心脏病
在先天性心脏病中房颤主要见于房间隔缺损。
6.心肌病
各种类型的心肌病均可以发生房颤,发生率在10%~50%之间,成人多见,儿童也可发生。以原发性充血性心肌病为主,约占20%。
7.甲状腺功能亢进
房颤是甲亢的主要症状之一,甲亢患者中房颤的发生率在15%~20%,老年人甲亢者可能存在心肌的器质性损害,易发生慢性房颤。房颤可能成为有些患者的首发表现。
8.预激综合征
需要提及的是虽然预激综合征的主要表现是阵发性房室折返性心动过速,但其合并房颤的机会很高。文献报道预激综合征同时发生房颤的机会约占12%~18%。一般认为心室预激的房颤发生率与年龄有关,在儿童患者很少发生,而高龄患者则合并房颤发生率较高。
尽管房颤是很常见的心律失常,但在健康人群中的发生率并不高。而随着年龄的增长,房颤发生率呈急剧性的增加。据统计,房颤总体人群患病率为0.4%~1.0%。截至2015年全球房颤患者估测约3 550万例,我国约800万~1 000万例。60岁以上者在2%~4%,60岁以后每10年发病增加1倍,80岁以后发病率可达8%~10%,且各年龄段男性均高于女性。不同地区的患病率及发病率不同。亚洲人群房颤患病率及发病率均较北美或欧洲地区低,相对危险为0.78,但这种差异可能与亚太地区低估其房颤患病情况相关。
目前的研究发现房颤的发生机制主要涉及两个基本方面。一是房颤的触发因素。包括交感和副交感神经刺激、心动过缓、房性期前收缩或心动过速、房室旁路和急性心房牵拉等。二是房颤发生和维持的基质。心房具有发生房颤的基质是房颤发作和维持的必要条件,以心房有效不应期的缩短和心房扩张为特征的电重构和解剖重构是房颤持续的基质,重构变化可能有利于形成多发折返子波。此外,还与心房某些电生理特性变化有关,包括有效不应期离散度增加、局部阻滞、传导减慢和心肌束的分隔等。目前认为房颤是多种机制共同作用的结果。
(一)折返机制
1.多发子波折返
Moe及其同事于1955年提出的多发子波折返学说占据着统治地位。他们认为波阵面在心房内传播的过程中分裂成几部分,从而各自产生具有自我复制能力的“子波”。任一时刻出现的微波的数量取决于心房不同部分的不应期、质量及传导速度。异位局灶快速冲动发放引起的单个或成对的房性期前收缩或心动过速是房颤最常见的一个触发因素。房性期前收缩可引起心房内多个子波折返而导致房颤。
2.自旋波折返
20世纪80年代末,Winfree等提出了颤动的自旋波折返假说,认为自旋波的产生与波裂现象有关。心脏通常被点兴奋源产生的环形波或线性兴奋源产生的平面波所控制。兴奋波的去极化波阵面之后紧随着复极化带,波阵面与其复极化波尾之间的距离为波长。平面波和环形波的波阵面上所有点向前扩散的速度相对恒定,这样,波阵面不可能与复极化波尾相遇。然而,如果心肌兴奋性恢复不一致,波阵面与复极化波尾可能在某一特定点遭遇而发生波裂。波裂形成时,波阵面曲率达到最大限度,以致兴奋波被迫开始围绕某一小区域旋转。这一由未被兴奋的可兴奋心肌组织构成的区域即为自旋波核心或转子。
(二)触发机制
早在1953年Scherf等就提出异位局灶自律性增强是房颤发生机制的假说。Haissaguerre等首先采用导管射频消融异位局灶和/或其冲动引起的房性期前收缩来治疗阵发性房颤取得了成功,并发现肺静脉的异位兴奋灶可通过触发和驱动机制发动和维持房颤,而绝大多数异位兴奋灶(90%以上)在肺静脉内,尤其左、右上肺静脉。肺静脉内心肌袖(myocardial sleeve)是产生异位兴奋的解剖学基础。组织学上可看到肺静脉入口处的平滑肌细胞中有横纹肌成分,即心肌细胞呈袖套样延伸到肺静脉内,而且上肺静脉比下肺静脉的袖套样结构更宽更完善,形成心肌袖。腔静脉和冠状静脉窦在胚胎发育过程中亦可形成肌袖,并有这种可以诱发房颤的异位兴奋灶存在。异位兴奋灶也可以存在于心房的其他部位,包括界嵴(crista terminalis)、房室交界区、房间隔、Marshall韧带和心房游离壁等。
(三)自主神经机制
心房肌的电生理特性不同程度地受自主神经系统的调节。许多研究发现自主神经张力改变在房颤中起着重要作用。Coumel等称其为神经源性房颤,并根据发生机制的不同将其分为迷走神经性房颤和交感神经性房颤两类。前者多发生在夜间或餐后,尤其多见于无器质性心脏病的男性患者;后者多见于白昼,多由运动、情绪激动和静脉滴注异丙肾上腺素等诱发。迷走神经性房颤与不应期缩短和不应期离散性增高有关;交感神经性房颤则主要是由于心房肌细胞兴奋性增高、触发激动和微折返环形成。而在器质性心脏病中,心脏生理性的迷走神经优势逐渐丧失,交感神经性房颤变得更为常见。
(四)心房重构
房颤的自然病程是一种进行性疾病,常由阵发性房颤向持续性房颤进展。房颤的发生可改变心房原有的电学和结构学特性而形成重构。心房重构早期表现为以电生理及离子通道特征发生变化的电重构,晚期则表现为心房肌和细胞外基质等的纤维化、淀粉样变、细胞凋亡等组织结构改变的结构重构。电重构在房颤的发生和发展中也起着重要的作用,房颤时心房有效不应期的缩短可导致房颤的发作频率增加,发作持续时间延长,即使没有器质性病变者,仅电重构也能使房颤发作并持续。电重构的主要机制是离子通道的重构。多数学者认为短暂外向性钾电流通道、L型Ca2+通道及电流密度的下调,在心房电重构的发生和维持中发挥着重要的作用。结构重构主要表现为心房肌细胞超微结构的改变,包括心房肌细胞退行性变,内质网的局部聚集、线粒体堆积、闰盘非特化区增宽及糖原颗粒替代肌原纤维。除心肌细胞改变外,房颤患者的心房肌间质也有明显变化,可导致间质纤维增生,心房增大。
(五)遗传学基础
房颤具有一定的遗传性,具有家族性房颤史者,若一级亲属诊断为房颤,则本人罹患房颤的风险增加约40%。家系研究、人群研究和基因组学研究分别发现一些与离子通道、转录因子相关的基因突变或多态性位点,其与房颤的相关性尚待进一步证实。
(六)其他
房颤时心房肌组织肾素-血管紧张素-醛固酮系统活性增高,刺激肾素-血管紧张素-醛固酮系统引起细胞内钙浓度升高、细胞肥大、凋亡、细胞因子释放、炎症、氧化应激,并对离子通道和缝隙连接蛋白产生调节作用,促进心房结构重构和电重构,有助于房颤的发生和维持。房颤患者血清炎性因子水平升高,心房肌组织存在炎性细胞浸润,提示炎症与房颤之间可能存在相关性。此外,房颤患者心房肌组织中存在明显的氧化应激损伤改变,其与产生活性氧族的基因表达上调有关。
房颤的心电图表现(图1)为:①P波消失代之以大小、形态及时限均不规则的颤动波(f波);频率在350~600次/min,f波可以相当明显类似不纯房扑;也可以纤细而难以辨认。②R-R间距绝对不规则。
房颤时的心室率取决于房室结的电生理特性、迷走神经和交感神经的张力水平,以及药物的影响等。如果房室传导正常,则伴有不规则的快速心室反应;如果合并房室阻滞,由于房室传导系统发生不同程度的传导障碍,可以出现长RR间期。但是,房颤时由于房室传导组织生理不应期的干扰、连续的隐匿性传导、睡眠时迷走神经张力增高及影响心脏自主神经张力的因素亦可造成室上性激动延迟或不能下传引起长RR间期。房颤患者发生长间歇较为常见,所以普通心电图上出现长RR间期,不能轻易地诊断为房颤合并高度房室传导阻滞。患者在清醒状态下频发RR间期≥3.0秒,同时伴有与长RR间期相关症状者,作为房颤治疗时减药、停药或植入心脏起搏器的指征可能更有价值。房颤时如果出现规则的RR间期,常提示房室阻滞、室性或交界性心律。如出现RR间期不规则的宽QRS波群,常提示存在房室旁路前传或束支阻滞。
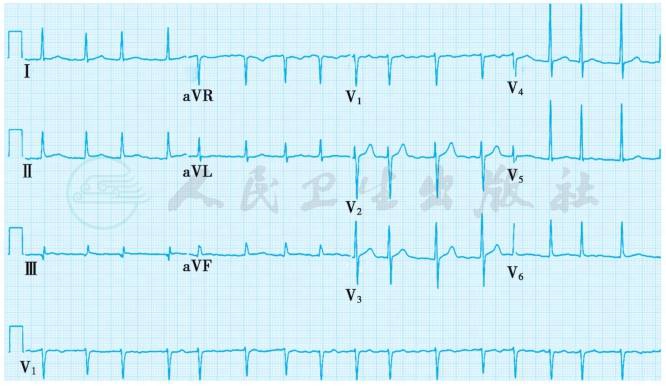
图1 心房颤动
图中所示为P波消失,出现不规则的f波,心室率不整。











