英文名称 :atherosclerosis
动脉粥样硬化(atherosclerosis,AS)是一组称为动脉硬化的血管病中常见且最重要的一种,可累及心、脑、肾、眼等脏器及外周血管的动脉系统,是泛血管疾病(pan-vascular disease)的主要病理基础。动脉硬化的共同特点是动脉管壁增厚变硬,失去弹性和管腔缩小。AS的特点是病变从动脉内膜开始,先后有脂质和复合糖类积聚、出血和血栓形成、纤维组织增生和钙质沉着,并有动脉中层的逐渐退变和钙化。由于在动脉内膜积聚的脂质外观呈黄色粥样,因此称为动脉粥样硬化。
其他常见的动脉硬化类型还有小动脉硬化(arteriolosclerosis)和动脉中层钙化(蒙克贝格动脉硬化,Mönckeberg′s arteriosclerosis)。小动脉硬化主要累及糖尿病或高血压患者的小动脉。糖尿病患者的小动脉壁常出现玻璃样增厚、变性,管腔狭窄,引起弥漫性缺血,特别是在肾脏。高血压患者则常发生增生性小动脉硬化,通常出现管壁层状向心性增厚和管腔狭窄,有时伴有纤维素样沉积物和血管壁坏死。动脉中层钙化好发于老年人的中型动脉,常见于冠状动脉、四肢动脉(尤其下肢动脉),管壁中层变质和钙盐沉积,多无明显症状而为CT或X线检查所发现。
本病是一种由多因素引起的,以高度特异性的细胞分子反应为特征的慢性炎症过程,这些因素称为危险因素(risk factor)或易患因素。
(一)血脂异常
血脂异常,尤其是低密度脂蛋白胆固醇(LDL-C)升高,是AS的最主要危险因素之一,此外,还包括血总胆固醇(TC)、极低密度脂蛋白胆固醇(VLDL-C)、甘油三酯(TG)、载脂蛋白(apo)B100等致 AS脂质的水平增高,以及高密度脂蛋白胆固醇(HDL-C)与其他的亚组分HDL2和apo AⅠ等抗AS脂质的水平降低。由LDL和apo(a)组成的脂蛋白(a)[Lp(a)]水平增高,不仅是致AS的危险因素,而且有促血栓形成作用。
(二)高血压
冠状动脉AS患者60%~70%有高血压,高血压患者患冠状动脉AS较血压正常者高4倍。
(三)吸烟
吸烟人群冠状动脉AS的发病率和病死率可升高达2~6倍,且与每日吸烟支数成正比。
(四)糖尿病、胰岛素抵抗和代谢综合征
糖尿病患者AS的发病率较无糖尿病者高2倍,冠状动脉AS患者中糖耐量减退者颇常见。2型糖尿病患者的血LDL颗粒常较小而致密,血HDL常降低而TG多升高,是其易致AS的部分原因。有些危险因素如胰岛素抵抗、高血压、血脂异常和肥胖常常倾向于集中在一起出现,形成代谢综合征,其患冠状动脉粥样硬化性心脏病的风险是无代谢综合征者的2倍。
(五)超重和肥胖
体内脂肪过度积聚可导致胰岛素抵抗、高胰岛素血症、高血压和血脂异常,内脏脂肪组织还释放促炎细胞因子,因而AS的风险增加。
(六)不平衡膳食
总热量和钠摄入过多,常进食较多的动物性脂肪、胆固醇和反式脂肪酸者,以及蔬菜和水果摄入过少者易患本病。
(七)缺乏体力活动
适当的体力活动不但有维护血管内皮功能和抗氧化作用,还能降低升高的血压,减轻胰岛素抵抗,改善血脂,减少体重。约1/3冠心病死亡与缺乏体力活动有关。
(八)年龄
本病多见于40岁以上的中老年人。其实病理变化在青年期甚至儿童期即已开始,但在中老年期才出现临床表现。
(九)性别
男性多见,男女比例约为2∶1,女性于绝经期后雌激素分泌减少,发病迅速增多。
(十)遗传
与双亲中无心血管病(CVD)病史者相比,双亲中有早发CVD病史(一级男性亲属发病年龄<55岁,一级女性亲属发病年龄<65岁)者,未来发生心血管事件的比值比在男性是2.6,女性是2.3。
(十一)社会心理因素
心理应激(如抑郁、焦虑、A型性格)可引起神经内分泌功能失调,血压升高和血小板反应性升高,从而促进AS形成。
(十二)促血栓形成状态
血纤维蛋白原和纤溶酶原激活物抑制剂-1(PAI-1)浓度增高可能促进血栓形成,而AS病变并发血栓形成后的愈合过程则可能促进斑块的生长。此外,血纤维蛋白原也是炎症的标志物。
(十三)高敏C反应蛋白(hsCRP)增高
hsCRP增高反映持续存在的炎症,预示患者心肌梗死的风险增高,也与急性冠脉综合征(ACS)的结局相关。
(十四)肾功能不全
肾功能不全通过几种途径促进AS的发展,包括使高血压和胰岛素抵抗恶化,降低apo AⅠ水平,增高Lp(a)、同型半胱氨酸、纤维蛋白原和hsCRP的水平。
(十五)其他
1.高同型半胱氨酸血症:尽管曾有大量文献报道高同型半胱氨酸血症与冠状动脉事件相关联,但前瞻性研究未能证实高同型半胱氨酸血症在冠心病危险分层中的作用。
2.氧化应激:体内活性氧增加与心血管病风险呈正相关。
AS在发达国家仍是死亡和致残的主要原因。近40年来由于我国生活水平的显著提高,人民平均期望寿命增长,加之生活节奏和饮食结构的改变,本病现已成为我国人口死亡的首位病因。
本病发病机制复杂,曾有多种学说从不同角度阐述。损伤反应学说认为各种危险因素对动脉内皮的损伤和脂质在动脉内膜层的积聚,导致动脉壁的慢性炎症反应,逐渐形成粥样斑块。
(一)内皮损伤
内皮细胞不仅是血液和血管壁之间的一层半透性屏障,还通过分泌扩血管物质(如一氧化氮、前列环素、内皮衍生的超极化因子)及缩血管物质(如内皮素)对血管进行局部调节。
在动脉的分支、分叉或弯曲处,由于血液湍流增加和切应力降低,内皮常有生理性的慢性轻微损伤,成为易于形成AS的部位。而高血压时局部增加的牵张应力、高胆固醇血症、富含TG的脂蛋白残余颗粒、糖尿病者血液中的高度糖化终末产物、吸烟者血内升高的一氧化碳、循环中血管活性胺类、免疫复合物和感染等均可引起内皮的慢性损伤。血管内皮损伤后能引起:①内皮对脂蛋白和其他血浆成分的通透性增加;②内皮对血管舒缩的调节作用改变,分泌扩血管物质减少,而缩血管物质增加;③内皮的抗血栓、促纤溶功能及抗炎、抗增殖、抗氧化功能紊乱;④内皮黏附分子的表达增加。
(二)脂质积聚
AS中沉积的脂类,大多来自血浆中的LDL-C,小而致密的LDL-C更容易进入内膜。进入动脉内膜的脂蛋白在脂蛋白酯酶等的作用下与细胞外基质中的蛋白多糖结合而滞留在动脉壁内,进而被氧化或糖化修饰。LDL-C氧化修饰过程中的产物,通过诱导内皮细胞表达黏附分子(如细胞间黏附因子-1和P-选择素)而在单核细胞和T细胞的黏附募集中最先发挥作用。单核细胞黏附到内膜后,在单核细胞趋化蛋白-1和白细胞介素(IL)-γ等趋化因子的作用下穿过内皮进入动脉壁,然后在局部巨噬细胞集落刺激因子作用下促进细胞表面表达清道夫受体,氧化LDL-C与清道夫受体结合,被吞噬入细胞内。巨噬细胞大量吞噬脂质后最终变为巨噬泡沫细胞。
内膜中原有的及由中膜迁入的平滑肌细胞(SMC)亦吞噬脂质,巨噬泡沫细胞与这些SMC构成脂纹。脂纹中尚有少量T细胞。脂纹中的巨噬泡沫细胞离开动脉壁时,可以将脂质运出粥样硬化病变。当AS的危险因素得到控制时,脂蛋白进入内膜减少,脂纹可消退。当进入动脉壁的脂质超过由巨噬细胞或其他途径运出的脂质时,脂质便不断堆积而使脂纹发展成粥样斑块。
与LDL相反,HDL则有抗AS作用。这是由于HDL接受巨噬细胞表面的特异性运输蛋白运送来的胆固醇,然后转运至肝脏,胆固醇在肝细胞内代谢为胆酸而分泌出去。另外,HDL还有抗炎和抗氧化作用。
(三)纤维粥样斑块形成
充满氧化修饰脂蛋白的巨噬细胞合成分泌很多生长因子和促炎介质,包括血小板源生长因子(PDGF)、成纤维细胞生长因子(FGF)、肿瘤坏死因子(TNF)-α、IL-1,促进斑块的生长和炎症反应。进入内膜的T细胞识别由巨噬细胞和树突状细胞提呈的抗原(如修饰的脂蛋白和病原体)而被激活,产生具有强烈致AS作用的细胞因子,如γ干扰素、TNF和淋巴毒素等。而LDL抗体和调节性T细胞分泌的IL-1和转化生长因子(TGF)-β起着抗AS免疫反应的作用。
在PDGF和FGF的作用下,SMC从中膜迁移至内膜,并与内膜中原有的SMC一起在内膜中增殖。虽然通常增殖缓慢,但在某些情况下,如斑块破裂合并血栓形成时,SMC在凝血酶等强力的促丝裂原的作用下,发生爆发性增殖。SMC合成和分泌胶原、蛋白多糖和弹性蛋白,构成斑块的基质,使其结构加固;这些细胞外基质在基质金属蛋白酶等分解酶的催化下降解,从而维持其平衡,且有助于SMC从中膜向内膜迁移。细胞外的胆固醇晶体(来自血管内膜中与蛋白多糖结合的LDL-C或由坏死的泡沫细胞释出)积聚于基质间隙内构成斑块的脂质核心。SMC、胶原和单层内皮细胞构成了斑块的纤维帽。在斑块内过度表达的血管生长因子的刺激下,斑块内形成丰富的新生血管,易造成斑块内出血,并且这些新生血管为白细胞在斑块内的聚集提供了新的入口。当血管壁增厚时血管代偿性扩张,以保持动脉血管内径;当病变进一步扩大,血管不能再代偿性扩张,斑块便凸入管腔内形成“成熟”的斑块。典型病变包括偏心性增厚的内膜及其中间富含脂质的核。
根据AS对器官的影响,可分为4期:
(一)无症状期或隐匿期
对应于Ⅰ~Ⅳ型病变及大部分Ⅴa型病变,此时管腔无明显狭窄,因此无器官或组织受累的临床表现。
(二)缺血期
对应于Ⅴb、Ⅴc和Ⅵb型病变及部分Ⅴa和Ⅵc型病变,症状由于血管狭窄、器官缺血而产生。
(三)坏死期
对应于Ⅵc型病变,由于血管内血栓形成致管腔闭塞而产生器官组织坏死的症状。
(四)纤维化期
长期缺血,器官组织纤维化和萎缩而引起症状。不少患者不经过坏死期而进入纤维化期,而在纤维化期的患者也可重新发生缺血期的表现。
AS主要累及体循环系统的大动脉(又称弹性动脉,如主动脉、颈动脉和髂动脉)和中动脉(又称肌性动脉,以冠状动脉和脑动脉罹患最多),而肺循环动脉极少受累,体循环的乳内动脉和桡动脉因分支少也极少受累。病变分布多为数处血管和相应器官同时受累,但有时亦可集中在某一器官的动脉,而其他动脉则正常。最早出现病变的部位多在主动脉后壁及肋间动脉开口等血管分支处;这些部位血压较高,管壁承受血流的冲击力较大,因而病变也较明显。较小动脉,尤其是下肢动脉和心外膜冠状动脉的AS,在吸烟者和糖耐量减退者中较为常见。
正常动脉壁由内膜、中膜和外膜三层构成(图1)。内膜由单层内皮细胞和内皮下层构成。正常动脉内皮细胞对维持血管稳态至关重要。内皮下层为薄层疏松结缔组织,除含有胶原纤维和基质外,尚有少量SMC。在肌性动脉的内皮下层与中膜之间有一层有孔的内弹力板。中膜位于内弹力板和外膜之间,在肌性动脉,中膜由10~40层斜行的SMC构成,并有数量不等的胶原、弹力纤维和糖蛋白等环绕SMC;弹性动脉的中膜有40~70层弹性膜,弹性膜之间为成层的环形平滑肌细胞。外膜主要成分为胶原和糖蛋白,细胞成分很少,为成纤维细胞和柱细胞。肌性动脉的外膜与中膜间还分隔着一层不连续的外弹力板。发生AS时,动脉壁出现脂质条纹(图2),并可发展为纤维粥样斑块,在(纤维)粥样斑块的基础上伴发溃疡、出血、坏死、血栓形成等复杂情况则称为复合病变。主要由增生的SMC及结缔组织组成的内膜增厚,是血管内膜对机械损伤的一种适应性反应,并不专属于AS。
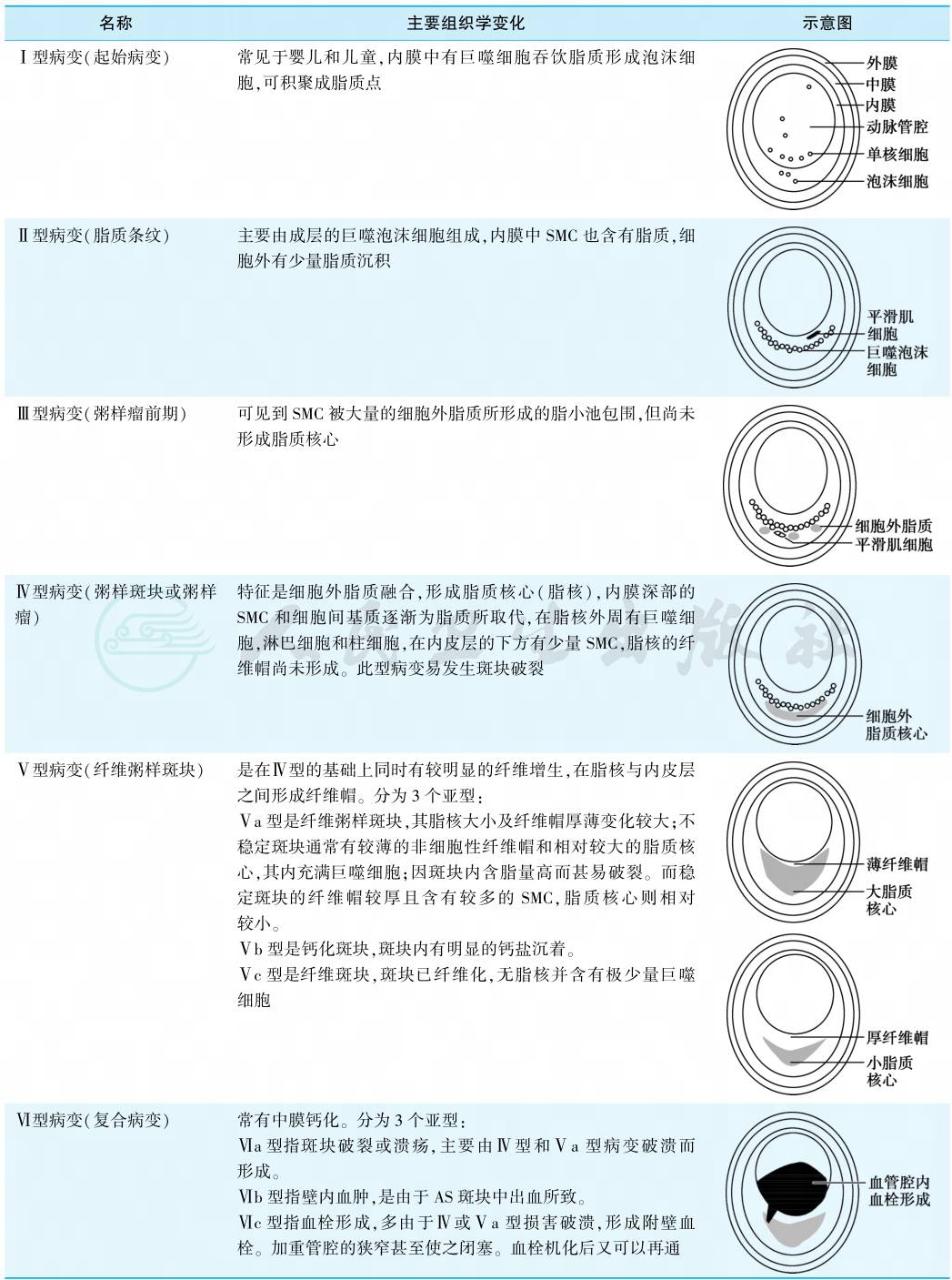
AS的病理分型(美国心脏协会1995年)见表1。
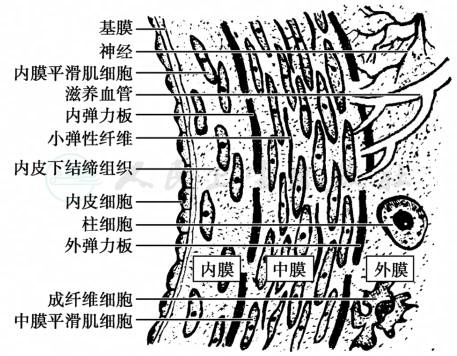
图1 动脉壁结构示意
图示动脉壁内膜、中膜和外膜三层结构。
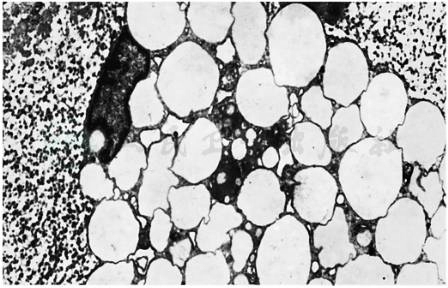
图2 动脉粥样硬化早期病变透视电镜像
示人体主动脉脂纹中的泡沫细胞,细胞质内充满脂滴,胞核移位靠边(×6 500)。
表1 动脉粥样硬化的病理分型
受累动脉弹性减弱,脆性增加,易于破裂,其管腔逐渐变窄甚至完全闭塞,也可因中膜萎缩和弹力组织丧失引起动脉扩张,甚至形成动脉瘤。
视受累的动脉和侧支循环建立情况的不同,本病可引起整个循环系统或个别器官的功能紊乱:
1.主动脉因AS而致管壁弹性降低,当心脏收缩时,它暂时膨胀而保留部分心脏所排出血液的作用即减弱,使收缩压升高舒张压降低而脉压增宽。主动脉形成粥样硬化性动脉瘤时,管壁为纤维组织所取代,不但失去紧张性而且向外膨隆。这些都足以影响全身血流的调节,加重心脏的负担。也可形成动脉夹层,如破裂可致死。
2.内脏或四肢动脉管腔狭窄或闭塞,在侧支循环不能代偿的情况下,使器官和组织的血液供应发生障碍,产生缺血、纤维化或坏死。如冠状动脉AS可引起心绞痛、心肌纤维化或心肌梗死。
3.动脉壁的弹力层和肌层被破坏,使管壁脆弱,在血压波动的情况下易于破裂出血。以脑动脉破裂引起脑出血和动脉瘤破裂而致死者为多见。
部分患者有脂质代谢失常,表现为血TC、LDL-C、TG、apoB和Lp(a)增高,而HDL-C和apoA降低。胸部X线片可见主动脉结突出,主动脉扩张与扭曲,有时可见片状或弧状的斑块内钙质沉着影;形成主动脉瘤时可见相应部位增大。选择性或数字减影法动脉造影,多排螺旋CT或MRI的血管造影及超声显像可显示AS和斑块所造成的管腔狭窄,梭形或囊样的动脉瘤病变,以及病变的所在部位、范围和程度,有助于确定介入或外科治疗的适应证和选择施行手术的方式。多普勒超声检查有助于判断颈动脉、四肢动脉和肾动脉的血流情况和血管病变。包括多普勒测压、光电容积描记法和空气容积描记法的多功能周围血管检查仪,在诊断周围血管闭塞方面与血管造影有很好的相关性。CT和MRI有助于判断脑组织的病变情况。放射性核素检查有助于了解心、肾组织的血供情况。超声心动图检查、心电图检查及其负荷试验所示的特征性变化有助于发现心肌缺血。
有多种通过导管进行的影像技术用于识别容易破裂的易损斑块,包括血管内超声显像(IVUS)、血管镜、斑块温度图、光学相干断层成像(OCT)和弹性图。hsCRP浓度>3mg/L高度预示可能发生心血管事件。











