英文名称 :primary bronchogenic lung cancer
中文别名 :肺癌
原发性支气管肺癌(primary bronchogenic lung cancer)起源于支气管黏膜或腺体,简称肺癌(lung cancer)。肺癌是严重危害人类健康的疾病,根据CA发布的2018年全球癌症统计报告,在1 810万新癌症病例中,发病率最高(占癌症总发病人数的11.6%)和死亡率最高的均是肺癌(占癌症总死亡人数的18.4%)。根据中国癌症中心最新发表的恶性肿瘤流行情况报告,我国肺癌发病率居恶性肿瘤首位(57.26/10万),新发肺癌病例约为78.7万例,超过第二位胃癌(40.3万例)近1倍;且无论男女,死亡率均居恶性肿瘤之首,5年生存率仅19.7%。要改善肺癌预后,急需要改变目前的诊疗模式,需要端口前移,重心下沉,普及筛查,提高早期肺癌诊断率。同时依靠规范、有序的分期和根据其临床行为制定多学科的治疗(综合治疗)方案,才有可能将“减少痛苦、恢复健康、挽救生命”这三个级别疗效考量的权重后移,即从常常安慰患者,变为恢复健康,甚至挽救生命。
虽然肺癌的病因和发病机制尚未完全清楚,但是很多研究表明与不良生活习惯,吸入大、小环境中呼吸微粒和遗传背景有关。
(一)吸烟
不良生活习惯中吸烟是肺癌死亡率进行性增加的首要原因,其中尼古丁、苯并芘、亚硝胺和少量放射性元素钋等均有致癌作用,尤其易致鳞癌和未分化小细胞癌。与不吸烟者比较,吸烟者发生肺癌的危险性平均高9~10倍,重度吸烟者可达10~25倍。吸烟量与肺癌之间存在明显的量效关系。开始吸烟年龄越小,吸烟时间越长,吸烟量越大,肺癌发病率和死亡率越高。一支烟的致癌危险性相当于10~40kGy的放射线,每天吸30支纸烟,相当于1 200kGy的放射线剂量。二手烟或环境烟雾也是肺癌病因之一,风险增加20%~30%。最近研究表明,电子烟对人体的危害也很大,应该远离。戒烟后2~15年期间肺癌发生的危险性进行性减少,此后的发病率相当于终生不吸烟者。
(二)大气污染
工业废气中致癌物质污染大气,特别是细颗粒物(PM2.5)可含有 3,4-苯并芘、氧化亚砷、放射性物质、镍、铬化合物、不燃的脂肪族碳氢化合物等致癌物质。美国癌症协会对1 200万成人开展的前瞻性队列研究发现,长期暴露PM2.5浓度每增加10μg/m3,肺癌死亡的相对危险度为1.14(95%CI 1.04~1.23)。另一项长达15年的队列研究发现,长期暴露PM10(即平均空气动力学直径<10μm的大气颗粒物)与男性肺癌死亡呈显著正相关,每年PM10浓度超过100μg/m343天,男性肺癌死亡相对危险度为2.38(95%CI 1.42~3.97);PM10浓度每增加24.08μg/m3,男性肺癌死亡相对危险度为3.36(95%CI 1.57~7.19);后续研究认为,PM10中包含的PM2.5起主要作用。欧洲对9个国家开展的17项长期前瞻性队列研究发现,长期暴露PM2.5与肺腺癌的发病增加有关。PM2.5每增加 5μg/m3,肺腺癌的发病风险比为 1.55(95%CI 1.05~2.29)。
(三)遗传和基因改变
目前研究提示,肺癌可能是一种外因通过内因而诱发的疾病。上述外因均可诱导细胞恶性转化和不可逆性基因改变,包括原癌基因激活、抑癌基因失活、自反馈分泌环活化和影响细胞凋亡,导致细胞生长失控。通常这些基因改变是长时间多步骤、随机产生的。尽管癌基因诱发癌变的机制尚不清楚,但最终会涉及细胞关键性生理功能失调,包括增殖、凋亡、分化、信号传递与运动等。与肺癌发生和发展关系密切的基因主要有Ras和Myc基因家族,C-erbB-2、Bcl-2、C-fos、C-jun 基因,以及相关的 p53、Rb、CDKN2、FHIT 等抑癌基因。此外,还包括错配修复基因,如hMSH2和hPMS1的异常和端粒酶的表达等。我国研究表明,两个新基因位点(13q12.12和22q12.2)和几个遗传变异(3q28、5p15.33、13q12.12 和22q12.2)与中国汉族肺癌易感性有关。
(四)职业因素
工业生产中与肺癌发病有关的特殊物质有石棉、砷、铬、镍、铍、煤焦油、芥子气、三氯甲醚、氯甲甲醚、烟草加热产物,以及铀、镭等放射性物质衰变时产生的氡和氡子气、电离辐射和微波辐射等,可使肺癌发生危险增加3~30倍。发生肺癌的时间与接触和暴露的程度有关,通常超过10年,平均为16~17年。其中石棉是全球公认的致癌物质,可能是肺癌最常见的职业因素。接触石棉的工人中,肺癌、胸膜和腹膜间皮瘤的发病率平均较高,潜伏期可达20年或更久。此外,铀暴露和肺癌发生也有密切关系,特别是小细胞肺癌,吸烟可明显加重这一危险性。
(五)其他因素
大剂量电离辐射可引起肺癌,但不同射线产生的效应不同。慢阻肺可增加肺癌发病风险4~6倍,结核病患者发生肺癌的危险度是常人的10倍。此外,病毒感染、真菌毒素(黄曲霉)等,也可能对肺癌的发生起一定作用。也有研究表明,饮食因素与肺癌发生有关。回顾性和前瞻性研究均显示水果有保护作用,但也有研究表明重度吸烟者服用维生素E后会增加肺癌发病风险。
肺癌分期对选择恰当的治疗方法和判断预后具有重要意义。分期是明确其解剖范围,即用简洁语言描述原发瘤的位置和大小,肺外生长情况,有无局部、肺门和纵隔淋巴结转移及远处脏器的转移。
(一)TNM分期
国际肺癌研究会(IASLC)第8版肺癌TNM分期及其对应的临床分期见表1和表2。
表1 TNM分期

注:T.原发肿瘤;N.区域淋巴结;M.远处转移。a任何大小的非常见的表浅肿瘤,只要局限于支气管壁,即使累及主支气管,也定义为T1a。b单发结节,肿瘤最大径≤3cm,贴壁型生长为主,病灶中任一浸润病灶的最大径≤5mm。c具有这些特点的T2肿瘤,如果≤4cm或者大小不能确定的,归为T2a;如果>4cm且≤5cm,归为T2b。d大部分肺癌患者的胸腔积液或心包积液是由肿瘤所引起的,但如果胸腔积液或心包积液的多次细胞学检查未能找到癌细胞,积液又是非血性和非渗出的,临床判断该积液与肿瘤无关,这种类型的积液不影响分期,患者应归类为M0。e包括累及单个远处淋巴结(非区域LN)。
引自:实用内科学.第16版.ISBN:978-7-117-32482-3
表2 TNM与临床分期的关系
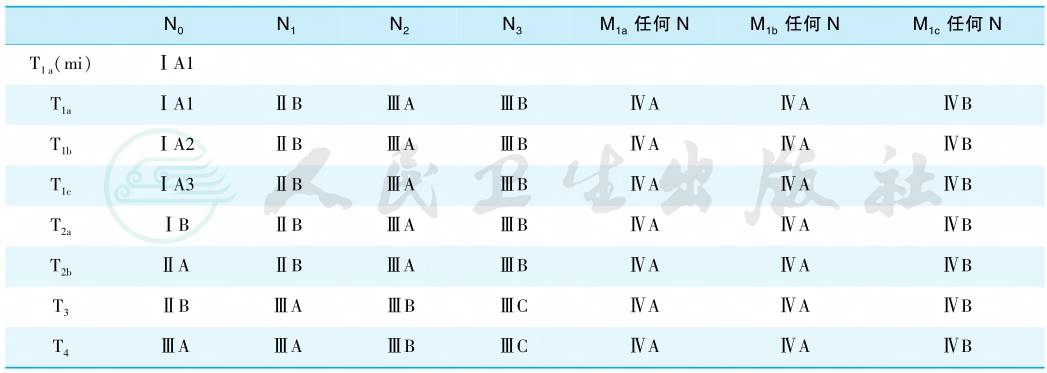
引自:实用内科学.第16版.ISBN:978-7-117-32482-3
对于肺多发结节的病例,需根据影像学和病理学特征来区分是转移还是多原发灶。若为多原发肿瘤,需对每个肿瘤进行单独分期;而对于多发GGO类病灶,T分期由分期最高的结节为准,后面括号内加上结节数目,如 T1a(3)N0M0;对于弥漫性肺炎型腺癌,肿瘤位于单一肺叶时定义为T3,累及同侧另一肺叶时定义为T4,累及对侧肺时定义为M1a。上述两种情况均仅有一个N分期及M分期。
(二)SCLC分期
采用的是局限和广泛两期分类法。局限期指肿瘤局限于一侧胸腔内,且可以被一个放射野覆盖,包括有锁骨上和前斜角肌淋巴结转移的患者,但无明显上腔静脉压迫、声带麻痹和胸腔积液。广泛期则指超过上述范围者。新的指南建议在此基础上加入TNM分期,一方面更适用于手术治疗患者的分期,另一方面由于放疗技术改进,利于对局限期患者行精准N分期来确定放射野。
根据两种分期的定义,局限期SCLC等同于T任何N任何M0期,除去多发肺结节的T3~4期;广泛期SCLC等同于T任何N任何M1a/b期,包括多发肺结节的T3~4期。
(三)分期方法
需要无创和有创检查明确其解剖范围,用最简单、最经济的方法评估原发瘤的位置和大小,向肺外生长情况,有无局部、肺门和纵隔淋巴结转移及远处脏器的转移。
1.无创检查
通常指胸部 CT、PET/CT、头颅 MRI、腹部CT或超声及全身骨显像等。对已确诊或高度怀疑肺癌者,应常规行胸部及腹部(包括肝脏和双侧肾上腺)增强CT扫描、头颅MRI及全身骨显像检查,以除外肺外转移。
2.有创检查
纵隔淋巴结有创检查技术主要有纵隔镜、内镜针吸活检等。随着TBLB、EBUS-TBNA、EUS-FNA等新技术的应用和成熟,纵隔镜有逐渐被替代的趋势。
3.评估分期方法的考虑因素
(1)无创分期技术
CT评估纵隔淋巴结转移的敏感性约60%,特异性约80%。PET可根据组织细胞内葡萄糖代谢情况来评估纵隔淋巴结肿大的良恶性,但有部分假阳性,如肉芽肿和炎性反应病变。MRI也可用于评价有无纵隔转移,但仅对评估肺上沟瘤和肺癌有无侵犯胸壁和心包时具优越性。为排除肿大的纵隔淋巴结为良性病变,仍需组织学检查。最好在开胸术前,即接受经皮、胸、经纤维支气管镜针吸细胞学检查或活检,甚至纵隔镜检查来分期。头部评估首选磁共振成像(MRI)或CT增强扫描,MRI较CT在确定脑转移方面更为敏感。
(2)支气管镜检查
在分期上可评估肿瘤是否接近或累及气管隆嵴。肿瘤侵犯气管隆嵴或与其距离少于2cm时常很难切除。TBLB可评估肿瘤有无侵犯周围支气管,有无局部或气管、支气管旁和纵隔淋巴结转移。经皮针吸细胞学检查也可用于判断肿大的纵隔和肺门病变,也受检查者经验的影响。
(3)纵隔镜和纵隔切开术
可通过纵隔镜完全评价上纵隔,也可通过纵隔切开术探查气管隆嵴下和左前主动脉周围区域病变,但较难得到活检标本。纵隔镜对评估有无纵隔淋巴结转移、选择恰当的治疗方法和评估预后均有重要意义。病变对侧纵隔淋巴结转移(ⅢB)常被认为是开胸手术的绝对禁忌证。同侧纵隔淋巴结受累(ⅢA)可考虑肺切除加根治性淋巴结清扫。患者接受纵隔放疗或气管切开术后,禁忌纵隔镜,有上腔静脉阻塞者纵隔镜也有危险。对于老年和肺功能储备受限者,可通过支气管镜、经皮针刺活检等来确诊。对于肺上沟瘤有上腔静脉综合征的患者没有必要为诊断而开胸。
(4)锁骨上窝淋巴结活检
可帮助一些病例明确组织学诊断和判断肿瘤的可切除性。仅仅在确实触到斜角肌三角淋巴结后,才去做淋巴结活检。不提倡去活检触不到的淋巴结,因其阳性率少于10%。
(5)实验室检查
对分期也有帮助作用,如血钙、血常规和肝功能。贫血、血小板减少或呈白红细胞增多性末梢血可由肿瘤直接侵犯到骨髓所致。高钙血症可由于肿瘤转移到骨或肿瘤分泌甲状旁腺样激素,肝功能异常可提示肝内转移或肝外阻塞。外周血涂片异常者可接受单(双)侧骨髓穿刺检查或活检。
(6)SCLC
胸外转移频率高,通常推荐常规头颅、骨、肝、肾上腺等多器官CT扫描或者PET/CT。因为骨髓累及率近50%,也有推荐常规骨髓检查(骨穿及活检),可在无末梢血异常或无骨扫描阳性时即发现骨转移。对于局部治疗(胸部放疗和或手术切除者)或参加临床试验的患者,应鼓励进一步分期研究来全面发现无症状的转移灶。
(一)组织病理学
临床常将肺癌概括为非小细胞肺癌(non-small cell lung cancer,NSCLC)和小细胞肺癌(small cell lung cancer,SCLC)两类。但目前从病理学角度又将其主要分为鳞癌、腺癌、大细胞癌和小细胞癌四类。
1.鳞癌
多为中央型,易形成腔内息肉状肿块或侵袭支气管壁到周围组织,并可阻塞支气管腔而导致分泌物潴留、肺不张、支气管扩张和感染性支气管肺炎。有时也可发展成周围型,形成中央性坏死和空洞。在显微镜下鳞状细胞癌显示角化、角化珠形成和/或细胞间桥。这些特征依分化程度而不同,在分化好的肿瘤中明显而在分化差的肿瘤中呈局灶性。鳞癌也常通过侵犯血管和淋巴管后转移到局部淋巴结或远处。
2.腺癌
常表现为周围型结节或肺实质肿块,可出现中央灰白纤维化伴有胸膜皱褶。显微镜下可见新生立方和柱状细胞腺癌,易形成由纤维基质支持的腺样结构。细胞含有明显的核仁,核可变大或不规则,胞质中可见黏蛋白。早期腺癌即可侵犯血管和淋巴管,在引起症状前常已转移。国际肺癌研究学会(IASLC)、美国胸科学会(ATS)和欧洲呼吸学会(ERS)于2011年公布了肺腺癌的国际多学科分类,新分类推荐不再使用肺泡细胞癌(BAC)这一术语,而代之以AIS(原位腺癌)、MIA(微浸润腺癌)和浸润性腺癌。AIS的定义为局限性,肿瘤细胞沿肺泡壁呈鳞屑样生长,无间质、血管或胸膜浸润的小腺癌(≤3cm)。MIA则被定义为孤立性、以鳞屑样生长方式为主且浸润灶≤0.5cm的小腺癌(≤3cm)。AIS和MIA通常表现为非黏液型,极罕见黏液型亚型,若接受根治性手术,生存率分别为100%或接近100%。对于浸润性腺癌提倡全面、详细的组织学诊断模式。浸润性腺癌按主要的组织学亚型命名,如肿瘤内其他亚型成分>5%,而不是以前大多数研究所采用的>10%,也应在病理报告中注明,并报告各亚型所占百分比。原来的黏液性BAC依据沿肺泡壁生长还是浸润性生长,分类为黏液性AIS、黏液性MIA和浸润性黏液腺癌。
3.SCLC
常局限发生于大支气管,浸润支气管壁,造成管腔狭窄。显微镜下可见相当于2~4倍淋巴细胞大小的恶性细胞组成的肿瘤。很多细胞处于有丝分裂状态,细胞核充满染色质,核仁大小类似。通常胞质不多,有些称为中间亚型的SCLC可有较多的胞质。由于SCLC在发生、发展的早期多已转移到肺门和纵隔淋巴结,并易侵犯血管,在诊断时大多已有肺外转移。
4.大细胞肺癌
由带丰富胞质的较大恶性细胞组成,与鳞癌、腺癌比较,缺乏自身特征。倾向于发生在周围肺实质,其诊断率与送检标本是否得当和病理学检查是否全面有关,电镜研究常会帮助确诊。此类肿瘤生长迅速,易侵犯淋巴结和血管,常转移到局部淋巴结和远处器官。
5.其他
将肿瘤分为不同的细胞类型并不意味着它只由一种类型的细胞组成,只说明该细胞类型占优势。如果对肺癌进行全瘤体组织学检查,很多可有2种甚至4种细胞类型,其中以鳞癌、腺癌常见。另外,还可将鳞癌和腺癌进一步区分为分化好、中度分化和分化差3种。分化好者常生长慢、转移晚,预后较好。SCLC和大细胞肺癌基本都是未分化的,不适合这种区分。
(二)分子病理学
为达到精准治疗效果,需要掌握和理解肺癌的基因组学、蛋白组学、代谢组学及其他分子分型信息。目前临床可用于治疗的明确靶点包括表皮生长因子受体(EGFR)基因突变、棘皮动物微管相关蛋白4-间变性淋巴瘤激酶(EML4-ALK)基因重排和ROS1基因重排,针对这些基因变异型的酪氨酸激酶抑制剂(TKI),可明显提高相应患者的临床疗效,而EGFR野生型或ALK基因重排、ROS1融合基因阴性患者从中获益有限。
1.EGFR
该基因突变是EGFR-TKI治疗NSCLC疗效最重要的预测因子。突变通常发生于18~21外显子,其中包括常见的19外显子缺失、21外显子L858R点突变,以及与EGFR-TKI耐药相关的20外显子T790M点突变。多项研究证实,在中国NSCLC患者中,EGFR总突变率约30%,腺癌患者突变率约50%,不吸烟腺癌可高达60%~70%,而鳞癌患者仍有10%的EGFR突变率。因此,需要提高临床医师常规检测EGFR突变的意识。
2.EML4-ALK
是新发现的NSCLC驱动基因,主要存在于不吸烟或少吸烟的肺腺癌患者中,通常与EGFR基因不同时存在于同一患者。目前报道的ALK基因融合的发生率在NSCLC中为3%~7%。用于检测融合基因的方法有多种,包括免疫组织化学方法(IHC)、荧光原位杂交技术(FISH)和逆转录聚合酶链式反应(RT-PCR),该类阳性的患者通常可从ALK抑制剂治疗中获益。
3.血管内皮生长因子(vascular endothelial growth factor,VEGF)
是正常组织和肿瘤组织血管发生和生成过程中重要的调节因子。通过与VEGFR结合发生作用,从而促进血管内皮有丝分裂、增殖,血管通透性增强,诱导血管的发生和生长,促进细胞迁移和黏附,并抑制细胞凋亡,促进肿瘤生长。因此,VEGF和VEGFR成为抗肿瘤药物靶点。
4.PD-1/PD-L1
近年来免疫治疗肺癌的疗效有了长足进步,主要包括肿瘤免疫靶点、肿瘤疫苗和过继性细胞免疫治疗三个方面。目前正在进行研究的免疫靶点有CTLA4(细胞毒T细胞抗原4)和PD-1(程序性细胞死亡因子)。其中,以激活T细胞消灭肿瘤的PD-1/PD-L1免疫靶向治疗最为引人注目。
一级预防对肺癌的防治最重要。应广泛宣传避免接触危险因素,如吸烟和PM2.5等大气污染,加强职业接触中劳动保护。不吸烟(包括电子烟)和及早戒烟是预防肺癌最有效的措施。遗憾的是,仅有5%~20%患者戒烟成功,其原因与尼古丁成瘾有关,需选用戒烟药物协助成功戒烟。预后取决于早发现、早诊断、早治疗。如果肺癌在早期即能被诊断,其10年生存率可达90%。因此,应改变目前的诊疗模式,推动高危人群的肺癌筛查和体检,端口前移,重心下沉。中国肺癌防治联盟建立的800家医院肺结节诊治分中心,深受广大患者和社会欢迎,明显纠正了目前的过度治疗和延误诊断问题。此外,随着肿瘤诊疗技术的不断改进,如计算机辅助LDCT、PET/CT、分子成像、基因组学等研究,对肺癌的早期发现、综合治疗将有极大的改观。同时,依靠规范、有序的分期和根据其临床行为制定多学科的治疗(综合治疗)方案,将成为支持患者长期生存的优选方法,假以时日将会取得明显的社会经济效益。











