英文名称 :pneumothorax
胸膜腔是不含气体的密闭的潜在性腔隙。当气体进入胸膜腔造成积气状态时,称为气胸(pneumothorax)。气胸可分成自发性、外伤性和医源性三类。自发性气胸又可分为原发性和继发性,前者发生在无基础肺疾病的健康人,后者常发生在有基础肺疾病的病人。外伤性气胸系胸壁的直接或间接损伤引起。医源性气胸则由诊断和治疗操作所致。气胸是常见的内科急症,男性多于女性,原发性气胸的发病率男性为(18~28)/10万人口,女性为(1.2~6)/10万人口。发生气胸后,胸膜腔内负压可变成正压,致使静脉回心血流受阻,产生程度不同的心、肺功能障碍。
正常情况下胸膜腔内没有气体,这是因为毛细血管血中各种气体分压的总和仅为706mmHg,比大气压低54mmHg。呼吸周期胸腔内压均为负压,系胸廓向外扩张,肺向内弹性回缩对抗产生的。胸腔内出现气体仅在三种情况下发生:①肺泡与胸腔之间产生破口;②胸壁创伤产生与胸腔的交通;③胸腔内有产气的微生物。临床上主要见于前两种情况。气胸时失去了胸腔负压对肺的牵引作用,甚至因正压对肺产生压迫,使肺失去膨胀能力,表现为肺容积缩小、肺活量减低、最大通气量降低的限制性通气功能障碍。由于肺容积缩小,初期血流量并不减少,因而通气/血流比率减少,导致动静脉分流,出现低氧血症。大量气胸时,由于吸引静脉血回心的负压消失,甚至胸膜腔内正压对血管和心脏的压迫,使心脏充盈减少,心搏出量降低,引起心率加快、血压降低,甚至休克。张力性气胸可引起纵隔移位,循环障碍,甚或窒息死亡。
原发性自发性气胸(primary spontaneous pneumothorax,PSP)多见于瘦高体型的男性青壮年,常规X线检查肺部无显著病变,但可有胸膜下肺大疱(pleural bleb),多在肺尖部,此种胸膜下肺大疱的原因尚不清楚,与吸烟、身高和小气道炎症可能有关,也可能与非特异性炎症瘢痕或弹性纤维先天性发育不良有关。
继发性自发性气胸(secondary spontaneous pneumothorax,SSP)多见于有基础肺部病变者,由于病变引起细支气管不完全阻塞,形成肺大疱(emphysematous bulla)破裂。如肺结核、COPD、肺癌、肺脓肿、肺纤维化、嗜酸性肉芽肿病、结节病、肺尘埃沉着症及淋巴管平滑肌瘤病等。月经性气胸仅在月经来潮前后24~72小时内发生,病理机制尚不清楚,可能是胸膜和膈肌上有异位子宫内膜结节破裂所致。妊娠期气胸可因每次妊娠而发生,可能与激素变化和胸廓顺应性改变有关。
脏层胸膜破裂或胸膜粘连带撕裂,如其中的血管破裂可形成自发性血气胸。航空、潜水作业而无适当防护措施时,从高压环境突然进入低压环境,以及机械通气压力过高时,均可发生气胸。抬举重物用力过猛、剧咳、屏气甚至大笑等,可能是促使气胸发生的诱因。
根据脏层胸膜破裂情况不同及其发生后对胸腔内压力的影响,自发性气胸通常分为以下三种类型:
1.闭合性(单纯性)气胸
胸膜破裂口较小,随肺萎缩而闭合,空气不再继续进入胸膜腔。胸膜腔内压接近或略超过大气压,测定时可为正压亦可为负压,视气体量多少而定。抽气后压力下降而不复升,表明其破裂口已不再漏气。
2.交通性(开放性)气胸
破裂口较大或因两层胸膜间有粘连或牵拉,使破口持续开放,吸气与呼气时空气自由进出胸膜腔。胸膜腔内压在0cmH2O上下波动;抽气后可呈负压,但观察数分钟,压力又复升至抽气前水平。
3.张力性(高压性)气胸
破裂口呈单向活瓣或活塞作用,吸气时胸廓扩大,胸膜腔内压变小,空气进入胸膜腔;呼气时胸膜腔内压升高,压迫活瓣使之关闭,致使胸膜腔内空气越积越多,内压持续升高,使肺脏受压,纵隔向健侧移位,影响心脏血液回流。此型气胸胸膜腔内压测定常超过10cmH2O,甚至高达20cmH2O,抽气后胸膜腔内压可下降,但又迅速复升,对机体呼吸循环功能的影响最大,必须紧急抢救处理。
正常时两层胸膜紧贴着,腔内有5~15ml浆液。胸膜腔内的压力低于大气压,吸气时牵张肺使其膨胀。该负压随着呼吸运动变化,吸气时胸廓扩大时负压变大(即胸膜腔内压更小,为-1.33~-0.667kPa);而呼气时负压变小(即胸膜腔内压更大,为-0.686~-0.4kPa)。当一侧胸膜腔内压力超过0.1~0.2kPa时,纵隔移位,静脉回流受阻,发生急性心、肺功能障碍。
(一)气胸对心、肺功能的影响因素
①基础疾病和肺功能;②气胸发生速度;③胸膜腔内积气量及其压力。基础肺病变严重,气胸出现快、气量大、胸膜腔内压高,对心、肺功能影响大。
(二)气胸影响心、肺功能的主要表现
1.肺容量缩小和通气功能降低
当肺压缩20%以上时,胸腔内压变大,失去负压对肺的牵引作用,甚至压迫肺组织致肺容量减少,呈限制性通气功能障碍。
2.气体交换功能恶化
急性气胸时被压缩的肺泡通气量减少,但最初肺血流量并不减少,可发生通气血流比例降低或动静脉分流样效应,表现为动脉血氧合功能障碍和氧分压降低。
3.循环功能障碍
少量气胸对循环影响小。大量气胸,尤其是张力性气胸,影响静脉血回流,甚至压迫血管和心脏,阻碍静脉血回流入右心,引起心脏搏出量降低,心率加快,血压降低,甚至发生休克。在大量或张力性气胸时,可引起纵隔移位或摆动,进一步导致循环功能障碍、心律失常、休克或突然窒息死亡。
气胸发生时间较长者,肺长期受压,通气血流比例已自动调整,故一般体力活动时无不适感觉,但在剧烈活动时则出现呼吸困难,特别是原有慢性肺部基础疾病时。
1.X线胸片检查
是诊断气胸的重要方法,可显示肺受压程度,肺内病变情况以及有无胸膜粘连、胸腔积液及纵隔移位等。一般摄立位后前位,必要时可摄侧位胸片。气胸的典型表现为外凸弧形的细线条形阴影,称为气胸线,线外透亮度增高,无肺纹理,线内为压缩的肺组织。大量气胸时,肺脏向肺门回缩,呈圆球形阴影。大量气胸或张力性气胸常显示纵隔及心脏移向健侧。合并纵隔气肿在纵隔旁和心缘旁可见透光带。
肺结核或肺部慢性炎症使胸膜多处粘连,气胸时多呈局限性包裹,有时气胸互相通连。气胸若延及下部胸腔,肋膈角变锐利。合并胸腔积液时,显示气液平面。局限性气胸在后前位胸片易遗漏,侧位胸片可协助诊断。
2.胸部CT
表现为胸膜腔内出现极低密度的气体影,伴有肺组织不同程度的萎缩改变。CT对于小量气胸、局限性气胸以及肺大疱与气胸的鉴别比X线胸片更敏感和准确。对气胸量大小的评价也更为准确。
3.气胸容量评估
可依据X线胸片判断。由于气胸容量近似于肺直径立方和单侧胸腔直径立方的比率[(单侧胸腔直径3-肺直径3)/单侧胸腔直径3],在肺门水平侧胸壁至肺边缘的距离为1cm时,约占单侧胸腔容量的25%,2cm时约50%。故从侧胸壁与肺边缘的距离≥2cm为大量气胸,<2cm为小量气胸。如从肺尖气胸线至胸腔顶部估计气胸大小,距离≥3cm为大量气胸,<3cm为小量气胸(图1)。由于目前大多数医院已使用影像归档与通信系统(picture-archiving communication systems,PACS),故在测量气胸量可使用其辅助功能,对测定气胸量的大小可能更准确。
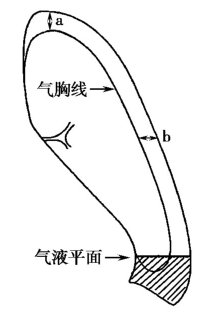
图1 气胸容量测定法
引自:内科学.第9版.ISBN:978-7-117-26541-6.主编:.图2-12-4
气胸病人禁止乘坐飞机,因为在高空上可加重病情,引致严重后果;如肺完全复张后1周可乘坐飞机。英国胸科学会则建议,如气胸病人未接受外科手术治疗,气胸发生后1年内不要乘坐飞机。











