肠梗阻是由于多种原因引起的肠内容物不能正常运行、通过受限的一组临床症候群,其病情进展快,肠管一旦发生梗阻,常伴发水和电解质的丢失,如不及时处理并解除梗阻,患者常因肠管血运障碍发生穿孔、坏死、腹膜炎及水电解质紊乱、酸碱平衡失调、休克等原因而死亡。
(一)根据发病的缓急可分为急性和慢性肠梗阻
急性肠梗阻常合并较严重的水电解质紊乱、酸碱平衡失调等全身病理生理变化,慢性肠梗阻全身的变化则表现为营养不良。
(二)根据梗阻部位可分为小肠和结肠梗阻
小肠梗阻进一步分为高位和低位梗阻。如一段肠管的两端均阻塞,肠内容物既不能向远侧运行也不能向近侧反流减压,称为闭袢性肠梗阻;急性结肠梗阻时回盲瓣阻挡住肠内容物逆向回流时,也可形成闭袢性梗阻;闭袢段肠管内压力逐步增高,当肠壁过度扩张到一定程度时可坏死穿孔,所以应及早手术治疗。
(三)根据梗阻肠管血供有无损害
肠管血运如无损害为单纯性肠梗阻,如肠道的血供受阻则为绞窄性肠梗阻。单纯性和绞窄性的鉴别在临床上有重要意义,因为绞窄性肠梗阻若不能及时解除,可很快导致肠壁坏死和穿孔,引起严重后果。
(四)根据梗阻程度可分为部分性和完全性梗阻
(五)根据梗阻发生的病因分类
肠梗阻可由不同的病因引起,按病因可分为以下三类:
1.机械性肠梗阻
因各种原因引起的肠腔变小、肠内容物通过受阻而产生梗阻。这是临床上最常见的一类肠梗阻。包括:①肠腔内病变:如胆结石、粪便、异物或蛔虫团以及肠套叠等引起的肠腔阻塞;②肠壁病变:如新生儿先无性肠管闭锁或狭窄;局限性肠炎或肠结核因充血、水肿、肉芽肿或瘢痕收缩等引起肠管狭窄或梗阻;肠壁肿瘤、胃肠道吻合术后吻合口或肠造瘘术后造瘘口狭窄也可导致肠梗阻;③肠管外病变:如肠粘连、肠扭转、粘连束带压迫肠管及腹外疝嵌顿等。
2.动力性肠梗阻
肠道本身无器质性病变,但受全身或局部影响致肠管麻痹或痉挛造成肠内容物通过受阻,称动力性肠梗阻。包括:①麻痹性肠梗阻:神经、体液或代谢因素可使肠道动力受到干扰、麻痹而引起肠梗阻,这种梗阻称为麻痹性肠梗阻。常见的有低钾血症、严重腹腔感染或后腹膜巨大血肿;②痉挛性肠梗阻:是由肠壁肌肉过度收缩而致梗阻较少见,急性肠炎、肠道功能紊乱或铅中毒时可造成痉挛性肠梗阻。
3.血运性肠梗阻
当肠系膜动脉或静脉因栓塞或血栓形成时引起肠管血运障碍,可迅速地抑制肠管活动而导致肠内容物运行受阻,较少见,但病情凶险。
腹部手术后早期(1~2周)内,由于肠壁水肿和渗出可导致一种机械性和动力性因素同时存在的粘连性肠梗阻,称之为术后早期炎症性肠梗阻,其病理过程及处理原则均有特殊性。
各个国家和地区在不同时期由于不同原因造成肠梗阻的发病率往往并不相同。从表1中可以看到,20世纪早期腹外疝为肠梗阻病因的第一位,随着人们生活水平的提高及饮食结构的变化,结、直肠肿瘤的发病率显著提高,由肿瘤导致的肠梗阻发病率也逐步增多,而绝大多数腹外疝患者已早期接受择期疝修补术,故腹外疝引起的肠梗阻明显减少。腹部手术的大量增加而导致术后粘连显著增加,与之相符的是粘连性肠梗阻已成为目前肠梗阻病因的第一位(表1)。
表1 20世纪国内外肠梗阻病因变化
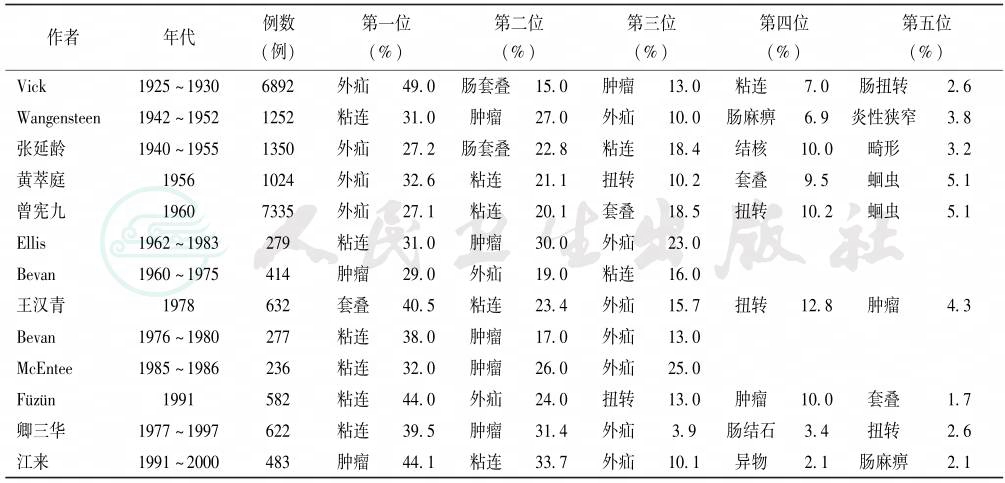
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
需要指出的是不能静止地看待肠梗阻,肠梗阻的分类仅仅是相对的,在一定条件下各种类型的肠梗阻可以相互转变,如单纯性肠梗阻可转化成绞窄性肠梗阻,部分性肠梗阻可转化成完全性肠梗阻;当然,完全性肠梗阻经有效治疗也可转为不完全的肠梗阻乃至完全恢复了肠道的通畅。
单纯性完全性机械性肠梗阻时,梗阻部位以上的肠腔扩张,肠壁变薄、黏膜糜烂和溃疡发生,可因血供障碍而坏死穿孔;而梗阻部位以下肠管多呈空虚塌陷。麻痹性肠梗阻时肠管扩张、肠壁变薄。绞窄性肠梗阻早期,静脉回流受阻,小静脉和毛细血管可发生淤血、通透性增加,甚至破裂而渗血;继而动脉血流受阻、血栓形成,肠壁因缺血而坏死,肠内细菌和毒素可通过损伤的肠壁进入腹腔。坏死肠管呈紫黑色,最后可自行破裂。
肠梗阻发生后,肠管局部和全身将出现一系列复杂的病理生理变化。不同类型的肠梗阻的病理生理变化各不相同。慢性肠梗阻多为不全性,导致梗阻以上的肠腔扩张以及肠壁代偿性增厚,全身的变化主要是营养不良。痉挛性肠梗阻多为暂时性,肠管局部多无明显变化。一般来说,急性肠梗阻可引起以下局部和全身的病理生理变化。
(一)局部病理生理变化
1.肠腔胀气、积液
正常情况下,肠腔内液体和循环血液处于不断的交换过程中,肠梗阻发生后梗阻近侧肠管不再自肠腔内回吸收液体,大量液体积聚在近侧肠管;当肠腔压力升高,肠壁静脉血管、淋巴管回流受阻时,肠腔内渗液进一步增加,积液更加明显,加重肠膨胀,此时肠管扩张、肠壁变薄。发生肠梗阻时,肠内气体中68%由吞咽而来,32%从血液中弥散入肠以及从肠内容物分解所产生。此时如能予以持续胃肠减压,保持胃肠空虚,就可能使肠胀气不再加剧。
2.肠动力紊乱
梗阻近侧肠管为克服肠内容物的通过受阻,肠蠕动的频率和强度均有增加。高位肠梗阻频率可达到每3~5分钟一次,低位肠梗阻间隔时间较长,可达到每10~15分钟一次;随着病程延长和病情进展,肠扩张逐渐加剧,最后导致梗阻近侧肠平滑肌收缩力逐渐减弱到完全麻痹,而在梗阻初期远侧肠管由于受非肾上腺能、非胆碱能抑制性神经反射活动而肠道蠕动功能仍保持较弱的蠕动功能,所以在肠梗阻病程中排出少量气体或干粪便并不说明梗阻解除。只有当排出大量稀便并伴有临床症状的全面好转才是真正的梗阻缓解。远侧肠管在排尽残留的肠内容物后就因肠腔空虚而进入静止状态。
3.肠壁水肿、通透性增加
肠腔内压力增高导致肠壁静脉回流障碍,肠壁充血水肿、液体外渗导致淤血肠壁呈暗红色,肠壁失去正常光泽,同时由于缺氧,细胞能量代谢障碍,肠壁通透性增加,液体可外渗至肠腔内至腹腔内。如肠腔内压力进一步增高,影响肠壁动脉血流,肠壁动脉搏动消失,呈暗紫色或黑色,可引起坏死和穿孔。
(二)全身病理生理变化
1.水和电解质的丢失
体液的丢失及因此引起的水和电解质代谢紊乱与酸碱平衡失调,是急性肠梗阻的重要病理生理变化。胃肠道每日分泌的消化液约为8000ml,其内含有大量的电解质(表2)。
表2 各种消化液的电解质浓度(mmol/L)
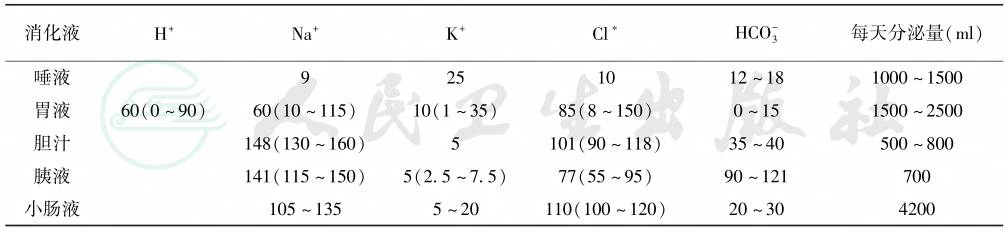
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
正常情况下,绝大部分的消化液被再吸收从而维持水、电解质代谢与酸碱平衡。急性肠梗阻患者由于频繁的呕吐造成大量水和电解质的丢失,尤其是高位肠梗阻。另一个造成水、电解质丢失的重要原因是梗阻近侧肠管的扩张,大量的消化液潴留在近侧肠管,不能被重吸收,这点在低位梗阻时更为明显。正常的肠黏膜可将肠腔内液体吸收入血液,同时持续分泌小肠液进入肠腔。回肠梗阻时,近侧肠管立即丧失吸收水、电解质的能力,但分泌液体却仍持续,且在48小时内明显增快,钠和钾随之同样变化。此时肠壁水肿加重,部分液体尚可逸入腹腔。这种失液量随水肿肠管的范围、程度和梗阻时间而加剧。绞窄性肠梗阻时甚至丢失大量血液。上述几方面水和电解质丢失的后果是低循环血容量和血液浓缩,此外尚有电解质紊乱和酸碱失调等。不同部位的肠梗阻引起的全身代谢改变尚有所不同,如高位肠梗阻由于频繁的呕吐,丢失大量的氯离子、钾离子和酸性胃液而导致代谢性碱中毒;而低位小肠梗阻丢失多为碱性肠液,加以体内酸性代谢产物增加,多导致代谢性酸中毒。
2.感染和中毒
肠梗阻时,肠内容物淤积,细菌大量繁殖,并产生大量毒素。同时由于此时肠壁水肿,通透性增加,肠道黏膜屏障功能障碍,肠道细菌微生态紊乱导致某些细菌过度繁殖,穿过黏膜上皮进入肠系膜淋巴结及血液,发生细菌移位。细菌和毒素亦可直接渗透入腹腔引起腹膜炎和中毒。
3.休克
消化液的大量丢失使机体血液浓缩,有效血容量不足,导致休克;电解质代谢紊乱和酸碱失调加剧休克的发展;细菌和毒素的大量吸收,引起严重的感染和中毒,加重休克的发生。
4.呼吸、循环和肾功能障碍
肠管扩张使腹压增高,膈肌上升,腹式呼吸减弱,影响肺内气体交换;同时下腔静脉回流受阻,加以有效血容量减少,心输出量可明显降低,并可导致肾灌注量不足,引起循环和肾功能障碍。多器官功能障碍可致使肠梗阻患者迅速死亡。
(一)实验室检查
单纯性肠梗阻早期白细胞计数正常或轻度增高,梗阻晚期或有绞窄时则明显增加,血红蛋白与血细胞比容因脱水和血液浓缩而升高。血气分析及血清钾、钠、氯的变化可反映酸碱平衡和电解质紊乱的情况。呕吐物和粪便检查有大量红细胞或隐血阳性,应考虑肠管有血运障碍。
(二)影像学检查
1.腹部X线片
一般在肠梗阻发生4~6小时后,即可见肠腔内积气,立位片可见多个液平面,呈阶梯状,伴有倒U形扩张的曲影。空肠梗阻时,扩张的小肠影位于腹部中央,呈横向排列,空肠黏膜皱襞展平消失、肠皱襞呈环形伸向腔内,环形皱襞呈“鱼肋骨刺状”。而回肠梗阻时,皱襞黏膜较平滑,至晚期时小肠肠袢内多个液平面出现,典型的呈阶梯状。结肠梗阻时梗阻近端肠腔内扩张积气,回盲瓣闭合良好时形成闭袢样梗阻,结肠扩张十分明显,尤以右半结肠更为显著,腹腔外形呈“镜框形”。
2.X线造影
多用于慢性不完全性肠梗阻或缓解期。肠梗阻时多不宜采用钡餐造影检查,而采用水溶性碘油造影,可以了解梗阻的原因及部位,特别是高位梗阻。
3.CT检查
小肠梗阻时,多排螺旋CT小肠造影可利用梗阻近端腔内较多潴留液作为阴性对比剂,对梗阻部位、程度的确定及梗阻病因的估计体现出诊断优势,特别对怀疑腹部恶性肿瘤所致梗阻。
(三)纤维结肠镜检查
慢性不完全性结肠梗阻患者在钡剂灌肠不能明确诊断时,可考虑结肠镜检查。











