英文名称 :obesity
自工业化时代以来,肥胖(obesity)的发生率逐年升高。目前随着经济全球一体化进程的加快,肥胖问题已经从发达国家蔓延到许多发展中国家,呈现出全球流行态势。儿童肥胖大多属于单纯型肥胖,是机体内在遗传因素和外界环境因素相互作用的结果。肥胖不仅威胁儿童本身的健康,而且大多会延续到成年,增加成年期患糖尿病、心血管疾病、癌症等慢性非传染性疾病的风险。因此,肥胖的预防和治疗是儿科工作者焦点关注的、同时也是亟待解决的健康问题之一。
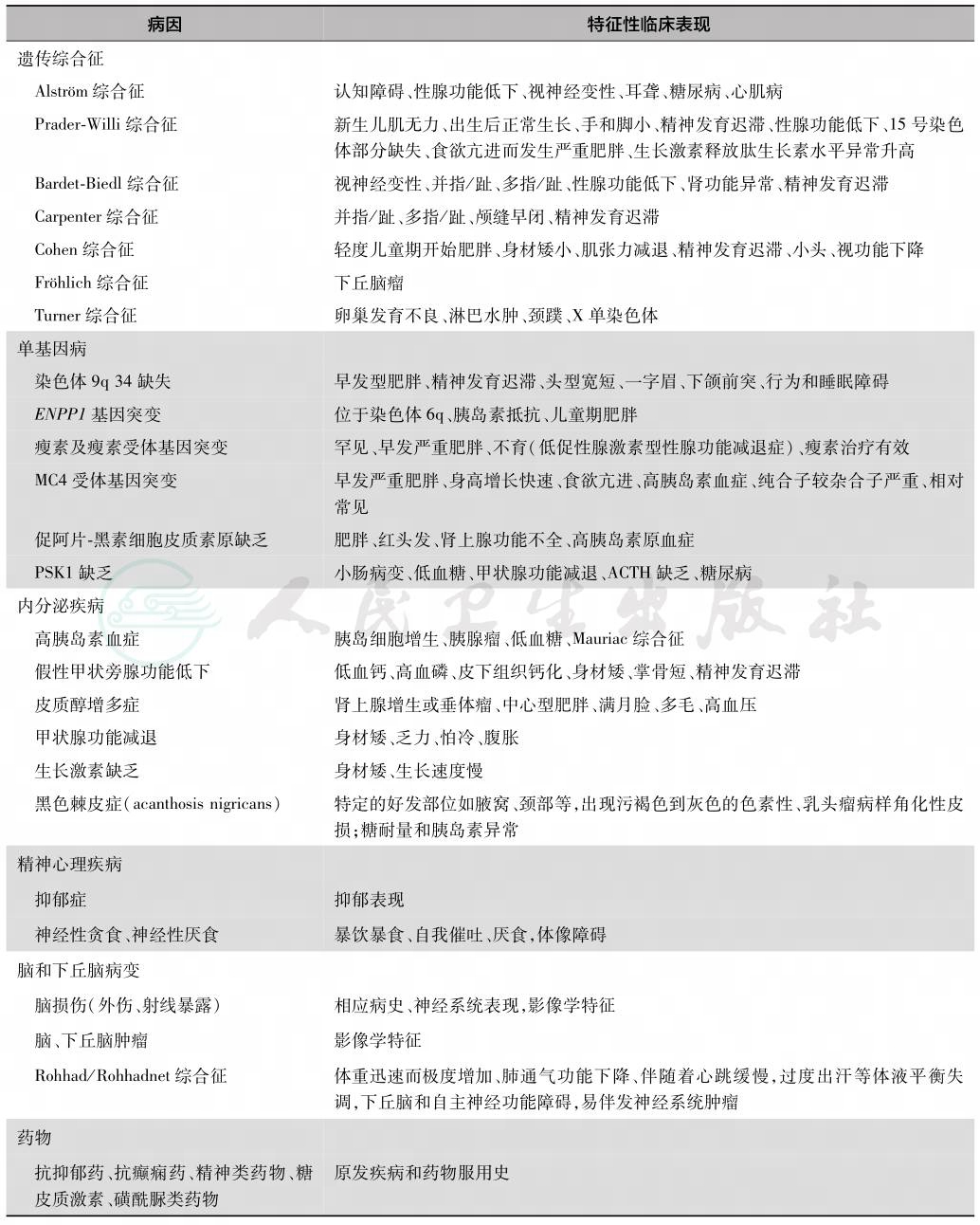
根据病因,可将儿童肥胖症分为单纯型(特发性、原发性)和病理型(内源性、继发性),其中病理型肥胖只占5%以下,绝大多数患者属于单纯型。病理型肥胖主要是由一些遗传综合征、单基因病、内分泌疾病、脑和下丘脑损伤或肿瘤、精神性疾病、药物等所致,常见病理性肥胖见表1。单纯型肥胖的发生通常很难找到明确的病因,一般认为是机体能量失衡、能量摄入多于能量消耗而致使脂肪在体内过量聚集,是多基因参与并与环境因素(饮食习惯、体力活动等)相互作用的结果。
表1 儿童病理性肥胖相关疾病
1.膳食平衡失调
膳食脂肪(特别是饱和脂肪)、糖类以及精细加工、能量密度高的食物摄入增加;另外,儿童较强的食欲、吃饭速度过快、三餐不均衡(不吃早餐而午餐和晚餐进食过多)以及吃零食过量等饮食行为异常也导致能量摄入增加。
2.体力活动减少
现代人(包括儿童在内)的体育锻炼和体力活动减少使得能量消耗较少,过多的能量在体内以脂肪形式积聚。看电视和玩电子游戏与儿童青少年肥胖的发生具有很强的相关性,因为看电视时往往伴随进食行为(小吃、糖果、巧克力等),增加了能量摄入,同时降低了能量消耗。
3.心理行为异常
儿童社会心理行为异常,如压抑、焦虑等心理问题所引起的低预期性、低持久性和注意力不集中、缺乏毅力、易受环境干扰等不良的气质特征,可影响儿童食欲和饮食习惯,在肥胖发生中也起着促进作用。另外,家庭环境气氛是否和谐、父母的精神压力、焦虑等均会影响儿童对食物的态度和饮食习惯。一旦肥胖发生后,孩子往往被称为懒惰、愚蠢、丑陋等而表现出孤独、不合群。这些不良的心理行为因素不仅关联着肥胖的发生,也直接影响着肥胖治疗的效果。另外,睡眠时间减少在肥胖的发生中亦起着促进作用。
4.环境因素暴露
不良室内外环境因素(吸烟、空气污染、多环芳烃、三丁基锡、双酚A、多氯联苯、邻苯二甲酸、全氟辛酸、阻燃剂等)的暴露可刺激脂肪细胞增多、变大,使食欲增加,降低胰岛素敏感性等。
5.生命早期不良因素暴露
母孕期患糖尿病、饥饿致使胎儿营养低下、早产、出生后非母乳喂养、追赶生长过快、抗生素或某些益生菌的使用干扰肠道菌群的正常定植与发育。
肥胖的发生可从群体与个体两个层面来看。从人类群体进化角度看,我们的祖先在长达几百万年的进化过程中,其生存始终经受着缺食、饥饿的威胁,人类逐渐形成了一套对付这种威胁的“节约基因型”(thrifty genotype)反应系统,如瘦素和胰岛素,以调控和贮存能量利于机体生存。现代社会,人类饥饿被解除、食物供应极大丰富,机体还没有形成有效的对抗能量摄入和脂肪储积增加的应急机制,则会发生能量在体内无限制贮存,引起肥胖、糖尿病等慢病发生。从个体水平看,肥胖的发生也就是机体脂肪细胞分化增殖加速和脂肪堆积的过程。婴儿出生后第1年体脂肪含量增加迅速,1岁后逐渐减少,于5~6岁达最低点,7岁后又逐渐增加,这一过程被称为脂肪重聚(adiposity rebound)。脂肪重聚发生越早,青少年期和成年期发生肥胖的风险可能也越大。
自20世纪70年代开始肥胖从西方发达国家向全球蔓延。1975—2016年,全球范围内5~19岁儿童青少年肥胖率从0.7%(女)和0.9%(男)上升到了 5.6%(女)和 7.8%(男);肥胖总人数由当时的1 100万增加到了1.26亿。2016年全球超重和肥胖的总数在5~19岁儿童达到了3.4亿,5岁以下儿童也高达3 900万。从增加趋势来看,2010—2016年5~19岁儿童肥胖增长率在亚洲、特别是太平洋岛国最高,中国为43%;北美和欧洲最低,为10%以下。具体到中国,学龄期儿童青少年超重和肥胖率从1985年的1%上升到了2015年的28.2%(男)和 16.4%(女)。
虽然遗传因素在儿童肥胖的发生中起着重要作用,但是往往需要与环境因素和行为因素(能量摄入增加、体力活动少等)共同作用。遗传因素的单独作用只见于Prader-Willi综合征等罕见的肥胖患儿,绝大多数肥胖属于多基因遗传。对双胞胎的研究发现,体脂肪含量与分布的遗传度为65%~80%;基础代谢、饮食习惯、食物嗜好的遗传度也在30%以上。另外,早期的不良营养因素暴露也会增加后期肥胖的发生风险,低出生体重儿及儿童期营养低下或营养过剩均与成年后肥胖、心血管病等慢性疾病的发生有关。因此,生命全程内特别是生命早期开始预防和管理肥胖等慢病的发生和发展至关重要。
肥胖的病理生理是复杂的,最根本的变化是脂代谢的紊乱,即脂肪在体内过量聚集及血脂异常。随着脂肪的聚集,组织内血管增生、血流减少,细胞因子如瘦素分泌增多而脂联素减少,α-肿瘤坏死因子(TNF-α)、白介素6和1β等致炎因子分泌增加;同时M1巨噬细胞浸润增多,引发更严重的慢性炎症反应、胰岛素抵抗等。脂代谢紊乱的具体类型和情况由于研究的人群、种族不同而报道结果不完全一致。炎症反应的轻重也会因体脂分布的部位不同而存在差异,“苹果型”肥胖(脂肪主要聚集于腹腔内脏)的炎症反应要明显强于“梨型”肥胖(脂肪主要聚集于臀部和皮下)。
美国青少年中4%患有代谢综合征(metabolic syndrome),而肥胖的青少年中患代谢综合征的比率高达30%;另外,超重和肥胖儿童中有9%~13%合并高血压。因此,肥胖儿童会有更大的概率较早地发生心血管疾病和糖尿病等。肥胖也可致其他内分泌紊乱,包括生长激素、皮质醇、性激素等分泌异常。单纯型肥胖儿童虽然存在生长激素分泌抑制,但胰岛素样生长因子1(IGF-1)正常,同时瘦素分泌增加,导致身高和骨龄发育较快,成年后身高几乎不受影响。对性发育的研究表明,肥胖女孩性成熟年龄提前,而男孩则延迟。另外,肥胖儿童也可出现骨关节病变(股骨头滑脱和胫骨内翻)、睡眠窒息或通气障碍综合征、脂肪肝及胆囊病变等。
肥胖的治疗比较困难,尚无特效的方法,因而治疗肥胖的最好方法还是预防,特别是从婴幼儿开始早期防控。改变不良的饮食、运动等生活习惯,倡导健康生活方式。做到母孕期均衡营养,婴儿出生后母乳喂养,按时添加辅食,从小养成均衡健康的饮食习惯、爱活动和锻炼的习惯,保证足够的睡眠和肠道健康,阻止室内外有害环境因素暴露;同时定期生长发育监测和超重/肥胖筛查。当然这需要儿童个人、家庭、政府、学校、社区、食品工业等多方面的共同努力,才能够遏制肥胖的继续流行。











