长期以来,人们对胃食管交界部肿瘤的定义存在争议。1998年,国际胃癌联合会和国际食管疾病学会,统一发生于胃食管交界部(gastroesophageal junction,GEJ)肿瘤的概念。GEJ上下各5cm范围内的肿瘤定义为食管胃交界区肿瘤,并分三型:①Ⅰ型为发生于食管远端黏膜的腺癌,至少位于食管胃交界部上方1cm,通常发生于特殊食管黏膜肠化生区域;②Ⅱ型为真正意义的贲门癌(下述),指刚好发生在解剖学贲门或食管胃交界部的肠上皮化生区;③Ⅲ型为侵犯食管胃交界部或是远端食管,或是同时累及两者的贲门下胃癌。这种分类方法对选择手术治疗方法有一定的意义,因此已被大多数学者接受并广泛应用。
Morales和EI-Serag等研究发现,贲门部肠上皮化生的危险因素不同于Barrett食管,并且和反流不存在很大关联。食管下段腺癌和贲门癌在流行病学上也有一定的差异。不同人种和性别之间贲门癌发病差异较小。EI-Serag等报道,非白种人和患胃炎的人群更容易获得贲门上皮肠化生。但是,Blot和MaLaughlin和Pera则发现贲门癌和食管腺癌有着相似的发病增长率和共同的危险因素,5年生存率较差,为22%~38%。Hansen等对挪威的10 000例患者分析后发现,Hp感染的患者贲门腺癌的发病率下降了5倍,该结果和Chow等报道相似。
我国贲门癌发病率较高,主要在食管癌高发区,发病率为50/10万,部分地区可高达190/10万。贲门腺癌的发病率与食管癌发病率之比为1∶2.4~4.1。
贲门癌和食管腺癌有着相似的生物学发展过程,病理学上较难区分,但是这并不影响该疾病的手术治疗方法。
食管癌分期对指导患者治疗以及判断预后有着重要的价值。目前食管癌的分期仍参照UICC/AJCC2009第七版标准(表1~表3)。该版首次把食管鳞癌、腺癌分别分期,最大的特点是以淋巴结转移个数作为N分期的标准、并且将肿瘤分化成度Gx首次应用于食管癌的分期。自2009年推出后,争议不断。尤其是淋巴结分站(表4)和分期方法,在以鳞癌为主的东方国家,存在不同的意见。
表1 第7版食管癌TNM定义

引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
表2 第7版食管癌(非腺癌)TNM分期
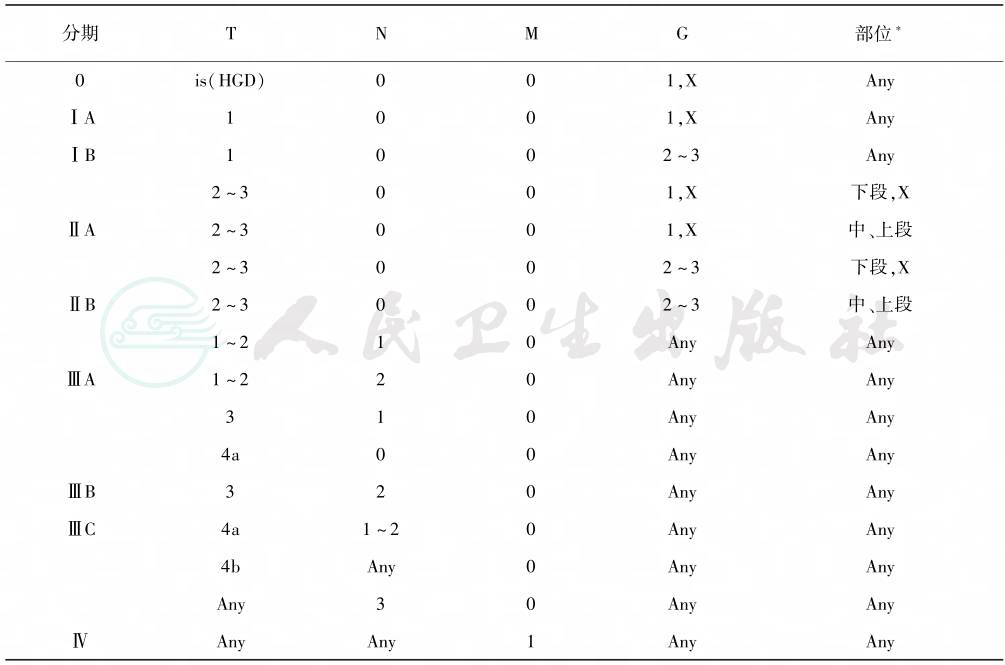
*:肿瘤部位按肿瘤上缘在食管的位置界定,X指未记载肿瘤部位。
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
表3 第7版食管腺癌TNM分期
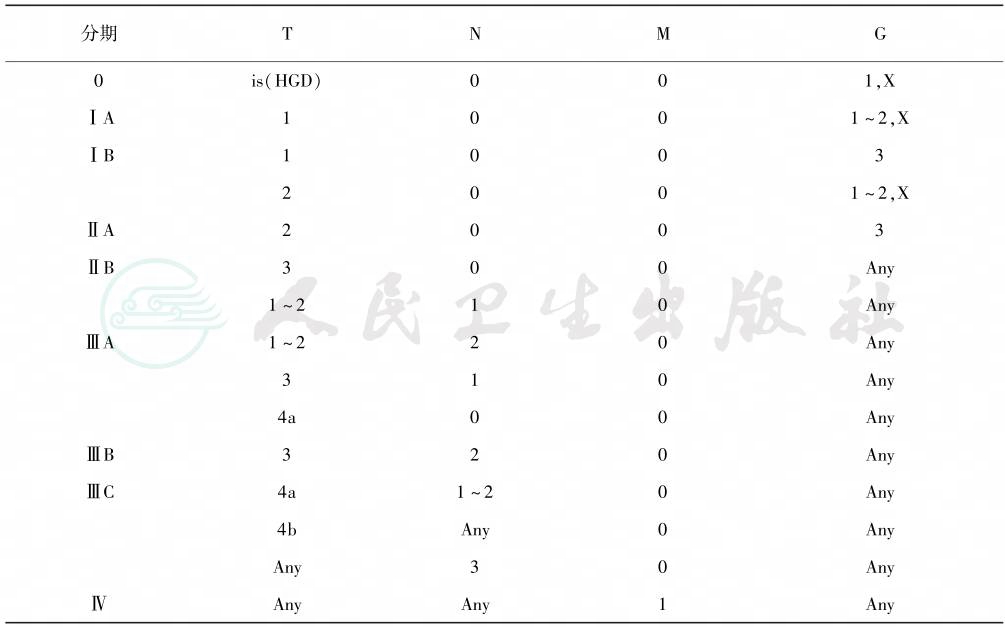
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
表4 食管癌的区域淋巴结名称与编码

注:11-肺叶间淋巴结,12-肺叶淋巴结;13-肺段淋巴结;14-肺次段淋巴结不属于食管癌引流淋巴结,本表未列出
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
1.食管镜检查
食管镜检查对于食管癌的诊断非常重要。根据Orringer的报道,内镜对食管癌诊断阳性率可达95%。
内镜检查可以了解肿瘤的部位、大小、长度以及对管腔的阻塞情况。早期食管癌在内镜下可以表现为黏膜粗糙、腐蚀和局部的充血,有时较难辨认。进展型食管癌在内镜下容易辨认。内镜下对所有肿瘤均应常规作活检行细胞学检查,取组织时应该避开坏死组织,在肿瘤边缘提取,从而提高诊断率。
2.食管钡剂造影
对于吞咽困难患者,食管钡剂造影是一项非常必要的检查手段。该检查可对食管黏膜、食管扩张性、活动度以及病理改变进行评价。
食管癌在钡剂造影检查中具有以下特征(图1):浸润型食管癌表现为管腔的狭窄,根据狭窄段的两端可以判断肿瘤的长度和边缘;腔内型则表现为突入管腔的较大龛影;溃疡型肿块则表现为表面凹凸不平的溃疡影;对于肿瘤黏膜下扩散导致的静脉曲张型食管癌,钡剂造影中表现为食管黏膜变硬、迂曲,应与食管静脉曲张相鉴别。该类型肿瘤通常位于食管中段或上段,并且不随食管蠕动或呼吸而改变形状。另外,肿瘤与正常黏膜的分界比食管静脉曲张更明显。
早期食管癌在钡剂造影中可表现为小的腔内斑块样或息肉状突出,也可表现为区域性溃疡。上述这些特点在气钡双重造影中表现得更加明显。
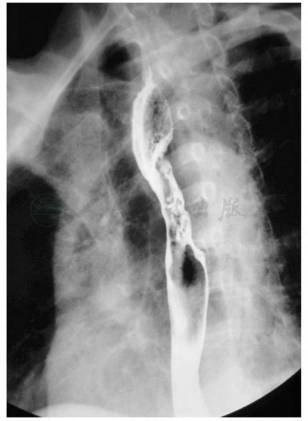
图1 食管中段癌食管吞钡影像
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
3.CT检查
CT检查可以用来评价肿瘤局部生长情况、肿瘤和邻近结构的关系以及远处转移。Moss等将食管癌在CT上的表现分为四期(图2):Ⅰ期:腔内肿块不伴有食管壁的增厚;Ⅱ期:食管壁增厚;Ⅲ期:肿瘤侵犯邻近组织结构(气管、支气管、主动脉,心包);Ⅳ期:存在远处转移。

图2 食管癌的CT表现
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
正常情况下,食管在CT上表现为薄壁管腔结构,有时内含气体。但是,CT并不能分辨食管壁的层次,因此不能判断T分期。然而食管周围脂肪层可以用来判断食管癌对邻近结构的侵犯情况。Thompson等发现营养状况良好,而食管CT上脂肪层消失的患者中至少90%伴有邻近结构的侵犯。食管对主动脉的侵犯并不常见,有时可以根据肿瘤和主动脉周径接触的比例来判断。Picus等报道,接触角度大于90°高度提示侵犯,而小于45°侵犯的几率较小。食管和心包之间脂肪结构的消失也有助于判断肿瘤对心包的侵犯。
根据Saunder等报道,CT对纵隔淋巴结(>1cm)转移判断的敏感度为34%~61%;对于腹部淋巴结则为50%~76%。Rice则报道对于>2cm的转移灶,CT发现的敏感度为70%~80%。
4.内镜超声
内镜超声(endoscopic ultrasound,EUS)为食管癌提供了较为准确的T分期,并且能够探及肿瘤局部、胃周以及腹腔淋巴结。在EUS观察下食管壁分为五层:①浅表黏膜,包括黏膜上皮和固有层;②黏膜肌层;③黏膜下层;④固有肌层;⑤食管周围组织。由此可以对肿瘤的浸润和侵犯进行很好的评估。该检查对T分期判断准确率为84%,当然这也和操作者的技术相关。EUS在判断早期食管癌和食管癌对周围组织侵犯时准确率最高,也最具利用价值。
EUS对判断食管癌局部淋巴结转移的准确率为80%,CT则为51%。Catalano等发现EUS对食管癌N分期判断的敏感性为89%,特异性则为75%,并且对腹腔淋巴结判断要优于纵隔淋巴结。通过EUS,可以评估局部淋巴结的大小、形状、边界以及内部结构。EUS结合细针穿刺(fine needle aspiration,FNA)可以提高评估的准确性和敏感性。
5.支气管镜检查
支气管镜对评价颈部及胸上段食管癌对气管和支气管的侵犯非常重要。对于在CT上表现为隆突下方巨大肿块或是隆突下淋巴结肿大的患者均应行支气管检查,明确隆突有无肿瘤侵犯。支气管镜下可以表现为气管壁单纯膨出,气管环状线消失,甚至伴有气管或是主支气管(通常为左主支气管)的后壁固定。严重者可表现为明确的侵犯或是出现气管食管瘘。隆突下淋巴结转移可以导致隆突变宽。单纯的气管壁膨出并不代表肿瘤侵犯。气管镜下刷检和活检可以帮助确认食管癌对气管的侵犯。
6.PET检查
多项研究表明,PET在评价食管癌原发肿瘤方面的准确率高于CT检查。但是,和CT检查一样,PET也不能判断食管壁的层次。在判断淋巴结转移方面,Block和Luketich报道PET的敏感性为45%,特异性100%,准确率为48%。同样,PET在评价食管癌远处转移方面,其敏感性和特异性均高于CT。在评价肿瘤可切除性方面,CT的准确率为65%,而PET为88%,两者联合应用准确率可达92%。但是,由于PET仪器和检查费用昂贵,目前还没有得到普遍应用。
7.胸腔镜和腹腔镜检查
目前许多学者认为胸腔镜和腹腔镜检查是评估食管癌分期的有效方法,与无创伤性检查比较,可以更加准确的判断食管癌局部侵犯、淋巴结以及远处转移情况。一项前瞻性多中心研究发现,通过CT、EUS、MR检查未能明确淋巴结转移的107例患者中有25%通过胸腔镜和腹腔镜找到了阳性淋巴结。腹腔镜检查是判断食管癌腹腔转移的有效方法,其敏感性可达96%。在判断远处转移方面,胸腔镜准确率为93%,腹腔镜为94%。除此之外,胸腔镜和腹腔镜还可以用来判断进展型食管癌患者新辅助治疗的效果。











