缺血性心脏病是指由于冠状循环改变引起冠状动脉血流和心肌需求之间不平衡而致的心肌损害,包括急性暂时性和慢性情况,可由功能性改变或器质性病变引起。缺血性心脏病或冠状动脉心脏病简称冠心病。冠状动脉粥样硬化是冠心病的最常见原因,也是冠心病一词的通常含义。
冠状动脉粥样硬化的发病机制比较复杂,至今尚未完全了解。包括脂质代谢紊乱,尤其是低密度脂蛋白水平升高,冠状动脉和内皮细胞损伤,内皮源性舒血管因子和抗血栓素分泌减少等。根据大量流行病学及实验研究资料,主要危险因素有:高血压、高脂血症、糖尿病、吸烟、高热量高脂肪高糖饮食,肥胖、体力活动过少、紧张脑力劳动,情绪激动、精神紧张,中老年以上男性,高密度脂蛋白过低,凝血机制异常,炎症反应等;少数病例可能有家族性遗传因素;前三者是冠心病最重要的危险因素。
自20世纪50年代,冠心病发病率和死亡率不断上升,20世纪60年代已成为欧美发达国家的第一位死亡原因。据1981年美国心脏病学会报道,每年有150万人患心肌梗死,其中65万人死亡。在我国,随着生活水平的提高,冠心病的发病率、死亡率逐年上升。2008年中国卫生服务调查研究结果显示,城市地区冠心病患病率为15.9‰,农村地区为4.8‰,城乡合计为7.7‰,较2003年的调查结果大幅度升高;2014年冠心病死亡率在城市为107.5/10万,农村为105.37/10万,较2013年(100.86/10万、98.68/10万)上升。城市冠心病死亡率高于农村,男性高于女性。
冠状动脉粥样硬化病变大多数发生在冠状动脉主要分支的近段,距主动脉开口约5cm的范围内。常位于室间沟、房室沟内,四周包绕以脂肪组织的冠状动脉的主支。伴有高血压或糖尿病者,则病变范围广,可累及冠状动脉小分支。
粥样硬化病变早期,内膜和中层细胞内出现脂质和含脂质的巨噬细胞(泡沫细胞)浸润,内膜增厚呈现黄色斑点。随着多种原因引起的内膜细胞损伤和内膜渗透性增高,脂质浸润增多,斑点也逐渐增多扩大,形成脂质条纹。内膜水肿,结缔组织分离,细胞成分减少,转变成纤维斑块,向血管腔形成胶栓突起,在正常内膜或早期粥样斑块上血小板聚集形成微血栓。成熟的动脉粥样硬化斑块前纤维脂质斑块,有内皮覆盖,先是直径8~12μm的卵圆形突起,继续发展由数个小斑块融合成大斑块,除脂质、纤维、泡沫细胞、平滑肌细胞、巨噬细胞、淋巴细胞、血小板外,还有基质成分为胶原、弹力蛋白、糖蛋白等。斑块可为向心性或偏心性生长,造成管腔狭窄。当超过管腔面积50%时,即造成心肌缺血。斑块逐渐生长与管腔分离,形成不稳定性斑块。斑块破裂,夹层分离,继发性血栓形成,造成管腔急性闭塞,即可引起急性心肌梗死。冠状动脉内膜粥样硬化斑块下血管壁中层坏死并发动脉瘤者非常罕见,多数病例动脉瘤为单个,少数病例多发,直径可达2.5cm,瘤体内血栓形成,但血管腔仍可保持通畅。粥样硬化病变导致的冠状动脉狭窄,如仅局限于冠状动脉的一个分支,且发展过程缓慢,则病变血管与邻近冠状动脉之间的交通支显著扩张,建立有效的侧支循环,受累区域的心肌仍能得到足够的血液供应。病变累及多根血管,或狭窄病变进展过程较快,侧支循环未及充分建立,或并发出血、血肿、血栓形成、血管壁痉挛等情况,则可导致严重心肌缺血,甚或心肌梗死。病变区域心肌组织萎缩,甚至坏死、破裂、瘢痕化,心肌收缩功能受到严重损害,则可发生心律失常或心力衰竭。
冠状动脉分为左冠状动脉(left coronary artery,LCA)和右冠状动脉(right coronary artery,RCA),分别开口于主动脉左冠状动脉窦和右冠状动脉窦。左冠状动脉发出左前降支(left anterior descending artery,LAD)和左回旋支(circumflex,Cx)。临床上将左前降支、回旋支和右冠状动脉视为供应心脏血供的“三血管”。
部分人群的冠状动脉可发生变异。30%左冠状动脉、8%右冠状动脉开口异常位于窦管连接平面甚至之上。两支冠状动脉同时开口于一个主动脉窦,通常右冠窦较左冠窦常见。左主干可异常地起源于右冠窦或右冠状动脉,发生率约为0.05%。异常的左主干行于主动脉前肺动脉后,活动时冠状动脉扭曲或肺动脉高压时可因受挤压而引起猝死。起源于右冠状动脉的左前降支像圆锥支一样横跨过右室流出道。更常见的变异是回旋支起源于右冠窦。更多情况下起源于右冠状动脉,而且发育不良,行走于主动脉后,终止于左室高侧壁。单支冠状动脉,即左右冠状动脉只有一个开口,有猝死的隐患。开口于冠状窦内的冠状动脉数目也可有变异,右冠状动脉和其动脉圆锥支分别从右冠窦上发出约占30%,窦房结动脉可直接起源于右冠窦或左冠窦,前降支与回旋支也可分别起源于左冠窦。
左冠状动脉主干通常与左冠窦形成45°夹角向前向下行走于肺动脉始部和左心耳之间,长度约0.2~2.0cm。左主干于左心耳下方分为左前降支和回旋支,有10%~15%的心脏在夹角之间有一中间支(ramus intermedius)。
左前降支是左主干的延伸,其直径和行径较恒定,行走于前室间沟内,上二分之一位于心外膜下的脂肪中,下二分之一位于心外膜下,肉眼可见。左前降支在肺动脉水平较恒定地发出细小的第一分支,为圆锥支,与右冠状动脉圆锥支形成侧支循环(Vieussens环)。接着发出3~6支间隔穿透支,可达心内膜下。通常第一间隔支比较粗大,在冠状动脉造影右前斜投照位与左前降支成90°角,作为辨认左前降支的解剖标志。接着左前降支在下行过程中向左室前壁发出3~5支对角支(diagonal,D),分别称为第一、第二、第三对角支,左心缘或心尖斜行。在0.5%~7.5%的人群左前降支深埋于心肌组织内数厘米,成为心肌桥血管,心脏收缩时受到压迫。在解剖心肌内左前降支时易破入心室腔,可改变远端吻合部位,作在左前降支远端或与其有交通的对角支。80%人群左前降支经心尖切迹,呈S形绕至心尖后面,也为冠状动脉造影辨认左前降支的重要标志。在40%的人群左前降支在后室间沟内向上行走约2cm,终止于后室间沟中、下三分之一处,并与右冠状动脉后降支形成侧支循环。前降支供应左心室前壁、前室间隔、心尖和部分右室前壁(图1)。
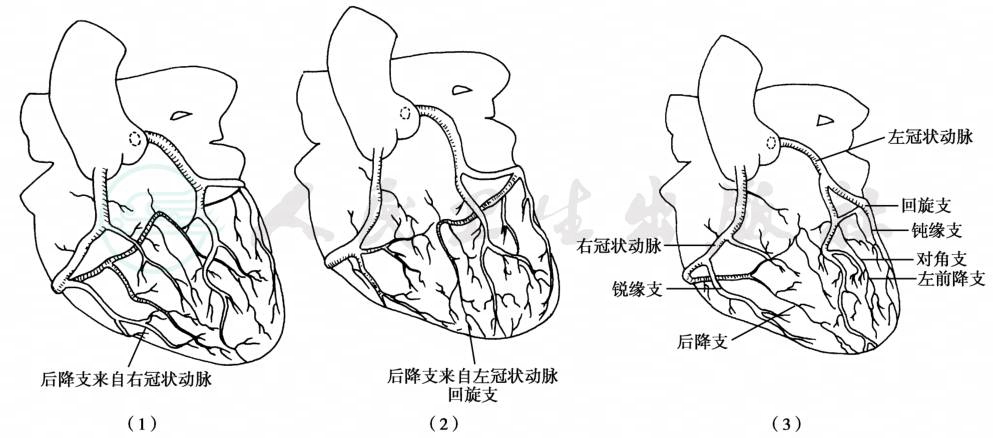
图1 左、右冠状动脉分布类型
注:(1)右冠状动脉优势型;(2)左冠状动脉优势型;(3)左、右冠状动脉均势型。
回旋支在肺动脉根部的后方起源于左冠状动脉主干,在左心耳下方进入左房室沟,向后行走至心脏膈面。回旋支在房室沟内恰巧位于二尖瓣环与心大静脉之间,因此当进行二尖瓣手术时,特别是左冠优势时,缝线放置过深可损伤回旋支。在房室沟脂肪中,较难显露回旋支主干,故在回旋支系统需行冠状动脉血管重建时,远端吻合口常常作在其分支钝缘支上。回旋支在左房室沟的行程中向左室侧壁、后壁发出2~3支钝缘支(obtuse marginal,OM),分别称作第一、第二钝缘支。钝缘支有时潜行于心肌内,但其起始段1~2cm较浅,肉眼可分辨出。回旋支还可向上发出左房支,在45%的人群左房前支可经升主动脉后方、左右心房前方达上腔静脉根部,成为窦房结动脉。在15%人群回旋支行至心脏后十字交叉,继续向下发出后降支,形成左冠优势型动脉分布。回旋支的血液供应范围包括部分左心室前壁、侧壁、后壁(下壁)和左心房(图1)。
右冠状动脉成直角自右冠窦发出,长约1.5cm,其近段向上、向下分别发出窦房结动脉和圆锥支。然后在右房室沟内的心外脂肪深处前行,发出心房前、中、后支,向上行走供应心房组织。在55%~60%的个体中心房前支发出窦房结动脉。当远段分支供应窦房结时,这一分支在右心耳中穿过,作右房切口时损伤这一动脉会引起窦房结功能障碍。右冠状动脉在右房室沟内发出3~5支向下行走,供应右室前壁,称为锐缘支。锐缘支与圆锥支一样,可与左前降支、右冠状动脉远端甚至后降支形成侧支循环。至心底后十字叉时,90%的个体右冠状动脉沿心脏膈面向下行走,延续为后降支(posterior descending artery,PDA)。在转弯处形成倒U形弯曲,在弯曲顶端发出房室结动脉,在冠状动脉造影上形成解剖标志。后降支向上发出间隔支供应室间隔后1/3,也是造影上辨认后降支的解剖标志。通过室间隔支或心尖,后降支是左前降支侧支循环的主要来源。在一部分人群,右冠状动脉的终末支是PDA,而多数人的右冠状动脉则跨越心脏房室交界成为右后外侧支,供应部分左室后壁,成为右冠状动脉优势分布。右冠状动脉提供右心室、右心房和后室间隔的血液供应(图1)。
冠状动脉分型:影响个体冠状动脉供血的主要解剖变异是后降支的起源。根据左、右冠状动脉在膈面的分布情况,可将冠状动脉分为三种主要类型:①右冠优势型:占75%,右冠状动脉在膈面不仅发出后降支,还可发出右后外侧支;②左冠优势型:占15%,后降支由左冠回旋支延续形成;③均衡型:占10%,左、右冠状动脉均衡分布于心脏膈面,互不越过十字交叉,后降支可由右冠发出或来自两侧冠状动脉(图1)。
冠状动脉曾被认为是“终末”动脉。现在认为尽管心肌可大体分为若干个区域,并由相应的动脉供应。但动脉间仍有多种联系,特别是在冠心病病程不断进展过程中,侧支循环血管直径可由原来的20~200μm扩大到20倍。最常见的是左前降支与右冠状动脉之间的侧支循环。已发现冠状动脉相互间的侧支循环有:前后室间隔中的穿通支、前后降支动脉的终末支、供应心房的动脉(Kugel动脉)、圆锥动脉(Vieussem环)、回旋支-右后外侧支(右冠状动脉)、窦房结动脉-回旋支或右冠分支。根据冠状动脉造影所显示,Cohen将侧支循环可分成4级:0级,冠状动脉无造影剂显示;1级,仅细小分支显影;2级,冠状动脉心外膜段部分显影;3级,冠状动脉心外膜段完全显影。
心肌组织的血流量较其他组织高,每100g心肌每分钟血流量60~80ml,而全身其他组织每100g每分钟血流量7ml。冠状动脉循环的另一特点是舒张期动脉血流量多,舒张期冠状动脉血流量是收缩期的两倍,而在心脏收缩期由于心肌血管受挤压,冠状动脉循环血流量反而减少。在一个心动周期中,心内膜下心肌血供变化较大。由于心脏收缩期心室壁张力升高,心内膜下心肌血流减少甚至完全停止,其血供主要依赖于舒张期冠状动脉灌注,故心内膜下心肌更易发生缺血、缺氧性损伤。心肌摄氧能力强,能从毛细血管中摄取约65%~70%的氧。在正常情况下,每100g心肌每分钟摄氧8~10ml,而全身器官组织仅能从血液中摄取25%的氧,每分钟每100g组织仅摄氧约0.3ml。运动时,心排出量显著增多,心脏工作量加大,心肌需氧量增加,由于进一步从血液中提高摄氧量的余地不多,必须通过扩大冠状动脉管腔,增加冠循环血流量以适宜需氧量增加的要求。冠状动脉循环具有灵敏的调节能力。调节冠状动脉循环血流量的因素有:动脉灌注压、冠血管阻力、心率、心脏舒缩时限、血液二氧化碳张力、氧张力、酸碱度以及神经体液因素等。
心室肌张力和心室率是心肌耗氧量的决定因素,而心室肌张力与心室内压和心室腔半径成正比。心室内压又与动脉血压、舒张末容积有关。故心室舒张末容积和压力越高,心率越快,心肌耗氧越多。心肌代谢能量的基础物质有葡萄糖、脂肪酸、乳酸等。在冠状动脉循环血供不足,心肌处于缺氧代谢的情况下,脂肪酸氧化作用降低,碳水化合物的氧化作用居主要地位,提供能量有限。心肌持续缺血缺氧超过20分钟即可造成线粒体不可逆复的变质,心肌细胞坏死,心肌酶的活性丧失。临床上呈现心绞痛、心律失常和心力衰竭等症状。











