英文名称 :knee dislocation
膝关节脱位(knee dislocation,KD)是一种少见的严重损伤,可伤及膝部韧带、血管和神经,严重致残,文献报道发生率为0.02%~0.2%,但因自发复位与漏诊,实际发生率应该更高。KD以年轻患者多见,可源于高能量的交通事故(50%)、中等能量的运动损伤(33%)和低能量的普通摔倒(12%),以及超低能量的行走时自发脱位(肥胖患者)。约有14%~44%的KD为多发伤的一部分,15%~35%为开放伤。
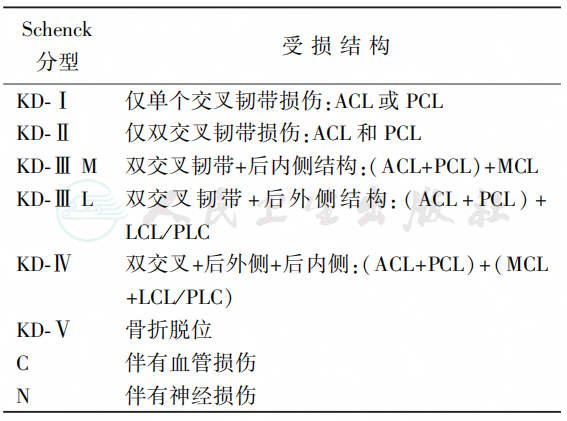
膝关节有4个重要的静态稳定结构:前交叉韧带(anterior cruciate ligament,ACL)、后交叉韧带(posterior cruciate ligament,PCL)、内侧副韧带(medial collateral Ligament,MCL)以及后外侧结构(posterior lateral corner,PLC),其中,PLC包括外侧副韧带、弓状韧带、腘肌腱、腘腓韧带和后外侧关节囊。KD会导致这些结构的体部断裂、起止点剥离或撕脱骨折(Segond骨折)。目前最为常用的分型是RC Schenck Jr于1994年发表的解剖分型,着眼于“坏啥修啥”,以指导临床治疗(表1)。
表1 膝关节脱位的 Schenck 分型
由于关节的稳定性是由骨骼、关节囊、韧带和肌肉共同维护的,所以,一旦发生脱位,这些组织必然有相应的改变。
1.骨折
有以下三种情况:
(1)脱位引起的骨折:
由于脱位时骨端的撞挤或撕脱所致,如髋关节后脱位合并股骨头或髋臼后上深骨折、肩关节脱位合并大结节撕脱骨折等。
(2)骨折合并脱位:
如尺骨鹰嘴骨折合并肘关节前脱位。
(3)脱位合并邻近部位的骨折:
这种情况多系较大的复杂暴力所致,脱位和骨折可能同时发生。如髋关节骨位合并股骨颈骨折,肩关节脱位合并肱骨外科颈骨折等。
2.关节囊撕裂
在脱位过程中关节囊撕裂呈穿孔状,将穿出的骨端套住;或经关节边缘处撕脱、剥离。
3.韧带损伤
脱位的骨端总是趋向于部分或完全撕裂限制其脱出的韧带。
4.肌肉及肌腱损伤
肌肉及肌腱的钝性挫伤在脱位时固然普遍存在,但真正的断裂则是少见的。脱位后,肌肉或肌腱所受到的影响主要在于部分地丧失了其运动关节的作用。如肘关节脱位后,肱二头肌及肱三头肌即部分地丧失了其屈与伸肘的能力。
5.骨膜下骨化
骨膜下血肿的形成几乎没有例外。如果及时复位,血肿吸收,可以不遗留痕迹。但由于损伤严重,或延迟复位,或是被动强力牵拉,则可以演变为骨膜下骨化。如肘关节脱位后形成的骨膜下骨化。
6.骨端缺血性坏死
髋关节及肩关节脱位后,因血运破坏较多,虽经复位,仍可致股骨头或肱骨头缺血性坏死,尤以前者多见。因髋关节脱位后,其中圆韧带必被撕伤,血管断裂,再因关节囊一部分被撕裂,亦对股骨头血运供应有一定不良影响。
7.创伤性关节炎
由于脱位后关节内可有增生性或破坏性改变,关节外亦可有外伤性骨化或骨化性肌炎致大量新骨形成,影响未来关节活动,造成创伤性关节炎。
8.神经及血管损伤
如暴力甚大,关节周围的动静脉神经均可以受挫伤、压迫或断裂,可造成受损部位以下肢体供血障碍,或感觉、运动功能障碍。如肩关节脱位时腋神经和腋动脉损伤;肘关节肘位尺神经和肱动脉损伤;髋关节脱位时坐骨神经损伤,膝关节脱位时腘动脉及腓总神经损伤等。
它的重要意义不在于诊断有无脱位的存在,而在于确定脱位的方向、程度、有无合并骨折及陈旧性脱位有无骨化性肌炎或缺血性骨坏死等有重要作用。











