英文名称 :tinnitus
耳鸣(tinnitus)的定义是指在无外界声刺激或电刺激的情况下耳内或颅内感知到的一种响声,即不与外界客观声音所对应的“错误”的听觉感知。耳鸣不是一个独立的疾病实体,而是与疼痛、发热一样都代表某种病理过程的症状,可以出现于不同的疾病当中。耳鸣应该与幻听(phonism)相区别。耳鸣是无实质内容的声音,如嗡嗡音、蝉鸣音、嘶嘶声等单调或无言语意义的噪声。而幻听是一种精神症状,是有内容、有意义的声音,如一段对话、一首歌曲等,就像有人与患者对话。
耳鸣既可以独立出现,又可以是许多疾病的伴发症状,还可以是一些严重疾病的首发症状(如鼻咽癌、听神经瘤)。引起耳鸣的病因很多而且很复杂,主要由听觉系统病变和/或其他系统病变共同造成,可分为以下两大类:
听觉系统病变:①外耳病变,常见于外耳道耵聍栓塞、异物、真菌感染、疖肿和肿瘤等;②中耳病变,分泌性中耳炎、咽鼓管异常、急慢性化脓性中耳炎、鼓室硬化、鼓室球体瘤、中耳肿瘤等;③内耳病变,梅尼埃病、突发性聋、药物、噪声、感染所致的内耳损伤;④蜗后听觉系统的病变,听神经瘤、脑桥小脑角病变等。
非听觉系统病变:①循环系统疾病,高血压、低血压、动脉硬化等;②内分泌系统疾病,甲状腺功能亢进、糖尿病、更年期激素水平紊乱等;③自主神经功能紊乱;④精神紧张、焦虑、抑郁;⑤睡眠障碍,OSASH等;⑥药物中毒;⑦颈椎病;⑧颞下颌关节病或咬合不良;⑨消化系统疾病,咽喉反流等;⑩鼻腔鼻窦疾病,急慢性鼻窦炎、鼻腔鼻窦肿瘤等。
世界各地对人群中耳鸣发病率的统计存在较大差异,过去40余年国外有4个国家进行了37次大规模的流行病学调查,成人耳鸣的患病率为10.1%~14.5%。2003年美国和欧洲的调查显示以耳鸣为主诉的患者约占耳鼻喉科门诊的10%~20%,体验过5min以上耳鸣的人有15%~20%,而严重影响到生活、睡眠、工作能力、精力集中和社交活动的患者占2%~5%,因严重耳鸣导致其犹似残疾的有0.5%~1%。在英国,40~60岁耳鸣的发生率为17.5%,超过60岁的人群耳鸣发生率是22.2%。在亚洲国家,耳鸣的患病率高达18.6%,其中45~79岁成年人耳鸣的患病率在11.9%。目前中国还没有进行大规模的耳鸣流行病学研究,但就目前的统计分析发现,中国有10%的人体验过耳鸣,5%耳鸣者寻求医药治疗,2%的患者耳鸣严重影响生活、睡眠、精力集中、工作能力和社交活动,而其中有0.5%的患者由于耳鸣致残。
各年龄层次人群都会出现耳鸣,绝大多数研究表明耳鸣的发患病率随年龄增长显著增高,直到70岁之后患病率随着年龄增长轻度下降。在美国,研究者抽样调查2 000名儿童,耳鸣平均发病率为15%,其中13.3%听力正常,58.6%听力下降。其他地区也有类似报道,健康儿童中耳鸣的总发病率为15%~29%,其中大约50%有耳科疾病或听力下降。在5~16岁的健康儿童中,29%患有耳鸣并且9.6%受耳鸣困扰。徐霞等在2005年对江苏省老年人的一次耳鸣流行病学调查中,60岁及以上的老人耳鸣患病率是29.6%,江苏省与全国的标准化患病率分别为29.8%和29.7%。耳鸣患病率的相关因素主要有:听力状况、性别、年龄、社会经济和人口统计学因素、噪声暴露、吸烟和其他健康因素(如高胆固醇、高血压、高血脂等)。
耳鸣的发病原因很多,影响耳传音结构、接收器官、听神经和听觉系统核团中的神经细胞包括大脑听觉皮质的损伤和疾病,均可引起耳鸣症状,因此,机制非常复杂。关于耳鸣的发生机制存在多种理论、模式及相关假说。早期的耳鸣外周理论认为耳鸣是由于耳蜗功能的损伤引起听神经自发性放电的增高引起的。但很多实验发现,当耳蜗受损时,听神经的放电往往是下降的,耳鸣信号并不依赖听神经放电的增高而产生。目前普遍认同的观点是大多数耳鸣是由于大脑内的神经通路功能异常活动引起的。这种神经通路功能的异常不仅发生在听觉通路,同时也存在于和听觉通路相关联的非听觉通路网络系统。耳鸣的产生机制具有代表性的假说有以下几种:
(一)耳蜗机制
主观性耳鸣的产生与听觉系统外周部分的耳蜗病变关系密切。
(1)Zenner通过对离体的外毛细胞形态的研究发现毛细胞的去极化能解释突发性耳鸣,而毛细胞反向纵向收缩引起耳蜗内异常变化,影响听力,而且导致耳鸣。
(2)内、外毛细胞的非同步性损伤:通过噪声暴露,首先引起耳蜗的外毛细胞静纤毛的损害,随后是内毛细胞受损,随着毛细胞的数量及功能衰减,传入神经在损害区域或其附近的频率出现错误的听觉。
(3)生物化学模式:基于临床观察和耳蜗神经化学的研究,认为内源性强啡肽(与压抑有关)有引发耳蜗内谷氨酸盐兴奋性的作用,其作用类似于水杨酸钠增强自主性神经活动的作用。
(二)Jastreboff神经生理模型
外周听器的病变或损伤产生异常神经电活动,即与耳鸣相关联的神经电信号。皮层下听觉结构可以察觉耳鸣信号并对其进行初级处理,其过程类似于察觉和处理正常听觉信号。皮层下结构将耳鸣信号的处理结果向听觉皮层和大脑边缘系统输出,引起对耳鸣的主观感知和情绪反应。耳鸣信号到达大脑听觉皮层后引起的神经活动产生对耳鸣的最终意识和感知,包括耳鸣的音调和响度。听觉皮层以外的其他大脑皮层活动也可以参与产生对耳鸣的描述(病人可以将耳鸣与其他声音类比)和记忆(病人可以回忆耳鸣的响度或音调变化),并控制分配给耳鸣的注意力。边缘系统通过整合来自各个系统的输入,完成认知、学习、记忆等重要功能,控制和决定情绪反应和行为,对患者对耳鸣的感知和认识产生影响(图1)。Jastreboff的神经生理模型为了解和研究耳鸣病人的非听觉问题的产生机制提供了一定的基础。
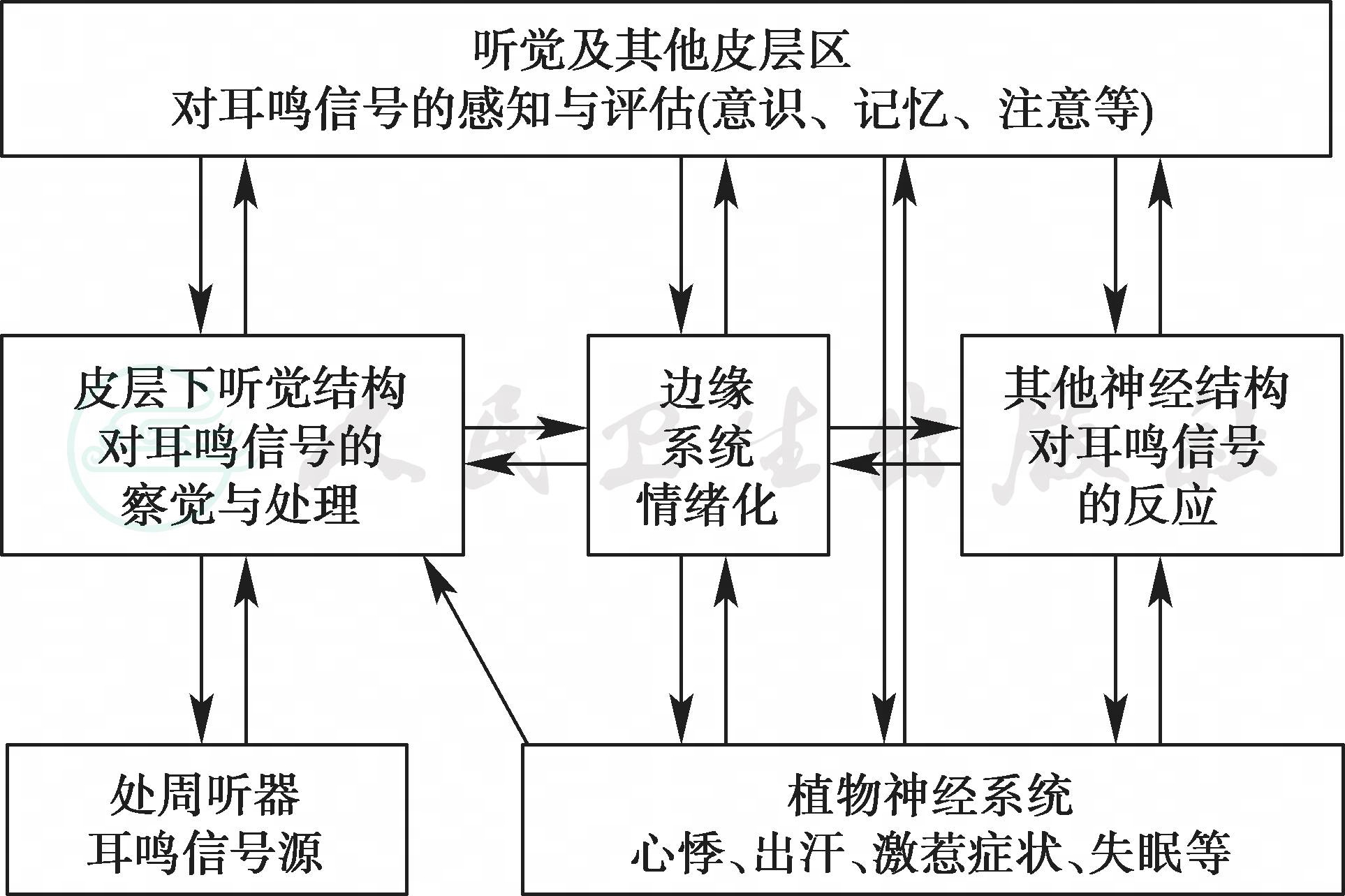
图1 Jastreboff的耳鸣神经心理模式
(三)中枢化机制
当耳蜗功能受到损伤时,声音在耳蜗内的增益控制和调谐过程以及神经电信号转换发生障碍,导致异常神经活动,耳蜗核、下丘和听觉皮层的自发神经放电和神经元同步性增加,中枢为了适应这些改变,可能导致相应的神经元的突触活动异常,最终逐渐引起大脑皮层某些区域(如听觉皮层)突触超微结构的改变并出现功能重组(图2)。这种可塑性变化可能使耳鸣持续存在,导致耳鸣源于耳蜗而存在于中枢,即耳鸣被逐渐中枢化(耳鸣由外周发展至中枢)。
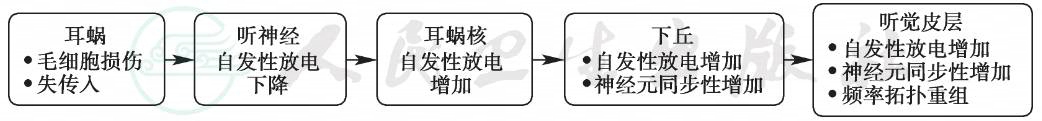
图2 耳鸣中枢神经机制
(四)中枢门控机制
2015年Rauschecker通过影像学研究证实最活跃的听觉代偿发生在丘脑水平,并提出了和慢性疼痛类似的“中枢门控机制”。在丘脑水平产生的耳鸣信号,只有传递到听觉高级皮层,才被感知为耳鸣。在耳鸣信号向皮层传递的过程中,会经过以腹内侧前额叶皮层与伏隔核为主的门控系统,对所有感觉信息(包括耳鸣信息)进行评价,根据对信息的价值评价,对有价值的信息激活多个功能脑区进行奖赏,对负面信息进行淡化或消除,达到管控耳鸣信号的效果。此系统还包括了丘脑、杏仁核与丘脑网状核的“额叶纹状体回路闸门系统”。
耳鸣的分类方法很多,但目前并没有统一标准。耳鸣分类具有重要的临床意义,根据不同病因、病程以及耳鸣对患者的影响等进行适当的分类,有助于耳鸣的临床诊断和干预。近20年来普遍采用的被广大临床工作者和研究者采纳的方式如下。
1. 根据能否被他人客观地检查到来分类 客观性耳鸣和主观性耳鸣。患者体内确实有可以引起噪声感知的振动来源,如血管杂音、异常肌肉活动等,则称之为客观性耳鸣。这类耳鸣不但患者自己能听到,他人也能听到。而外界和患者体内都不存在引起耳鸣感知的客观声音或振动来源,称之为主观性耳鸣,主观性耳鸣只有患者自己能够听到,其他人无法感知。
2. 根据有无继发注意力以及睡眠障碍、烦躁、抑郁等神经精神症状分类 代偿性耳鸣与失代偿耳鸣。代偿性耳鸣患者能够感到耳鸣,但是能够很好的耐受,没有出现继发症状,没有或有轻微干扰,没有明显影响患者的生活;失代偿性耳鸣则是耳鸣对生活影响很大,并引发继发症状(恐惧、睡眠障碍、抑郁等),生活明显受到影响。
3. 根据2014年美国耳鸣临床指南和目前我国耳鸣专家共识,现阶段适合临床采用的分类有以下三种。
(1)根据有无明确的病因分类:原发性耳鸣和继发性耳鸣。原发性耳鸣是伴或不伴感音神经性聋的特发性耳鸣,继发性耳鸣是与某种潜在病因(除感音神经性聋外)或可确诊的生理状态相关的耳鸣,是一系列听觉和非听觉系统功能障碍的表现。
(2)根据耳鸣发生和持续的时间分类:新近发生的耳鸣和持续性耳鸣。新近发生的耳鸣为持续时间短于6个月的耳鸣,持续性耳鸣为持续6个月以上的耳鸣。
(3)根据耳鸣对患者的困扰分类:扰人的耳鸣和非扰人的耳鸣。“扰人的耳鸣”是指使患者痛苦,影响其生活质量和/或健康功能状态,患者积极寻求治疗和干预策略以减轻耳鸣;“非扰人的耳鸣”是指耳鸣对患者的生活质量无明显影响,但可以引起患者对病因的好奇,以及对病情演变和耳鸣是否会进展和改变的担心。
4. 其他 也有一些不常用的分类。①根据耳鸣的感知位置描述分类:单耳、双耳和颅鸣;②根据患者主诉分类:单一耳鸣与复合耳鸣;③根据耳鸣性质分类:持续性、间断性、一过性;④按病变部位分类:外耳、中耳、内耳、听神经、中枢性耳鸣。











