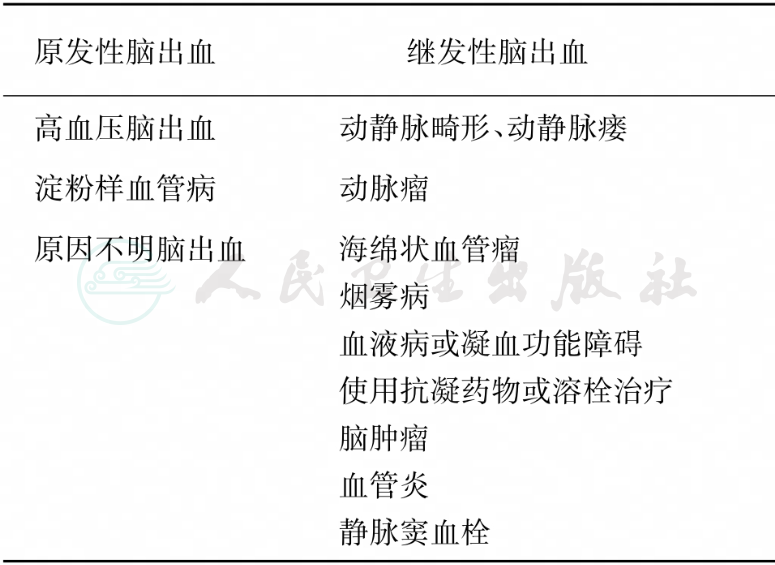
自发性脑出血(spontaneous intracerebral hemorrhage,sICH)是指非外伤引起的脑动脉、静脉和毛细血管自发性破裂所致脑实质内出血,是神经内外科最常见的难治性疾病之一,也是世界范围内致死、致残的重要原因。根据病因将其分为原发性和继发性脑出血,其中原发性脑出血占80%~85%,主要包括高血压脑出血(占50%~70%)、淀粉样血管病脑出血(占20%~30%)和原因不明脑出血(约占10%)。继发性脑出血常指病因明确的脑出血,主要包括动静脉畸形、动脉瘤、海绵状血管瘤、动静脉瘘、烟雾病、血液病或凝血功能障碍、使用抗凝药物或溶栓治疗、脑肿瘤、血管炎及静脉窦血栓等(表1)。原发性脑出血常合并高血压。在我国虽无大规模流行病学数据,但文献资料显示高达70%~80%原发性脑出血患者合并高血压,因此我国一直沿用“高血压脑出血”命名。在国外文献中,多统称为自发性脑出血。本文将以其中最常见的高血压脑出血重点进行介绍。
表1 引起自发性脑出血的各种病因
高血压脑出血大多发生在脑内一级大动脉直接分出来的第二级分支,如大脑中动脉的豆纹动脉、基底动脉的脑桥支等。这些动脉较细小,管壁结构较薄弱,但却承受较大的血流压力。在长期高血压的影响下,脑小动脉管壁的结缔组织发生玻璃样变或纤维样坏死,管壁内的弹力纤维大多断裂,使动脉管壁内膜弹性减弱;同时又因动脉粥样硬化使管腔狭窄扭曲,血流阻力增大。血管舒缩功能减退,在小动脉的某些特别薄弱处出现微小粟粒状囊状动脉瘤,或小动脉内膜破裂形成微小夹层动脉瘤。另外,波动性高血压诱发小血管反复痉挛也加重了血管壁的病理变化,致使小血管周围的脑组织缺血软化,从而降低了血管周围组织对血管壁的支持保护作用。在此基础上,当患者在体力活动、情绪波动或其他原因血压骤然升高时,可引起病变动脉破裂出血,形成血肿。此外,也可能在脑小动脉粥样硬化狭窄和痉挛基础上发生局灶脑梗死,继而出血。
高血压脑出血在大脑半球深部的内囊-基底节区最常发生,约占50%,其次分别为大脑皮质10%~20%,脑桥10%~15%,丘脑15%,小脑10%,脑干1%~6%。基底节区出血以壳核出血较多见,以其为中心又分为内侧型和外侧型。内侧型为壳核内侧的苍白球,内囊纹状体和丘脑出血;外侧型为壳核、外囊或带状核出血。出血的部位不同决定着血肿的大小和临床症状的严重程度。大脑皮质下出血,常可达60ml甚至更多,但却没有明显的阳性体征。壳核出血若是血肿不大,症状可较轻,丘脑、脑桥及小脑出血则早期即可引起极严重的神经功能障碍,故一般就诊时血肿都不会太大。脑出血早期病理损害主要由血肿压迫产生,出血后局部形成凝血块,推移、压迫邻近脑组织,撕裂或闭塞邻近的小血管,引起局部脑水肿及小的脑梗死或新的出血。出血发生后小动脉痉挛,血流阻力增大,管壁破裂口处血栓形成。同时因血肿形成,局部高压,血管管壁及破裂处受到压迫,出血多自行停止。当出血量较大,局部压力较高时,血肿沿白质纤维向薄弱处弥散,可破入脑室或侵入脑叶皮质下、脑干,亦可向脑表面渗透入蛛网膜下腔和硬脑膜下腔。高血压脑出血发病后,血肿体积变化大多发生在起病后3~6小时以内。血肿形成后,局部颅内压增高引起周围脑组织受压移位、缺血水肿、软化坏死,严重时可导致小脑幕裂孔疝以及脑干的继发性损伤或出血。出血24~36小时后,血肿腔周围脑软化带形成,出现胶质细胞增生,尤其是小胶质细胞及部分来自血管外膜的细胞形成格子细胞。此时血红蛋白开始逐渐分解,格子细胞吞噬含铁血黄素。出血亚急性期内血肿崩解产物,例如凝血酶原等物质对周围脑组织产生细胞毒性作用,可以进一步加剧周围脑水肿反应。出血侧大脑半球水肿、肿胀进一步加剧,继发性脑损害恶化。之后,凝血块开始收缩、机化,呈褐色。7~10天后,血肿腔内凝血块溶解、吸收,血肿腔逐渐缩小,周围脑组织的淤点状出血及水肿也逐渐消退。1~2个月后,凝血块完全分解吸收,形成狭窄的囊腔。腔壁因坏死组织的吸收,星形胶质细胞增生、产生胶质纤维瘢痕而变为平整。胶质纤维瘢痕中有含铁血黄素沉积而染成棕黄色,可保持数月或数年。
1.神经影像
神经影像检查是诊断ICH的重要方法,主要包括:颅头颅CT、MRI和脑血管检查等。
(1)CT扫描:使用广泛,对于急性出血十分敏感,是诊断脑卒中首选的影像学检查方法,同时也被认为是ICH诊断的“金指标”。根据多田公式可粗略计算血肿体积:血肿量(ml)=ABCπ/6(ABC为血肿三维层面中的最大径),也可利用软件精确计算血肿体积。
(2)多模式CT扫描:包括增强CT、CT血管成像(CTA)和CT脑灌注成像(CTP)。CTA及增强CT扫描发现造影剂外溢或在血肿内发现高密度对比剂(又称“点状征”)提示血肿扩大的风险较高,且高密度“点”越多,血肿扩大的风险也越高。CTP能够反映ICH发生后血肿周边脑组织灌注情况。
(3)MRI扫描:根据血肿的时间长短,ICH在MRI上的表现各异。超急性期(0~2小时):血肿为T1低信号、T2高信号,与脑梗死不易区分;急性期(2~72小时):T1等信号、T2低信号;亚急性期(3天~3周):T1、T2高信号;慢性期(>3周):T1低信号、T2高信号。MR梯度回波序列及T2加权成像对于急性出血的诊断与CT敏感性相当,但在陈旧出血及发现脑血管畸形方面优于CT。
(4)多模式MRI扫描:主要包括弥散加权成像(DWI)、灌注加权成像(PWI)、水抑制成像(FLAIR)、梯度回波序列(GRE)、磁敏感加权成像(SWI)及MR血管成像(MRA)等,它们能够为ICH提供更多的信息,如SWI对微出血较敏感等。
2.脑血管检查
脑血管检查有助于了解ICH病因,尤其是早期发现血管异常能够指导制定正确的治疗方案并改善患者的预后。常用的检查方法包括:MRA、MR静脉成像(MRV)、CTA、CT静脉成像(CTV)、脑血管造影(DSA)。
(1)CTA、CTV、MRA、MRV:用于评价颅内外动脉、静脉及静脉窦的非侵入性影像学检查方法,有助于发现一些出血原因,如:脑动静脉畸形、动脉瘤、动静脉瘘、烟雾病、脑静脉系统血栓等,然而阴性结果并不能完全排除继发性病因的存在。
(2)DSA:脑血管病诊断的金标准,可以清晰显示病变的位置、大小、形态及分布,当高度怀疑或无创性检查提示存在潜在的血管病变时,应对患者进行DSA检查。但是,当脑血管造影阴性,特别是在脑内血肿较大时,也应考虑破裂的动脉瘤或血管畸形因暂时受压不显影(隐匿性)的可能。











