英文名称 :lichen planus
中文别名 :扁平红苔藓
扁平苔藓又称扁平红苔藓(licher ruber planus),是一种发生于皮肤、毛囊、黏膜和指(趾)甲的常见的病因不明的慢性炎症性疾病。有多种临床表现。典型皮损是多边形扁平小丘疹,表面有蜡样光泽,可有鳞屑,由紫红到青紫色。口腔黏膜常有损害。
病因不明。患者多半是成人,情绪紧张或精神刺激被认为有关。工作过劳、恐怖、焦虑不安、生活突然变化,可诱使本病或使症状加重。
有人研究病毒是否为诱因,从表皮细胞中发现核内片状小粒,认为它们是极大的病毒,而别人认为它们是细胞功能受干扰的一种非特异现象,也存在于基底细胞癌及角化棘皮瘤中。另有人认为扁平苔藓皮损经搔抓后,和扁平疣一样地发生线状排列的新皮疹,这种十分类似银屑病的同形反应的现象被认为病毒自身接种。但是,应用电子显微镜及病毒的各种培养和血清学方法,不能证实病毒的存在。其他感染不能被寻出,有人曾分离出厌气性革兰阴性杆菌,或发现病理组织内似乎有杆状物,但皆未被别人证实。
还有人提到消化道障碍、营养不良、口腔或生殖器官的病灶感染、犬咬猫抓等外伤等可能是病因,扁平苔藓型药疹使人想到药物和食物中化学品的影响。
多数患者有HLA-3,有些患者家族中有患此病者,提示扁平苔藓可和遗传有关。
在免疫方面,大多数患者皮损的表皮和真皮交界处有IgM、IgA和C1q、C3、C4或C5沉积。有人认为本病可为T淋巴细胞介导的自身免疫病。自身抗原是基底层角质形成细胞表面已改变的抗原,并造成这些细胞损害。
1.疣状扁平苔藓
①疣状扁平苔藓又称疣状苔藓、肥厚苔藓或肥厚扁平苔藓,往往对称发生于下肢尤其小腿前侧,有时也发生于上肢伸侧及躯干等处。损害为角质丘疹,常和萎缩性及色素性斑点夹杂在一起。这些丘疹呈紫红色或青紫色,可密集成疣状或大小不等的斑块,表面覆盖着角质鳞屑,有时可像银屑病,在这种斑块的边缘或附近还可看到一些疏散的多边性扁平丘疹。患处汗管或毛囊口内往往充塞着角质栓,将鳞屑及角质小栓剥掉时就能看出损害表面有很多微小凹窝。患者常有剧痒,病程持久。
②环状扁平苔藓:在前臂等处,扁平丘疹可以互相聚合而排列呈环状,环的直径往往不到3cm;有时,相邻的数环互相连合而成多环形。发生于龟头、阴唇或肛门等处的环状皮损往往是由一个丘疹逐渐扩大而中央略微消退而成。
③线状扁平苔藓:扁平丘疹聚集并排列成线形或带状,多半像带状疱疹或是沿着血管或神经方向发生于躯干的一侧或一个肢部,在临床上易误认为疣状痣,但有剧痒。
④钝头扁平苔藓:钝头扁平苔藓又称钝角苔藓,是圆形或卵圆形扁平或圆顶状丘疹,表面光滑,没有鳞屑,只轻微发痒。损害的数目不多,但是较大,直径可达1~2cm,呈淡红或紫红色,主要发生于股部、臀部及手部背侧,有时和别的类型同时存在。
⑤毛囊性扁平苔藓:毛囊性扁平苔藓又称扁平毛发苔藓。除了通常所见的扁平丘疹外,皮肤还有棘状毛囊性丘疹成群出现,丘疹顶端是棘状小刺(图1),不发痒也不发炎,和小棘苔藓的损害不能区别。此型苔藓发生于头皮时,患处失去头发,成为不规则萎缩性瘢痕而永久存在,在脱发区可见扁平丘疹及毛囊性尖丘疹。
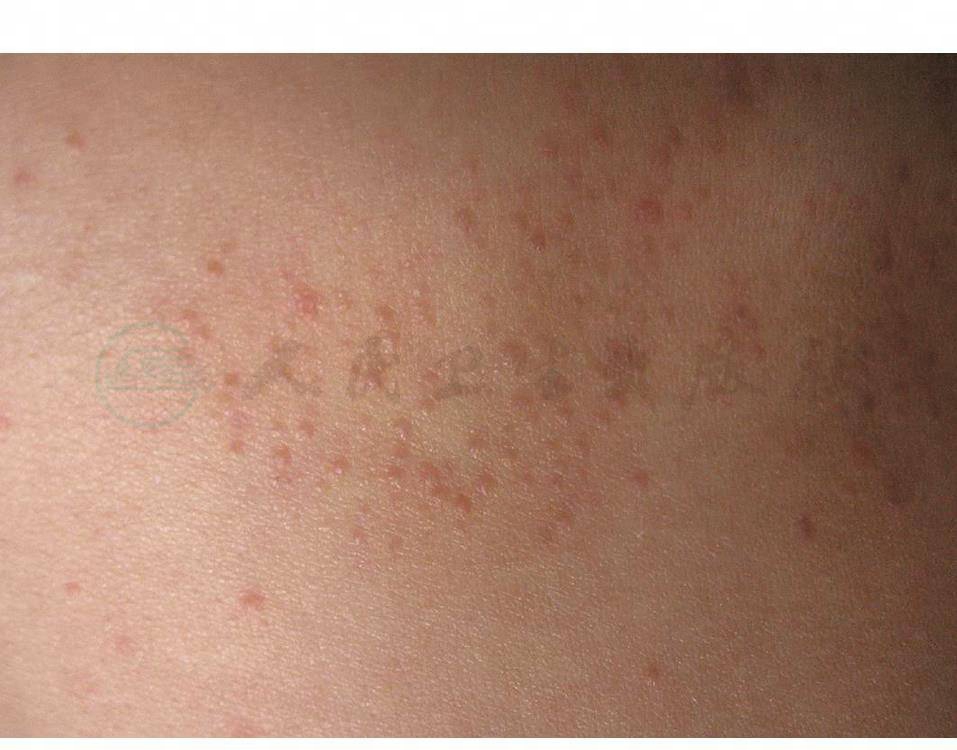
图1 毛囊性扁平苔藓
格拉罕-立特综合征多半发生于成人,可和瘢痕性脱发及扁平苔藓有关,被认为毛囊性扁平苔藓的特型,但有人认为一个独立疾病。患者的头皮有成片的瘢痕性脱发,腋毛及阴毛都可以成片脱落,头皮、躯干、臂部或小腿上部等处可有聚集成群的毛囊性棘状丘疹,而光滑的脱发区未必有毛囊性扁平苔藓。通常无自觉症状。
⑥萎缩性扁平苔藓:此型的丘疹往往很扁而不明显,仔细观察时才发现这些略微隆起的皮损。好发于下肢及躯干。边缘呈多边形,中央略微凹陷。有时,汗孔及毛囊口内有个很小的角质栓。已经完全萎缩的丘疹呈淡白色,相邻的融合成片,可呈象牙色或紫红色,周围可有一圈红斑(图2)。极少数病例的萎缩斑较大,可发生持续多年的溃疡,溃疡易演变成癌。
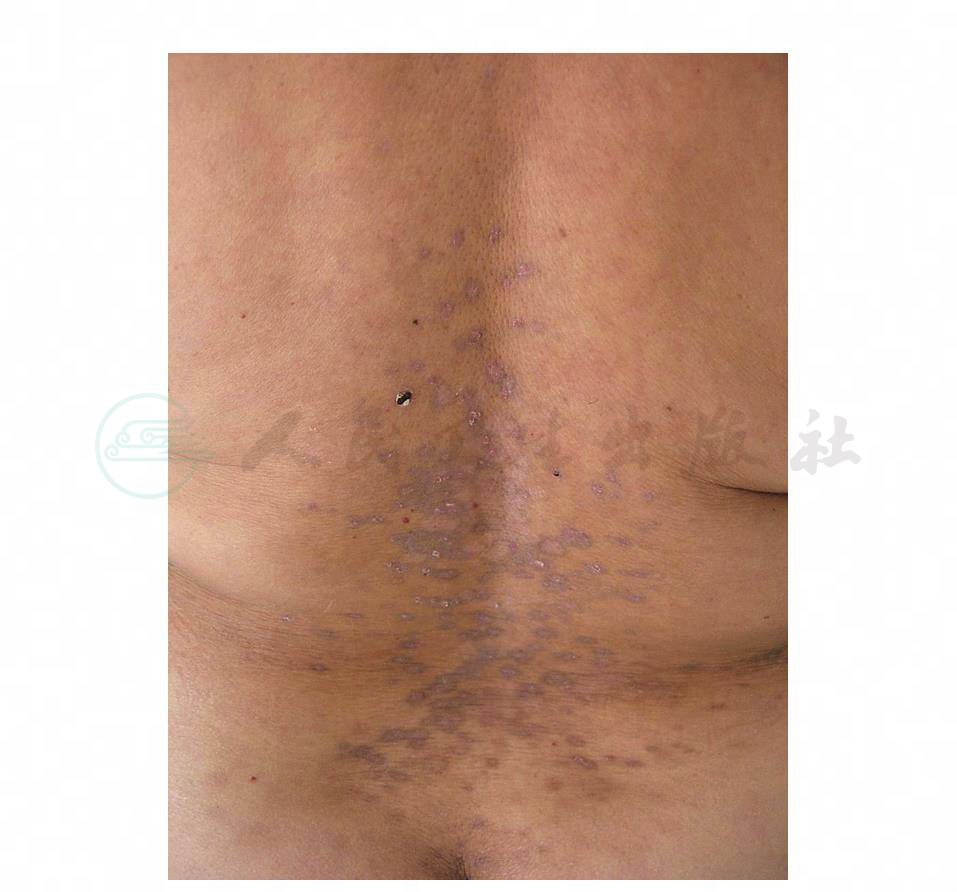
图2 萎缩性扁平苔藓
萎缩性扁平苔藓、滴状硬斑病及硬化萎缩性苔藓都有很难区别的白色斑点,有人称它们为“白点病”。
⑦大疱性扁平苔藓:此型很少见。在扁平疹、斑块或正常皮肤上出现水疱或大疱,又称类天疱疮性扁平苔藓。疱液透明,有时带血,疱壁不易破裂,经1~2周后干涸,而疱底的丘疹或丘疹融合而成的斑块仍然存在,以后可再起疱。尼氏(Nikolsky)征(见“天疱疮”)阳性。有些患者的口黏膜可发生糜烂性及大疱性损害。
⑧红斑性扁平苔藓:皮肤先发生弥漫的红斑,以后有柔软充血而呈紫红色的丘疹,手指压捺时退色。这些丘疹偶然是紫癜性而被称为出血性扁平苔藓。
⑨光化性扁平苔藓:光化性扁平苔藓又称热带扁平苔藓,损害位于日光暴露部位,黑色素人种容易发病。可分为色素性、色素异常性和环状肉芽肿状三型。
本型最常发生于阳光强烈的热带及亚热带地区。皮损为边缘略隆起的斑块,中央轻度萎缩,因而呈环状而似环状肉芽肿,常呈灰褐色,出现于前额、颊部、唇部、胸上方的三角区、手背及前臂等露出部位。皮损是色素性或红褐色斑片,可有少量鳞屑,多少地发痒,容易误认为多形日光疹或盘性红斑狼疮,可伴有身体别处典型扁平苔藓的丘疹或斑块。
日晒或长期刺激被认为是诱因。
⑩色素性扁平苔藓:见于热带或亚热带地区,我国并不少见。好发于光暴露部位及屈侧面皮肤,有不同程度瘙痒,表现为暗褐色、紫蓝色到灰色边界不清的斑疹(图3、4)。不累及黏膜,部分患者可兼有典型扁平苔藓损害,后期细胞浸润减少,遗留色素颗粒。皮疹可周期性加重和缓解。本病可能是光照性扁平苔藓的一型。
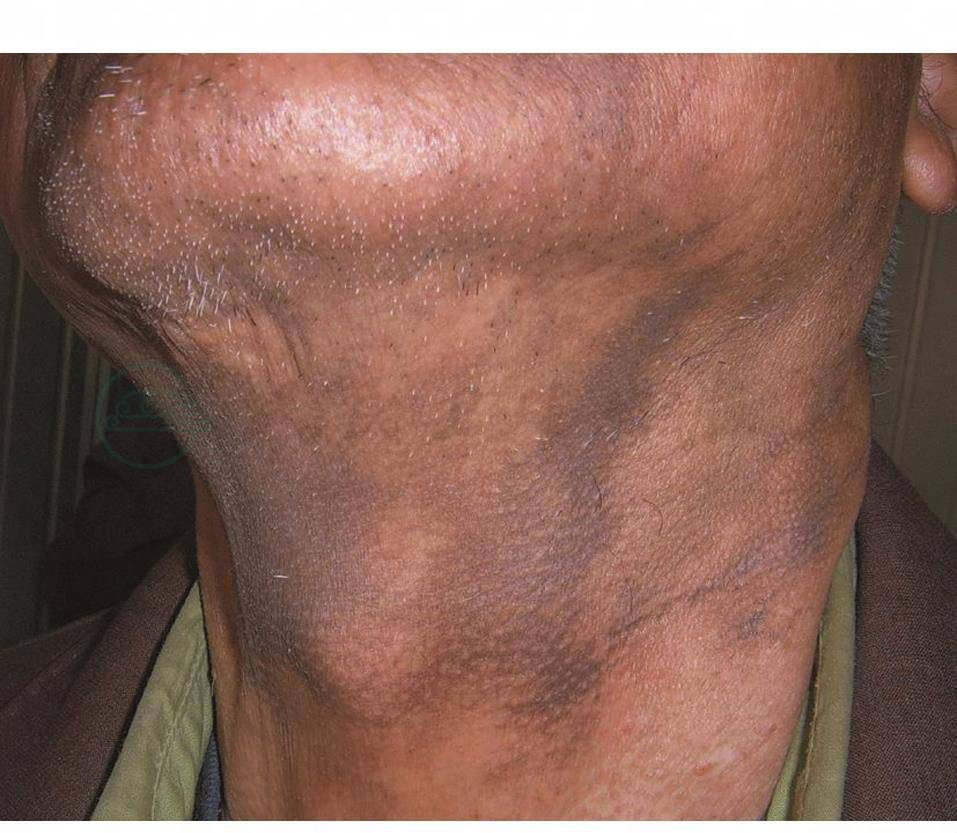
图3 色素性扁平苔藓
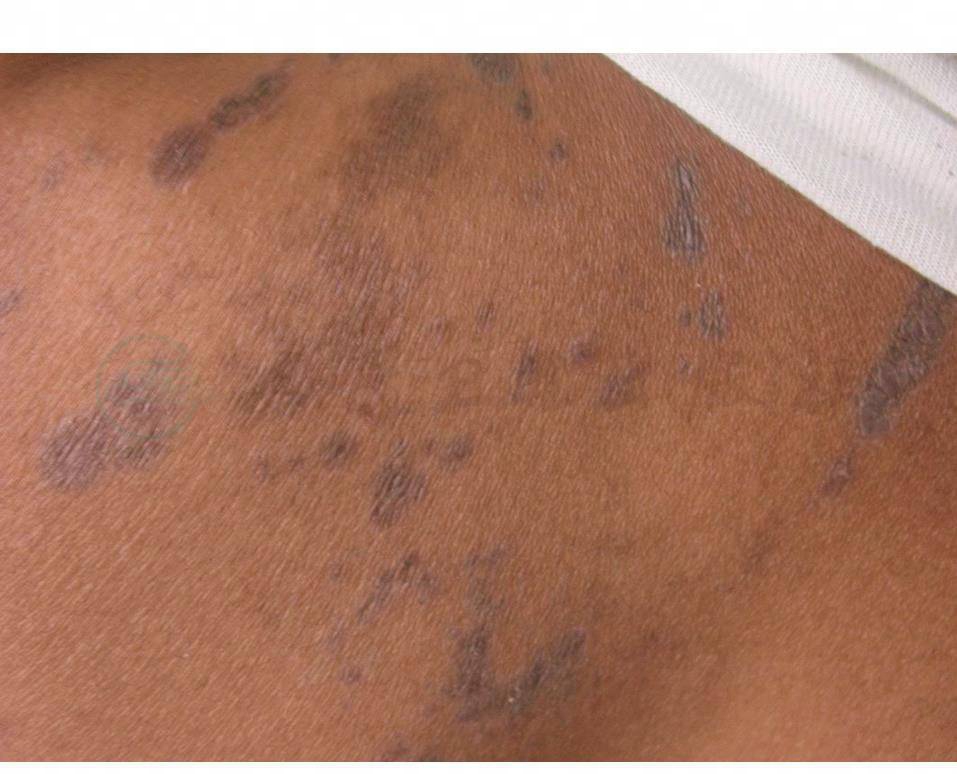
图4 色素性扁平苔藓
2.其他类型
①孤立扁平苔藓:最常见于上肢,临床上常被认为痣,须依赖组织病理诊断此型。
②点滴状扁平苔藓:是分散而不融合的多个较小扁平丘疹。
③足部溃疡性扁平苔藓:是足部有疼痛的慢性溃疡及大疱,趾部可溃烂,趾甲可永久脱落,头皮可有瘢痕性脱发。
④掌跖扁平苔藓:坚实发黄,可以不痒,要和银屑病、胼胝或寻常疣鉴别。
⑤另有一种不典型扁平苔藓:是聚集成片的红褐色萎缩性损害,其中央或边缘有扁平苔藓性小丘疹(图5)。
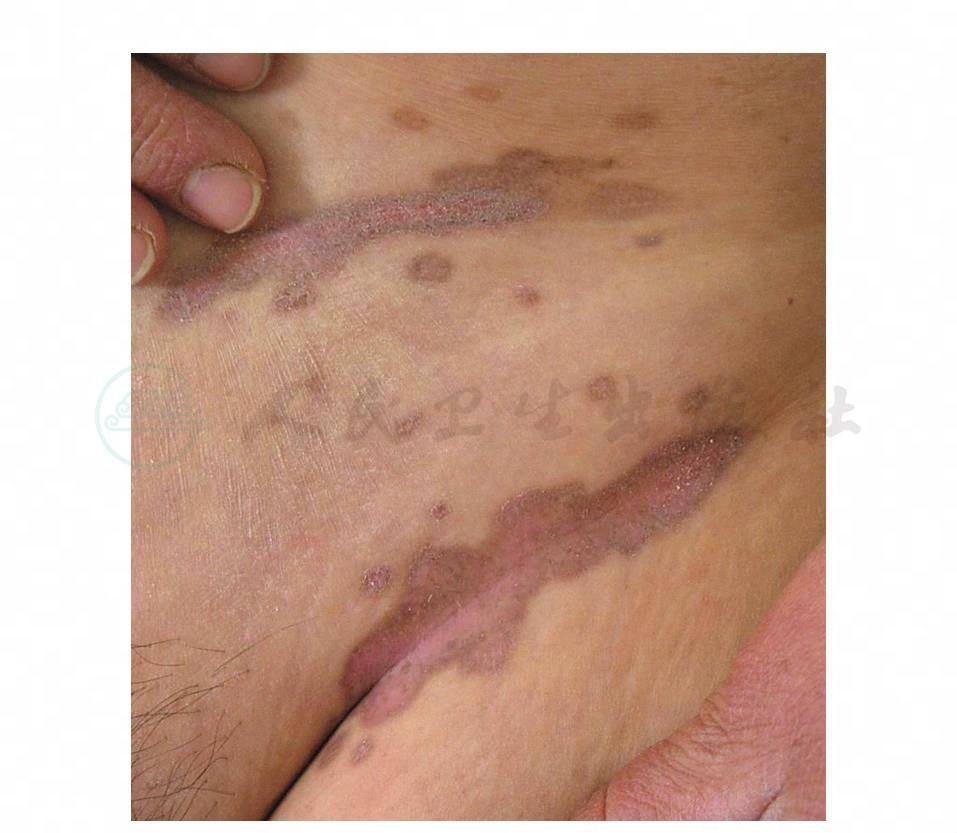
图5 不典型扁平苔藓
表皮过度角化,没有角化不全的细胞。颗粒层显著肥厚,和中等度增厚的角质层不相称,颗粒层细胞有粗大的透明角质颗粒。棘细胞层不规则地肥厚,有的表皮嵴端部尖锐而可呈锯齿状,位于表皮嵴之间的乳头常呈圆顶形。基底细胞层发生液化变性,炎性细胞的侵入可使表皮不太清楚,基底细胞甚至变扁平而像棘细胞(图6)。
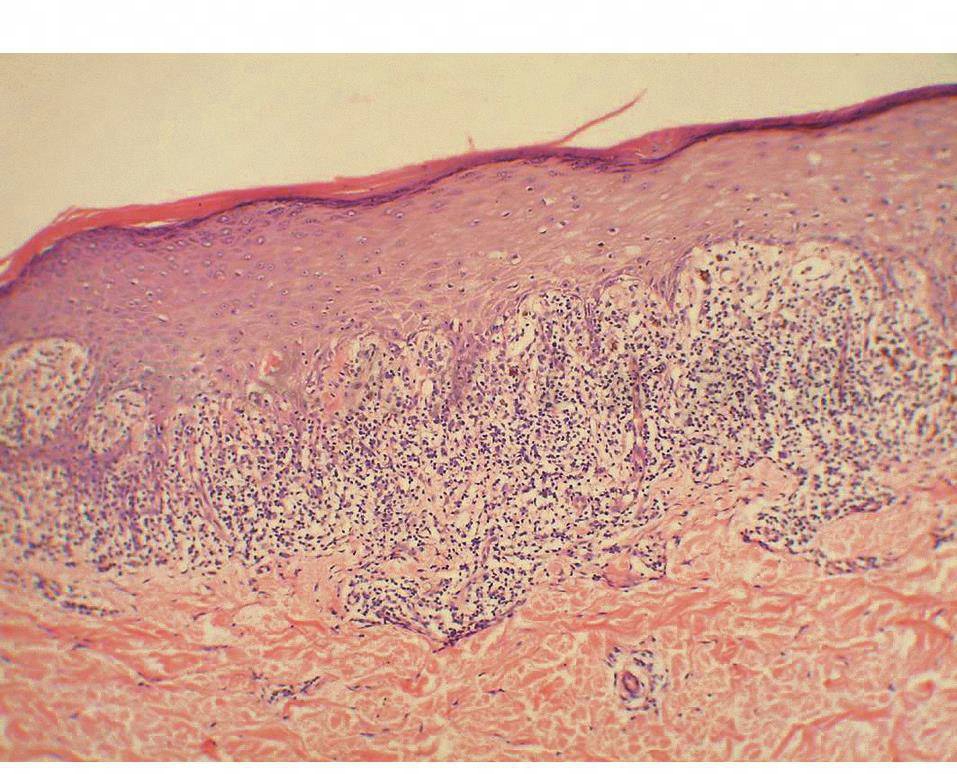
图6 扁平苔藓组织病理
真皮的血管扩张。血管周围有大量淋巴细胞及一些组织细胞,也可有些肥大细胞,但无浆细胞及嗜酸性细胞,这些浸润在真皮上部呈带状,浸润下缘有整齐清楚的界线,是诊断扁平苔藓的重要依据。但在早期的较小损害内,浸润可以成团而像光泽苔藓。以后,淋巴细胞逐渐减少,而组织细胞及成纤维细胞增多。由于基底层的破坏而不能保存黑色素,在真皮上部可见不少的嗜黑素细胞。
在表皮下部及真皮上部的浸润内,有时可见到直径约10μm的嗜酸性均匀透明的胶样小体,PAS阳性,被认为角质形成细胞变性破坏后的残骸,并非扁平苔藓所特有的组织变化。胶样小体含有IgA、IgG及C3,小体可由表皮下降到真皮内。
典型扁平苔藓的组织变化具有:①角化过度;②颗粒层肥厚;③不规则的棘层肥厚;④基底细胞液化变性;⑤紧接表皮的真皮上部有带状浸润,可侵入表皮,而下缘齐平。这些组织学特征可帮助诊断。
疣状扁平苔藓有乳头瘤性变化,萎缩性扁平苔藓的表皮萎缩,大疱性扁平苔藓的表皮下方有裂隙或大疱。
口黏膜损害的组织变化和皮损的组织基本相同,但没有明显的角质层或有轻度角化不全,颗粒层不存在或只一层,黏膜上皮往往变薄而不是棘层肥厚。有糜烂时,上皮坏死,可续发溃疡。
毛囊性扁平苔藓在早期时,有扁平苔藓性带状浸润,在毛囊附近尤其明显。毛囊扩大并有角质栓。以后,表皮变薄,毛囊和皮脂腺消失。真皮有纤维变性,血管周围有轻度浸润。此时,临床表现和组织变化都难和假性斑秃区别。
色素性扁平苔藓有扁平苔藓组织象,有明显色素失禁,表皮黑素可见,真皮浅层炎细胞浸润不如扁平苔藓密集,越是后期细胞浸润越少。
在临床和组织学上,唇部和口腔黏膜扁平苔藓和黏膜白斑病的区别也较难,但黏膜白斑病可有一些异形鳞状细胞,网嵴不规则增生较显著,真皮内浸润中有浆细胞。











