所有钝性损伤中,颈椎外伤占2%~6%。大约40%的颈椎外伤病人合并神经功能损伤。颈椎外伤尤其是骨折脱位后,经保守治疗后死亡率及致残率均较高,现在随着诊断及治疗手段的提高和内固定技术的发展,颈椎外伤的死亡率及致残率有了显著的改善。
良好的损伤分类可以帮助判断损伤程度及预后,同时也可以指导治疗方式和手术入路的选择。目前常用的分类有两种
(一)Ferguson & Allen 分类
1.1984年由Ferguson 和Allen提出。根据颈部受伤时的方向(屈曲/伸展)及损伤后解剖结构的改变(压缩/分离)分为六类:
(1)屈曲压缩(compression flexion);
(2)伸展压缩(compression extenson);
(3)垂直压缩(vertical compression);
(4)屈曲分离(distraction flexion);
(5)伸展分离(distraction extenson);
(6)侧方屈曲型损伤(lateral flexion)。
2.根据损伤严重程度不同,各类骨折又分为不同级别:
(1)屈曲压缩损伤(图1):常表现为椎体前方有泪滴样骨折,严重时椎体压缩,上位椎体后脱位。
Ⅰ度:椎体前缘变钝,上终板损伤,后方结构完整;
Ⅱ度:椎体前方高度丢失,上、下终板损伤;
Ⅲ度:椎体压缩骨折伴纵裂;
Ⅳ度:椎体压缩骨折并向后移位<3mm;
Ⅴ度:椎体压缩骨折并向后移位>3mm,后方韧带结构损伤。
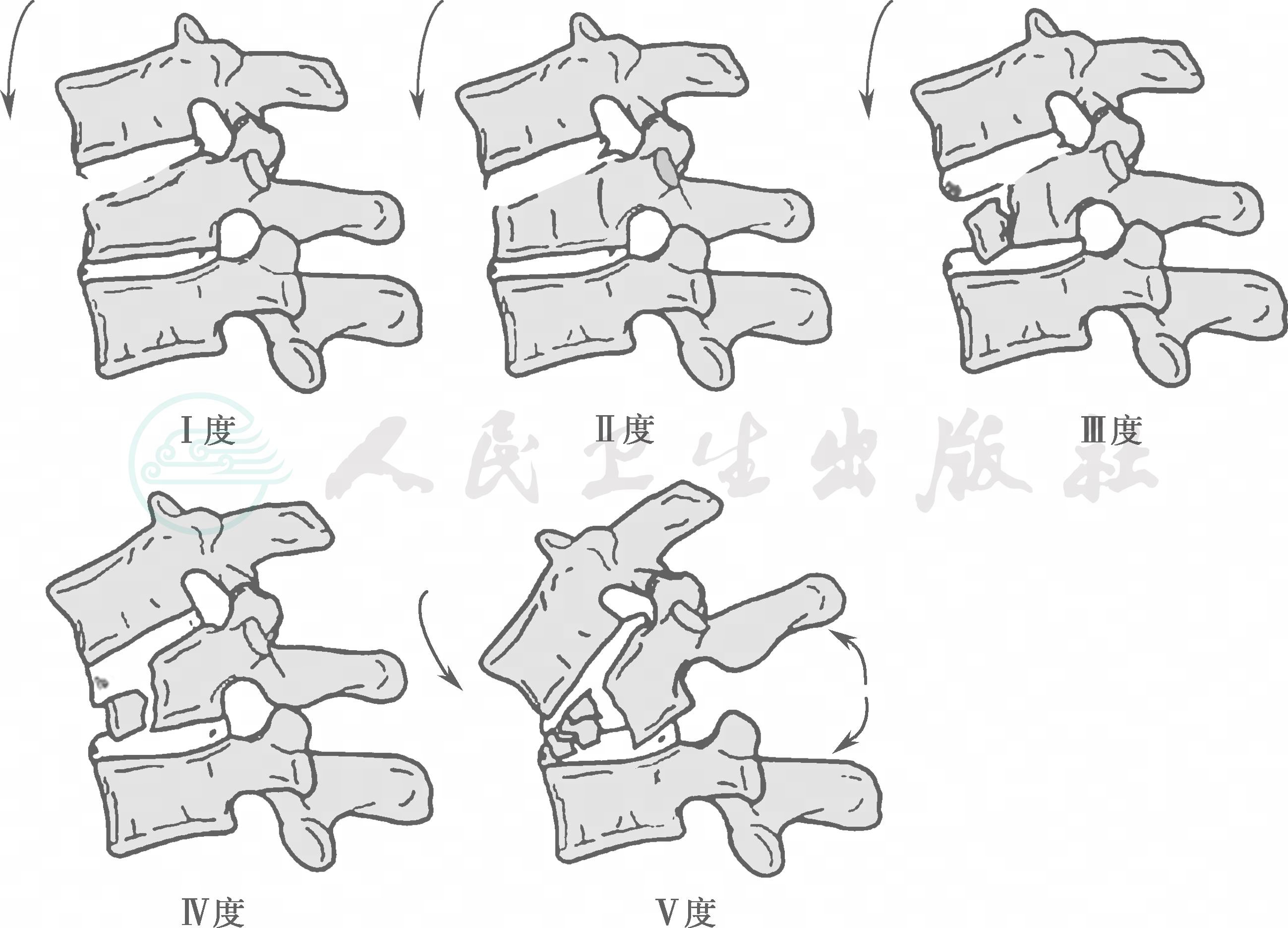
图1 下颈椎屈曲压缩损伤
(2)伸展压缩损伤(图2):主要表现为后方结构损伤,严重时上位椎体前脱位。
Ⅰ度:单侧椎弓骨折;
Ⅱ度:双侧椎板骨折,无其他结构损伤;
Ⅲ度:双侧椎弓骨折伴单侧或双侧椎板、关节突骨折,椎体无移位;
Ⅳ度:Ⅲ+椎体部分前脱位;
Ⅴ度:Ⅲ+椎体完全脱位。
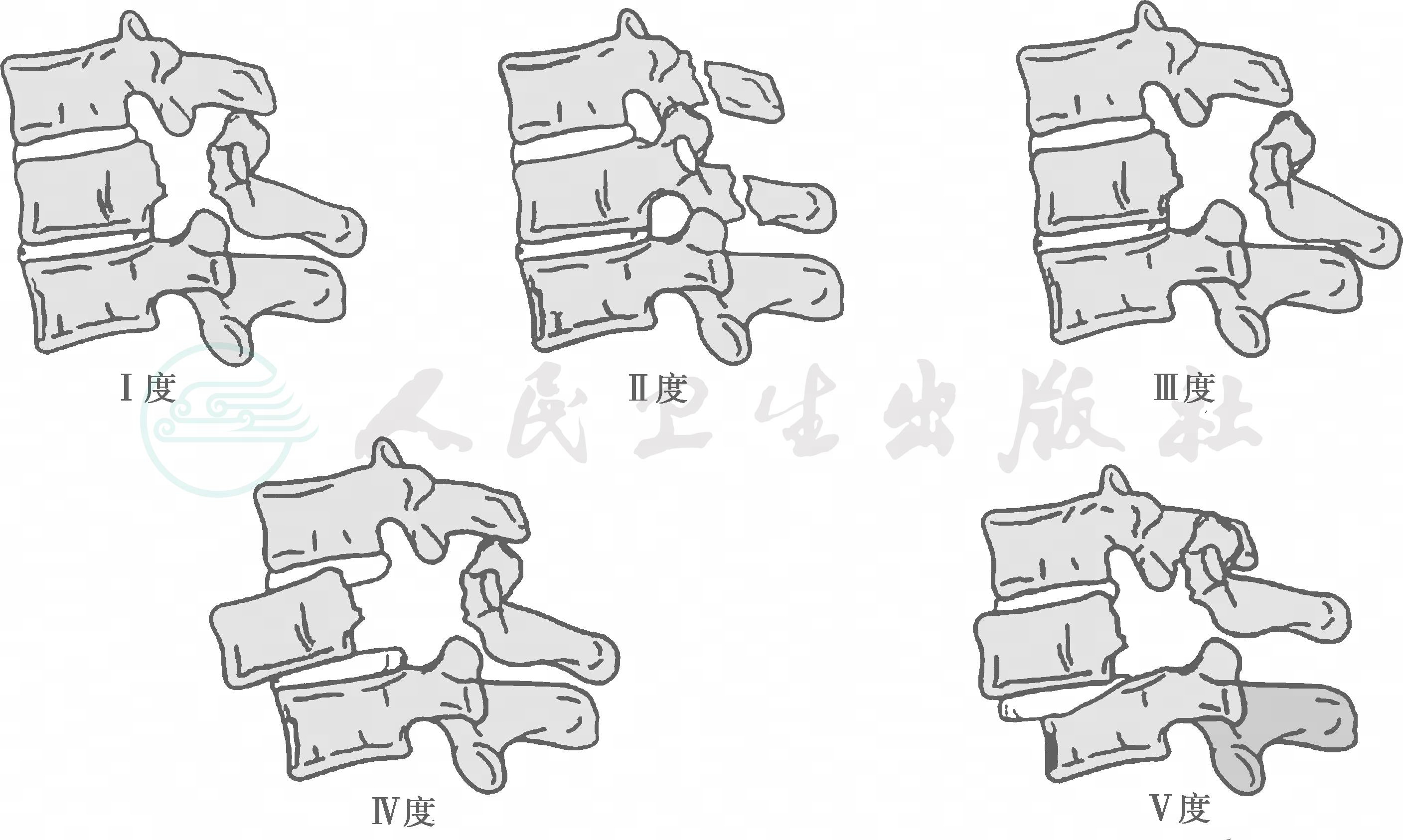
图2 下颈椎伸展压缩损伤
(3)垂直压缩损伤(图3):主要表现为椎体爆散骨折。
Ⅰ度:上或下终板骨折;
Ⅱ度:上、下终板均骨折伴纵裂,无移位;
Ⅲ度:爆散骨折,向椎管内移位。
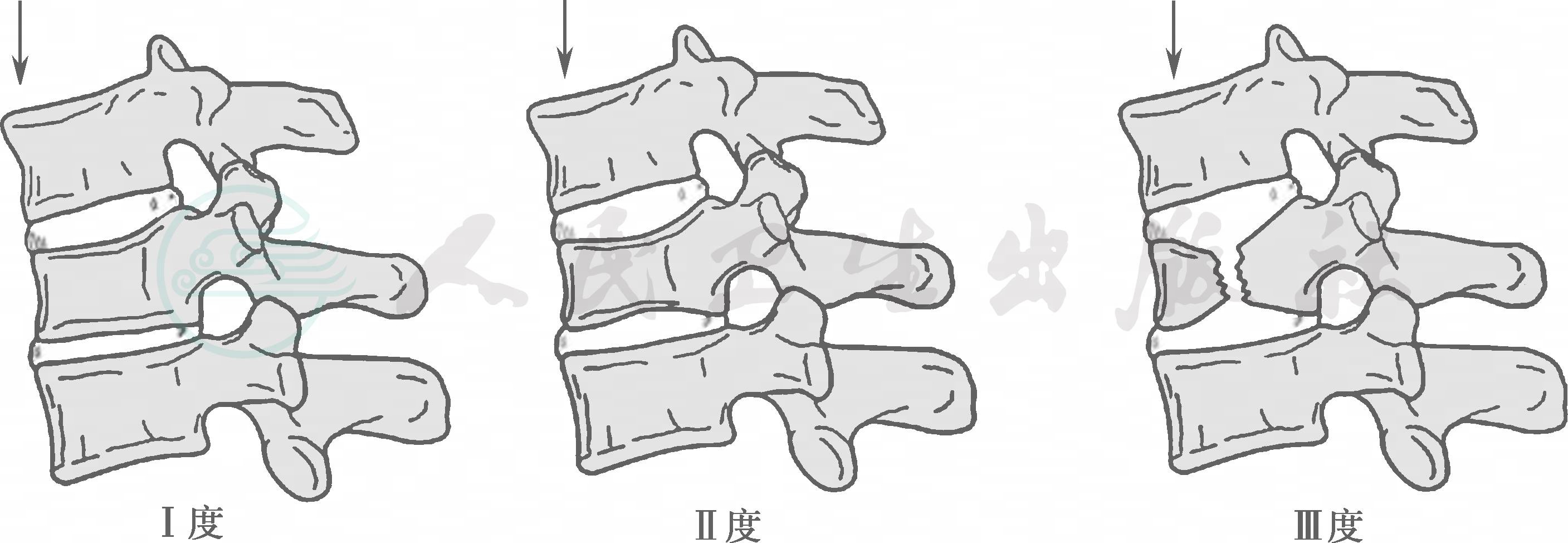
图3 下颈椎垂直压缩性损伤
(4)屈曲分离损伤(图4):主要表现为小关节脱位。
Ⅰ度:小关节半脱位,后方韧带结构损伤;
Ⅱ度:单侧小关节脱位,椎体脱位<50%;
Ⅲ度:双侧小关节脱位,关节对顶,椎体脱位≈50%;
Ⅳ度:双侧小关节脱位,椎体完全脱位。
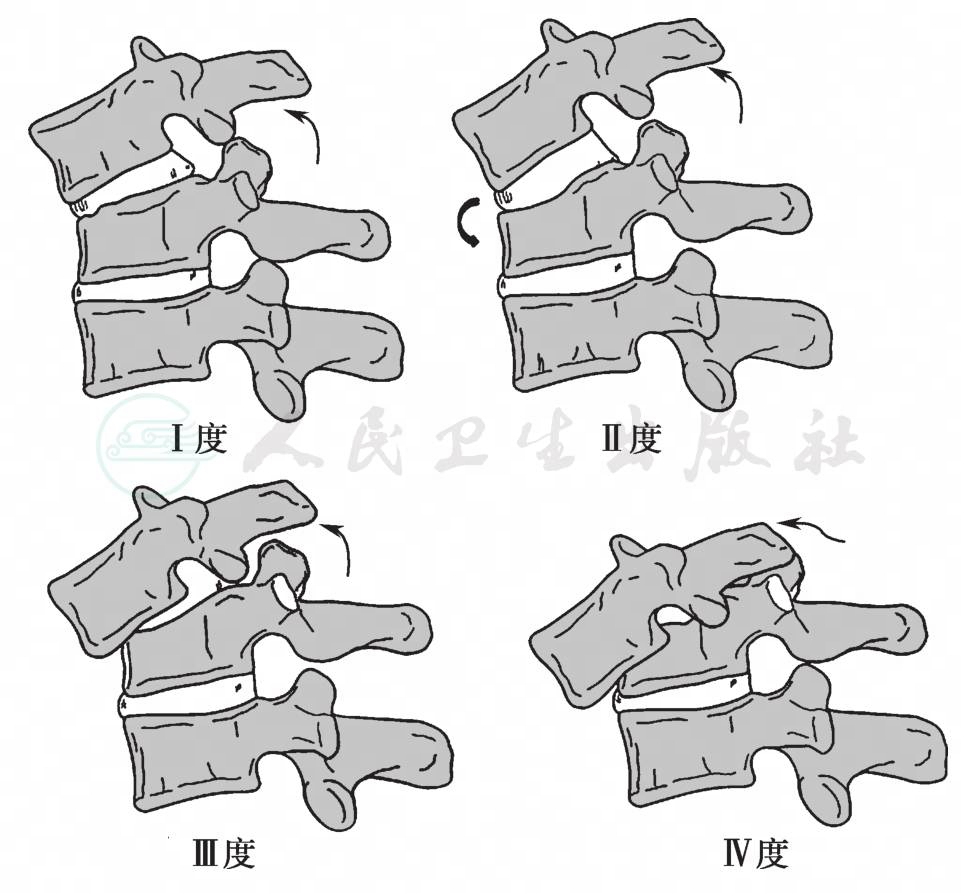
图4 下颈椎屈曲分离损伤
(5)伸展分离损伤(图5):主要表现为上位椎体后脱位。
Ⅰ度:前方韧带结构损伤或椎体横骨折,椎间隙增宽;
Ⅱ度:后方韧带结构损伤,椎体向后脱位。
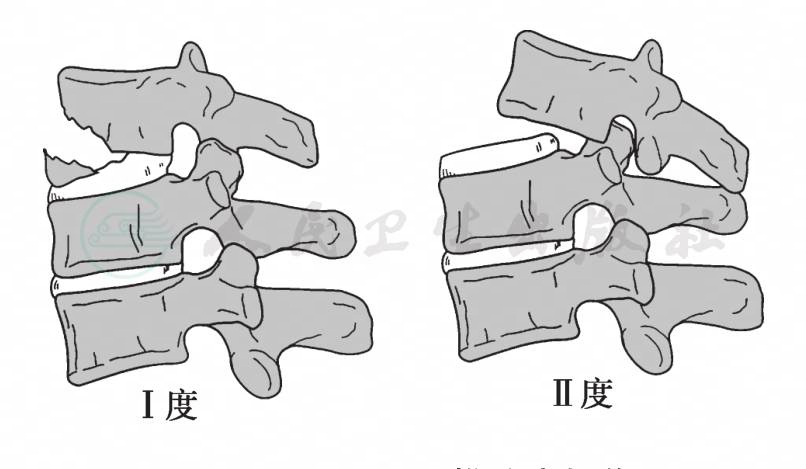
图5 下颈椎分离损伤
(6)侧方屈曲型损伤(图6):主要表现为椎体侧方结构损伤。
Ⅰ度:单侧椎体压缩骨折伴同侧椎弓骨折无移位;
Ⅱ度:单侧椎体压缩骨折伴同侧椎弓骨折有移位,或对侧韧带断裂及关节突分离。
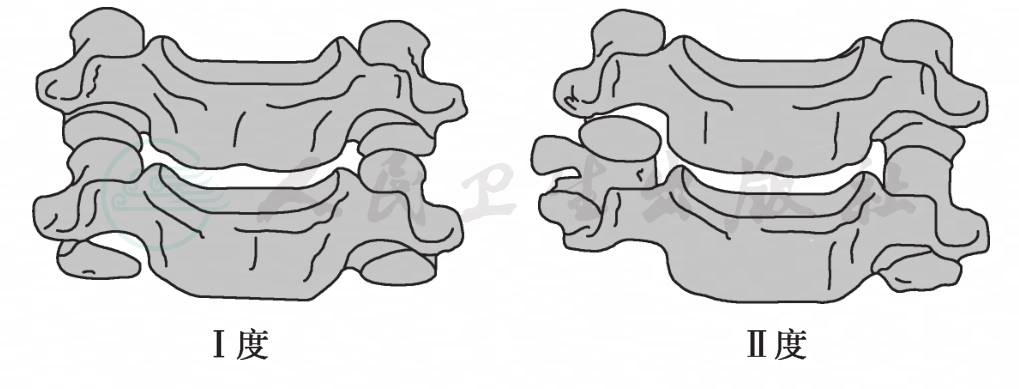
图6 下颈椎侧方屈曲损伤
(二)AO分类
主要用于胸腰椎骨折脱位的分类,也可用于下颈椎骨折脱位的分类,对于指导手术入路的选择有帮助。详见胸腰椎骨折。
1.体格检查
对于清醒患者可简要了解既往病史及这次外伤的发生经过,包括坠落高度、汽车撞击的方向、重物击打的方向及部位等,由此可推测加重外伤发生的机制。体格检查要包括脊柱及身体其他部位的系统检查,避免遗漏肢体及脏器损伤,检查脊柱时要逐一触摸棘突,检查有无压痛、骨擦音及台阶,观察淤斑、裂伤及穿通伤口的部位,颈前部的肿胀及饱满提示颈椎前方的血肿及颈椎外伤的发生。头部及颈椎的旋转畸形往往提示颈椎单侧小关节交锁,头面部的淤斑往往是外力直接作用的结果,提示外力的播散方向。在清醒患者要进行详细的神经学检查,包括所有皮节及肌节感觉、运动及相应反射,肛门周围感觉存在提示骶髓功能残留,是不全损伤的体征,提示治疗后会有所改善,脊髓损伤可按照美国脊柱损伤协会的分级标准进行分级。在不清醒的患者,神经学检查受到限制,但肛门张力可以评价,球海绵体反射也可检查,其恢复提示脊髓休克结束,通常在48小时内结束。
2.初期影像学检查
对于创伤患者应常规进行颈椎侧位、胸部及骨盆的X线检查,颈椎侧位片可发现85%的颈椎外伤,对于C7-T1部位的损伤仅有57%的病例在X线片上能显示。目前CT检查已经普及,因此CT检查在颈椎外伤早期的影像检查中已经变得不可缺少,一方面可以准确显示颅底及颈胸段的损伤,另一方面可以更精确显示细微的脱位、关节突交锁及骨折,特别是CT重建影像可显示椎体间的顺列及椎间隙的改变情况。
CT检查可显示椎体纵向骨折线,骨块突入椎管程度、椎体粉碎程度及椎板椎弓的骨折,重建影像可显示颈椎序列特别是小关节对合情况。
MRI检查可显示脊髓影像,椎间盘及后方韧带结构影像,还可以评价血管情况。











