心力衰竭(heart failure),简称心衰,为儿科常见急症,严重危害儿童健康。心衰是心室收缩和(或)舒张功能障碍导致心输出量不足,组织的血液灌注减少,不能满足机体需要,造成神经-内分泌系统过度激活,导致一系列病理生理改变,是各种心脏病的严重阶段。心衰是一个综合征,由四部分组成:心功能障碍,运动耐力减低,肺、体循环充血,以及后期出现心律失常。心功能障碍是构成心衰的必备条件,其他三部分是心功能不全代偿机制的临床表现。
根据病理生理变化特点可将心衰病因分为三大类。
1.心肌病变
(1)原发性心肌病变:
心肌炎、心肌病、心内膜弹力纤维增生症等。
(2)心肌代谢障碍:
新生儿重度窒息、休克、严重贫血、高原病、维生素B1缺乏等。
2.心室压力负荷过重
指心脏在收缩时承受的阻抗负荷增加。
(1)左室压力负荷过重见于:
主动脉瓣狭窄、主动脉缩窄、高血压等。
(2)右室压力负荷过重见于:
肺动脉瓣狭窄、肺动脉高压、新生儿持续性肺动脉高压等。
3.心室容量负荷过重
指心脏舒张期承受的容量负荷过大。
(1)左室容量负荷过重见于:动脉导管未闭、室间隔缺损、主动脉瓣或二尖瓣关闭不全等。
(2)右室容量负荷过重见于:房间隔缺损、完全性肺静脉异位引流、三尖瓣或肺动脉瓣关闭不全等。
(3)严重贫血、甲状腺功能亢进、肾脏疾病等则引起左、右室容量负荷过重。
新生儿和婴儿心衰的病因与年长儿不尽相同。新生儿期,心脏解剖结构异常是生后一周心衰的主要原因,常见的有早产儿动脉导管未闭、完全性大动脉转位、左心发育不良综合征、主动脉缩窄、重度主动脉瓣狭窄、重度肺动脉瓣狭窄、肺动脉闭锁、完全性肺静脉异位引流等。此外,新生儿呼吸窘迫综合征、新生儿持续性肺动脉高压、肺炎、肺不张等也是常见原因。
婴儿期,除先天性心脏病仍是常见原因外,心肌病变如心内膜弹力纤维增生症、心糖原累积症、病毒性心肌炎、心肌病等引起的心衰增多。
近年川崎病发病数增多,其冠状动脉病变为婴幼儿心衰病因之一。
4岁以后儿童引起心衰的原因主要为风湿热及心肌病。
克山病为我国地方性心肌病,可于儿童期发病,2岁以前很少见,为流行地区心衰的主要病因。
小儿高原性心脏病多见于海拔3000m及以上的高原地区,初步认为高原低氧性毛细血管前肺小动脉收缩所致血管阻力增高是本病的发病原因。在青海高原,小儿患病率为0.96%,较成人为高。移居人群第1~3代的患病率明显高于世居人群,尤以汉族对缺氧较敏感,到海拔2800m以上即有发病者。主要临床表现为肺动脉高压和右室负荷过重。西藏及青海省(1964年)291例临床报告,冬春季发病较高,以1岁以内婴儿多见。早期临床表现为夜间哭闹、气急和口周发绀。三尖瓣区出现持续存在的收缩期吹风样杂音并逐渐增强,肺动脉瓣区出现舒张期杂音者病情均较重,继之出现以右心为主的充血性心衰症状。X线检查可见肺动脉段膨隆,右心室增大及肺纹理增多。心电图呈右心室肥厚或双侧心室肥厚。呼吸道感染常为发病诱因。死亡主要原因为心衰。此外,急速进入高原地区,可发生急性高原性肺水肿。起病急骤,经吸氧、镇静、利尿及静脉输注氨茶碱等治疗,可完全恢复。
心衰诱因有:①感染,特别是呼吸道感染,左向右分流的先天性心脏病常因并发肺炎而诱发心衰;风湿热为引起风湿性心脏病心衰的主要诱因。②过度劳累及情绪激动。③贫血。④心律失常,以阵发性室上性心动过速为常见。⑤输液过快或钠摄入量过多。⑥电解质紊乱和酸碱平衡失调如酸中毒、低血钾等。⑦停用洋地黄过早或洋地黄过量。
心衰的类型
(1)按起病的缓急,分为急性心衰和慢性心衰。急性心衰是由于突然发生心脏结构和功能异常所引起,严重者发生急性肺水肿、心源性休克,多见于暴发性心肌炎、先天性心脏病手术后、川崎病冠状动脉病变引起心肌梗死等。慢性心衰是逐步发生的心脏结构和功能异常,心肌重构(myocardial remodeling)是其特征,一般均有代偿性心脏扩大或心肌肥厚。急性心衰可演变为慢性心衰。慢性心衰可因某些诱因如感染而突然加重,称为慢性心衰急性发作。
(2)按心脏受累部位,可分为左侧心衰、右侧心衰和全心衰。左侧心衰是因为左心室代偿功能不足,以肺循环淤血症状为主要表现。右侧心衰是因为右心室代偿功能不足,以体循环淤血症状为主要表现。全心衰是因为左、右心室代偿功能均不足。左心衰如持续存在,终将因逆行性肺动脉高压、右心室压力负荷增加而导致全心衰。
(3)根据心排血量属绝对降低或相对不足,分为低排血量型心衰和高排血量型心衰。低排血量型心衰的心脏指数(cardiac index,CI)<2.5L/(min· m2)。高排血量型心衰CI范围在3~5L/(min·m2)。后者心排血量虽比一般人高,但仍不能满足机体代谢的需要,属相对不足。
(4)按心衰时心肌收缩和舒张功能的改变,分为收缩性心衰和舒张性心衰。收缩性心衰是因为心室收缩力受损,射血功能减退,表现为心室扩大、射血分数降低等。舒张性心衰是因为心室松弛功能障碍,舒张期充盈减少,心室充盈压增高。有的患儿同时存在收缩性心衰和舒张性心衰。
心衰的程度
临床上一般依据病史、临床表现及劳动耐力的程度,将心脏病患儿心功能分为以下四级:
(1)Ⅰ级:
患儿体力活动不受限制。学龄期儿童能够参加体育课,并且能像正常儿童一样活动。
(2)Ⅱ级:
患儿体力活动轻度受限。休息时没有任何不适,但一般活动时出现症状如疲乏、心悸和呼吸困难。学龄期儿童能够参加体育课,但活动量比同龄正常儿童小。可能存在继发性生长障碍。
(3)Ⅲ级:
患儿体力活动明显受限。轻劳动时即有症状,例如步行15分钟即有疲乏、心悸和呼吸困难。学龄期儿童不能参加体育活动。存在继发性生长障碍。
(4)Ⅳ级:
在休息状态亦有症状,完全丧失劳动力。存在继发性生长障碍。
上述心功能分级对婴儿不适用。婴儿心功能评价可参考改良Ross心衰分级计分法(表26-19)。
心衰的病理生理变化十分复杂,不仅是血流动力学障碍,而且是一组神经体液因子参与调节、导致心室重塑的分子生物学改变过程。
1.调节心功能的主要因素
心脏泵功能是从静脉吸回血液后再射入动脉系统,维持心搏量以供应组织代谢需要。心输出量的调节取决于下列因素:
(1)容量负荷:
又称前负荷。指回心血量或心室舒张末期容量,通常用舒张末压表示。依照斯塔林(Starling)定律,在一定范围内心肌收缩力与心肌纤维长度成正比。当心室舒张末容量增加时,心肌纤维拉长,心肌收缩力增强,心输出量增加。但容量超过临界水平,则心输出量反而减低。心室舒张末容量与舒张期充盈时间及心室顺应性有关。在一定充盈压下,充盈时间长则心室舒张末期容量增加,心搏量增多。当心室顺应性下降时,改变舒张期压力与容量的关系,在任何容量下压力均升高,随之左房压升高,发生肺静脉淤血、肺水肿。另外,心室僵硬度增加、舒张障碍,影响心室充盈,使心输出量减少。
(2)压力负荷:
又称后负荷。即心室开始收缩射血时面临的阻抗。总外周阻力是左室后负荷的重要决定因素,可用血压表示。在心肌收缩力和前负荷恒定时,后负荷下降,心输出量增加;反之则减少。
(3)心肌收缩力:
指心肌本身的收缩力,与心肌分子结构及兴奋-收缩偶联过程有关。受交感神经系统调节。β受体兴奋时,心肌收缩力增强,心输出量增加。
(4)心率:
与心脏传导系统的电生理特性及心脏自主神经调节有关。心输出量等于心率乘以心搏量。心率变化可影响心搏量及心输出量。在一定范围内增快心率可提高心输出量。当心动过速,心率>150次/分,心室舒张充盈期短,充盈量不足,心搏量减少,心输出量反而下降。心动过缓,心率<40次/分,舒张期充盈已达极限,不能提高心搏量,因而心输出量随之下降。
(5)心室收缩运动的协调性:
心室收缩时,室壁运动协调可维持最大的心搏量。心肌缺血、发生炎症,可致室壁矛盾运动;心律失常可使房室运动不协调,均可导致心搏量下降。
上述各因素中,前四项最为重要,如果调节障碍,即导致心功能障碍,心输出量降低。
2.心衰的神经内分泌系统的调节机制
心肌损伤是发生心衰的根本原因。缺血、炎症及血液动力负荷过重等均可引起心肌结构和功能的变化,导致心室泵功能低下,心输出量降低,从而激活心脏、血管及肾脏等一系列内稳定调节机制。心衰早期这些调节机制相互作用可有利于提高心搏量,使心输出量在静息状态时能维持机体需要。随后转为不利因素,加快心衰发展,出现心功能代偿失调的临床征象。
(1)交感神经系统:
心输出量下降反射性兴奋交感神经,大量去甲肾上腺素(NE)和肾上腺素由交感神经末梢和肾上腺髓质释放到血循环中,血中儿茶酚胺水平升高,使未受损的心肌收缩力增强,心率加快,外周血管收缩,在心衰早期可部分代偿血流动力学异常。但长期儿茶酚胺持续过度增高,可带来明显副作用:①心肌代谢增加,氧耗加大;②心肌β受体密度下调,心肌收缩力下降;③外周血管收缩,致心脏后负荷过重、室壁应力增加和组织灌注不足;④直接心肌毒性作用,引起心肌变性、坏死;⑤激活肾素-血管紧张素-醛固酮系统,进一步加重外周血管收缩及水钠潴留。
(2)内分泌系统:
心肌损伤早期迅速激活循环内分泌系统,包括交感神经和肾素血管紧张素醛固酮系统等,心功能取得代偿,临床可无心衰征象,但上述内稳定调节机制继续进行,并激活心脏、血管和其他组织的自分泌和旁分泌。前者为局部分泌作用于自身细胞,后者为局部分泌,作用于邻近细胞。在心衰不断进展恶化过程中,自分泌和旁分泌起着重要作用。
1) 肾素-血管紧张素-醛固酮系统(RAAS):
RAAS的激活是一个主要的神经体液调节过程。心衰时,肾血流灌注降低及交感神经兴奋,刺激肾小球旁器释放肾素,是激活RAAS的主要机制,但心衰患儿的低钠饮食和应用利尿剂也是RAAS激活的重要因素。血液中肾素使肝脏分泌的血管紧张素原催化为血管紧张素Ⅰ,后者经肺部被血管紧张素转换酶(ACE)水解为血管紧张素Ⅱ(AngⅡ)。AngⅡ有较NE更强烈的收缩血管作用,并可刺激肾上腺皮质球状带增加醛固酮(Ald)分泌,引起水钠潴留和排钾、镁。另外,ACE和激肽酶Ⅱ是同一种酶,可催化缓激肽降解、失活,血浆缓激肽水平降低,使前列腺素E合成减少。后者有舒张血管作用,因而加重了血管收缩。现已证实AngⅡ除强烈收缩外周血管外,尚可致心肌坏死和促进动脉粥样硬化;过多Ald促进钾、镁排出,致心律失常阈值下降,并有造成心肌胶原纤维沉积的作用。持续RAAS过度激活,使心衰恶化。
除循环内分泌系统外,心脏、血管及脑组织等存在自身的RAAS。当心脏超负荷时,室壁应力增加,激活心肌细胞内的AngⅡ与细胞膜AngⅡ受体结合,通过一系列分子生物学和生物化学过程,致心肌细胞基因表达异常,心肌重塑,促进心衰恶化。
2)心房利钠肽(ANP):
是心房肌合成的内分泌素,具有利钠、排尿、扩张血管和抑制RAAS作用。心衰时,外周血ANP水平较正常对照组高出2~10倍。促使ANP释放的因素包括:①心衰引起左、右房压力升高;②心衰时细胞外液容量扩大,导致心房扩张。临床观察证明,外周血ANP水平与心衰严重程度呈正相关,病情好转,ANP水平迅速下降。心衰时,利钠肽活化可能是一种保护性神经内分泌机制,对过度的RAAS激活有对抗作用,并延缓病情进展,具有利钠排尿的作用。虽然心衰恶化伴有ANP分泌增多,但其作用减弱,认为可能系受体密度下降、分解亢进或肾血流减少之故。
3)生长激素(GH):
GH是胚胎及小儿时期心脏发育和成人维持心脏形态和功能不可少的因素。GH由神经垂体分泌,其大部分作用是通过胰岛素样生长因子-1(IGF-1)介导的。后者可在心脏内合成,在心肌内起旁分泌和自分泌作用。此外,其他组织产生的IGF-1也可作用于心肌组织。心肌内的GH受体表达高于其他组织。GH对心功能的直接作用有:①促进心肌组织生长,并调控心脏结构;②增加心肌收缩力;③改善能量转换为机械力的效应;④抑制心肌细胞凋亡。GH和IGF-1在心衰中的治疗作用尚在研究中。
4)内皮素(ET):
血管内皮分泌血管活性物质,调节血管的收缩和舒张反应。内皮源的收缩血管活性物质有ET等,舒张因子有一氧化氮(NO)和前列环素(PGI2)。心衰时,心肌供氧不足,血管内皮损伤,其分泌血管活性物质及调节血管功能发生异常,主要表现为收缩血管物质分泌增多,而舒张血管物质分泌减少。临床研究表明心衰患儿血液中内皮细胞增加及ET释放增多,其增加程度与心衰严重程度相平行。ET有强烈血管收缩作用,收缩阻力血管及冠状动脉,加重后负荷及心肌缺血,并有引起肺动脉高压和促进血管平滑肌、心肌细胞生长和增殖的作用。
5)血管加压素(AVP):
心输出量下降,通过心血管压力感受器刺激神经垂体释放AVP。另外,循环中AngⅡ水平升高,也可促进AVP分泌。AVP有收缩血管及抗利尿作用。
6)细胞因子:
心衰患儿免疫功能失调。研究证明许多细胞因子如肿瘤坏死因子-α(TNF-α)、白细胞介素-2、白细胞介素-6等参与心衰的发展。临床观察表明心衰患儿血液中TNF-α升高,并与心衰严重程度相关。TNF-α有抑制心肌收缩力和促进心肌细胞凋亡的作用。
3.心室重塑的调节机制
心室重塑是心衰进展中十分重要的机制,包括心室质量、心室容量、心室形态结构的变化。其特征为心室收缩力日益减弱的同时心室逐渐扩大。心室重塑的机制不甚清楚,但与心肌细胞的分子生物学和生物化学的改变以及内分泌、旁分泌及自分泌的调节作用密切相关。研究表明,当心脏超负荷时,心室应力增加,牵拉心肌细胞膜,激活细胞内的AngⅡ,后者作为自分泌形式与细胞膜AngⅡ受体结合,进而通过细胞内三磷酸肌醇和二酰甘油途径激活蛋白激酶C,促发转录和合成新的收缩蛋白;并作用于核内,启动原癌基因的转录和表达,使存活的心肌细胞肥厚,但此类肥厚心肌细胞的收缩蛋白基因表达异常,类似胚胎表型,这种胚胎型异构蛋白易于疲乏,使心肌细胞寿命缩短,加速心肌细胞衰竭。心肌细胞外基质改变,胶原蛋白沉着和纤维化在心室重塑中起重要作用,导致心室进一步扩大。胶原损伤可发生在心肌坏死之前。研究表明AngⅡ和Ald激活在促进胶原沉积和纤维化中起重要作用。心室重塑是一个不良的适应过程,肥厚的心肌细胞和胶原纤维并不是正常的细胞,最终导致心衰恶化。
研究表明衰竭的心肌细胞出现程控的细胞死亡,称为凋亡,在扩张型心肌病尤为明显,为心衰进展的重要因素。凋亡与坏死不同,细胞凋亡不伴有炎症反应。凋亡是基因程控的耗能过程,由一系列密切相关的分子生物学与生物化学过程所组成。在衰竭的心脏,促进心肌细胞凋亡的因素包括一氧化氮、氧自由基、细胞因子、缺氧及机械应力作用等。心肌细胞凋亡参与心衰的心室重塑。
综上所述,心室重塑是心衰发生发展的重要环节,由一系列分子和细胞机制导致心肌结构、功能和表型的变化。这些变化包括心肌细胞肥大、凋亡、胚胎基因和蛋白质的再表达,心肌细胞外基质量和组成的变化。临床表现为心肌质量、心室容量的增加和心室形状的改变。神经内分泌系统的长期、慢性激活促进心肌重塑,加重心肌损伤和功能恶化,又进一步激活神经内分泌系统,形成恶性循环。因此,治疗心衰的关键环节之一是阻断神经内分泌系统,阻断心室重塑。
新生儿及婴儿期心血管系统发育尚未完善,心肌结构未成熟,心室顺应性差,肌节数量少,心肌收缩力弱。安静时心输出量较高,心率较快,提高心率增加心输出量的代偿功能受限。故新生儿和婴儿较年长儿易发生心衰。
辅助检查有助于进一步查明病因及并发症,指导治疗。
(1)X线胸片:
可评价心脏大小、肺部情况。心胸比例>0.5提示心脏增大;但新生儿和小婴儿的心胸比例正常可>0.55,婴儿正常的胸腺心脏影,可被误诊为心脏扩大,应予注意。急性心衰或舒张性心衰可无心脏增大。明显肺淤血、肺水肿提示严重左心衰。
(2)心电图:
对心律失常及心肌缺血引起的心衰有诊断价值,对应用洋地黄治疗有指导意义。
(3)超声心动图:
对于病因诊断及治疗前后心功能评估十分重要。二维超声心动图测定心功能的常用指标为左室射血分数(ejection fraction,EF):为心脏每次收缩时射出血量与心室舒张末期容量之比。其计算公式为:射血分数=(心室舒张末期容量-心室收缩末期容量)/心室舒张末期容量=心搏量/心室舒张末期容量。它反映心室泵血功能。心室收缩力愈强,则心搏量愈大,心室舒张末期残余血量愈小,即射血分数增高。如低于0.45,提示心功能不全。临床上也可测量左室舒张末期内径和收缩末期室壁应力,分别反映左心室容量负荷和压力负荷状况。
应用多普勒超声心动图检测经二尖瓣和三尖瓣血流频谱,可清晰显示心室舒张充盈。E峰为快速充盈血流速度,A峰为心房收缩期血流速度。正常E/A>1。舒张功能障碍,A峰代偿性升高,E/A<1。如EF、SF正常,E/A<1,则为舒张功能障碍。近年来也采用组织多普勒技术测量房室瓣环运动速度,分别称为e峰和a峰(与舒张期充盈的E峰和A峰相对应),计算e/a比值,如果该比值<1,提示心室舒张功能减退。
表26-19 改良Ross心衰分级计分方法
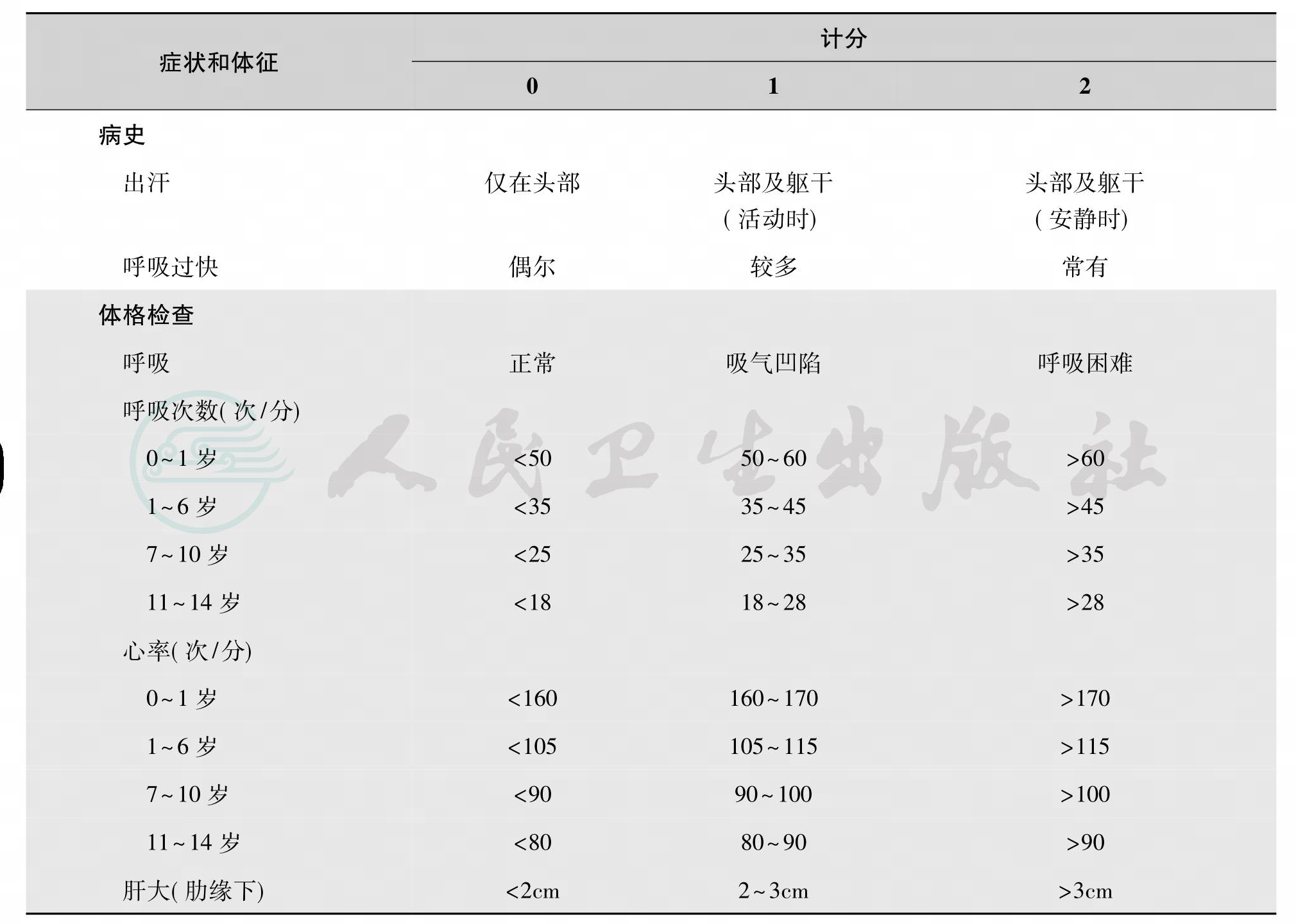
注:0~2分为无心衰;3~6分为轻度心衰;7~9分为中度心衰;10~12分为重度心衰
(4)中心静脉压:
即将导管插至腔静脉接近右房处测量压力。中心静脉压直接与右房压相关联;如右室生理及解剖均正常,则可反映右室舒张末期压力。通常以中心静脉压作为右室前负荷的指标,提示回心血量及右心功能,正常值为6~12cmH2 O。如超过12cmH2 O,表明血容量增多,右心衰竭或输液量过多、输液速度过快。低于6cmH2O提示血容量不足。因此,中心静脉压可作为指导输液治疗的参考。右室舒张末期容量能更好地反映前负荷,除与舒张末期压力有一定关系外,心室顺应性也是决定因素之一。心室顺应性下降时,舒张末期容量减少,而压力上升。
(5)肺毛细血管楔压:
采用漂浮导管测定。插管经右室进入肺动脉,至其末端,将导管前端气囊充气,即可测定肺毛细血管楔压。它可间接反映肺静脉压、左房压及左室舒张末期压力,用于评价左室前负荷及左心功能。正常值为8~12mmHg。如上升到20mmHg以上,提示肺淤血、肺水肿或左心衰竭。检测肺毛细血管楔压,对指导扩容、防止肺水肿、使用扩血管及利尿药有参考意义。左室舒张末期压力与容量相关,但受心室顺应性的影响。
(6)心输出量:
应用热稀释法测定心输出量(cadiac output,CO),按体表面积计算出心脏指数。正常小儿心脏指数(cadiac index,CI)为3.5~5.5L/ (min·m2)。
(7)血浆脑利钠肽(BNP):
BNP及其前体氨基末端脑利钠肽(NT-proBNP)主要由心室肌细胞分泌,心室扩大、心室壁应力增高均可导致分泌增加,可反映心衰的程度。但新生儿期、肥厚性心肌病、川崎病和肾功能不全时BNP也可以增高,应加以注意。











