中文别名 :乳糜腹
腹水是一些疾病如肝硬化门脉高压症、巴德-吉亚利综合征、恶性肿瘤等较为常见的并发症,但从患者腹腔中穿刺抽出乳白色液体,则常常出人意料,因其含有大量的乳糜微粒而被称为乳糜性腹水。
乳糜性腹水是一种少见病。乳糜液从正常或异常的淋巴管道漏出或渗出,存留在腹膜腔形成乳糜性腹水。由于淋巴管系结构纤细,乳糜性腹水形成的机制复杂,使得乳糜性腹水的诊断困难,治疗十分棘手。
乳糜性腹水偶尔也从急腹症剖腹探查手术或疝修补手术中获得,并容易误认为是感染造成的化脓性改变。少数血性乳糜性腹水因其中的血液成分遮盖了乳糜原有的颜色,这样的腹水放置后,上部为乳糜液,下部为沉积的血细胞成分,应按(血性)乳糜性腹水来进行诊断与治疗。乳糜液在体腔内,因为存留时间的关系,也可表现为黄色、灰黄甚至灰绿色的混浊液体,因此,如获得的液体混浊,应结合患者的临床表现,必要时可做乳糜定性、定量试验以确定是否为乳糜液。
乳糜性腹水因其极低的发生率和不确定的病因,成为一种临床罕见的疑难病症。富含营养物质的乳糜液,一旦大量丢失,可引起重度低蛋白血症、贫血、免疫功能下降。乳糜性腹水伴发乳糜性胸水的比例,高于普通腹水引起的胸水。无论乳糜性腹水是否合并乳糜性胸水,均可压迫心肺而影响其功能。1967年Vasko及Tapper收集了1691—1967年277年来文献中大宗病例,综合报道了乳糜性腹水140例,反映了很高的死亡率。
(一)原发性乳糜性腹水
原发性乳糜性腹水可在婴幼儿发病,其病因并不清楚,无法确定遗传因素在原发性乳糜性腹水发病中所起的作用和影响程度。但一些文献和我们观察所得的资料,提示了个别乳糜性腹水患者,其病因与遗传因素存在一定关系。
Samuel Flores报道一对近亲结婚夫妇(血缘关系第三代子女结婚)所生的孩子,均有乳糜性腹水:父亲30岁、母亲27岁时正常产一女婴,体重3kg,出生15d后,发现双足水肿,腹部增大,诊断乳糜性腹水。1年后,又正常产一男婴,出生13d后又因下肢水肿,轻微腹胀住院,经观察明确腹水形成,也确诊为乳糜性腹水。提示病因可能是常染色体隐性遗传。
G. Jatzko等报道了家族性内脏肌病伴有乳糜性腹水的病例组,患者为老年同胞姐弟:姐姐年轻时即有腹水,通过腹水检查、腹腔镜检查取小肠全层做病理活检予以确诊;弟弟除乳糜性腹水外,同时伴有乳糜性胸水;弟弟的女儿也有无症状的腹水。内脏肌病发生在空腔脏器,是特发性慢性假性小肠梗阻的病因之一,这一疾病常常是家族性的。
我组乳糜性腹水病例中,有一对来自吉林的母子同患乳糜性腹水,影像学均表现为原发性腹膜后淋巴管发育不全。儿子同时有乳糜性胸水和下肢淋巴水肿(图1)。
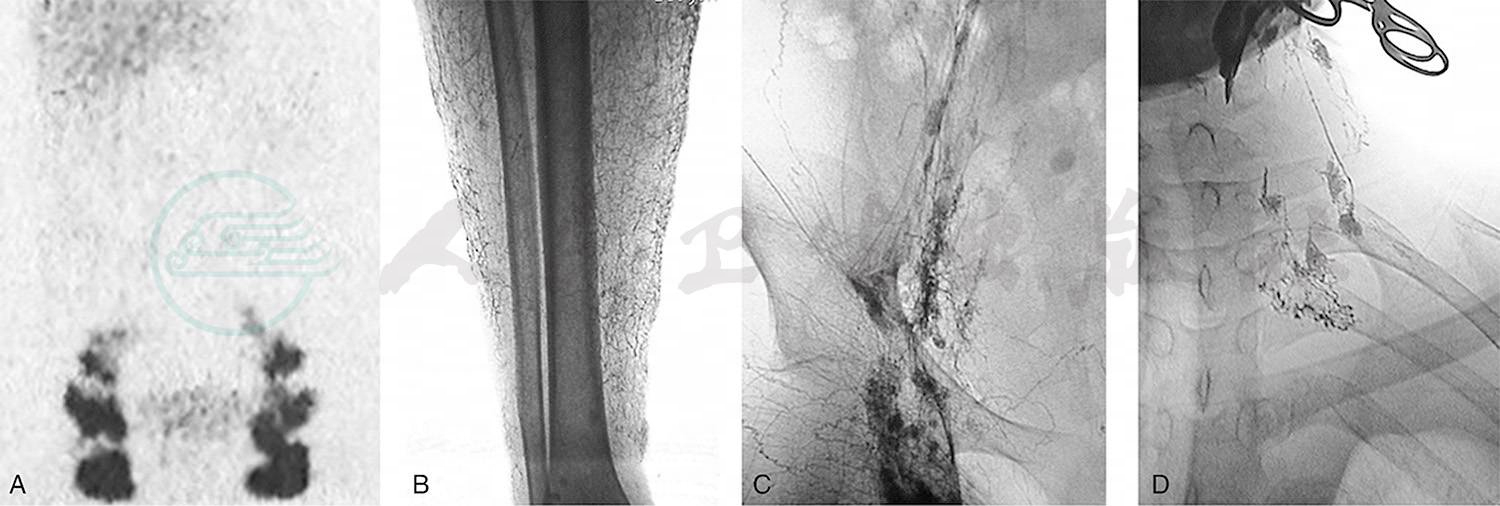
图1母子同患乳糜胸腹水
母亲45岁,A.核素淋巴显像:腹股沟淋巴结核素浓聚,腰淋巴干未显影。儿子18岁,伴有右下肢淋巴水肿,经右足背直接淋巴管造影显示:B.右下肢淋巴水肿,小腿淋巴管网状扩张;C.腹膜后淋巴管发育不全,右腹股沟有淋巴管侧支代偿形成;D.经右耳后淋巴管直接淋巴管造影显示:颈干形成不全,未汇入颈静脉角区域,并向颈前反流。母亲保守治疗腹水消失,儿子行腹腔静脉转流术良好控制
引自:血管淋巴管外科学(第3版).第1版.ISBN:978-7-117-32571-4.主编:
原发性乳糜性腹水主要表现为原发性淋巴管结构缺陷,影像学检查可进一步明确结构缺陷的部位、类型、范围等。
(二)继发性乳糜性腹水
继发性乳糜性腹水按病因可分成三大类:①手术后或创伤性乳糜性腹水;②良性病变引起乳糜性腹水:如肝硬化性乳糜性腹水、结核性乳糜性腹水、丝虫病性乳糜性腹水等;③恶性肿瘤引起的乳糜性腹水。尤以肝硬化、恶性肿瘤为常见,病因往往比较明确,发病大多较急,病情进展快,但发病部位相对局限。
在一些继发性乳糜性腹水患者的病史和影像学上,有明显的淋巴管发育缺陷的影像学表现,如患者原有下肢原发性淋巴水肿或影像学显示其他部位的淋巴管扩张、反流、胸导管出口狭窄等原发性结构缺陷,给目前的分类带来困难。
乳糜性腹水的发生率至今尚不清楚。国外文献报道乳糜性腹水发生率在1/(1.15~18.7)万住院人数之间,发病率有升高趋势。发病率的升高与腹部外科的发展、对肿瘤的认识及治疗水平的提高、肿瘤患者生存期的延长、对淋巴管疾病认识的提高等有关。其中恶性肿瘤引起乳糜性腹水的发生率升高较为明显。
国外文献报道儿童乳糜性腹水男女比例约为2∶1,先天性为多,主要病因有淋巴管瘘、淋巴管瘤、肠系膜囊肿、淋巴结肿大等,以及肝病、结核、肠及肠系膜病变(肠旋转不良、腹膜后纤维化、肠套叠等)引起的肠梗阻性病变、创伤等,此外阑尾炎、绞窄性疝等也有引起乳糜性腹水的报道,但从现在对于乳糜回流障碍的认知水平看,乳糜反流是原发的,阑尾炎、绞窄性疝等可能是发病的诱因。成人继发性乳糜性腹水则以恶性肿瘤为主,占50%~87%。乳糜性腹水死亡率约30%。
我淋巴外科报告了1998—2004年来自全国各地的40例乳糜性腹水患者的诊断治疗情况,近十五年又收治了数百例患者。在该组资料中,有一些特点:男女比例约为1∶2,与国外文献差别较大。男性患者,发病年龄呈两极分布:年少患者,就诊均小于20岁,乳糜性腹水为原发性,主要在10岁前发病,且先天性乳糜性腹水为多;成年男性主要为继发性乳糜性腹水。女性患者,40岁以前发病以原发性乳糜性腹水为主,发病年龄分布(以10岁为一个年龄组)较平均。
不管是原发性乳糜性腹水,还是继发性乳糜性腹水,基本的表现均为乳糜回流障碍。
在原发性乳糜回流障碍疾病中,淋巴管系结构缺陷是普遍存在的问题。具体涉及的病变部位,主要集中在肠淋巴干、腹膜后淋巴管、胸导管,表现为淋巴管扩张、淋巴管瓣膜功能丧失或淋巴管发育不全、乳糜囊肿、乳糜淤滞或梗阻、乳糜反流,这种结构缺陷,最终要在最薄弱的部位表现出来。乳糜一旦突破缺陷的结构,进入腹腔或腹膜后间隙,乳糜性腹水迅速形成。由于淋巴管系结构缺陷的多样性,给乳糜性腹水的进一步诊断,带来了困难。
继发性乳糜性腹水主要由于淋巴管外的创伤或压迫,如手术和创伤直接或间接损伤造成淋巴管破裂,也可因肿瘤外压淋巴管或侵犯淋巴结使淋巴管破裂,最终导致乳糜性腹水。
(一)乳糜性腹水的发生
原发性乳糜性腹水,均由乳糜回流途径淋巴管的病变如淋巴管扩张、瓣膜功能缺陷、淋巴结病变,造成乳糜回流淤滞、阻塞和/或乳糜反流,淋巴管内压力增高,可形成各部位的乳糜囊肿,最终导致薄弱部位的淋巴管破裂。
1.乳糜瘘可发生在肠淋巴干所属区域的肠内、肠壁、肠系膜等各正常乳糜回流部位的淋巴管,乳糜漏出积聚在腹腔引起乳糜性腹水,继而部分患者发展成乳糜性胸水。
2.乳糜瘘发生在乳糜池(图2)。
3.乳糜瘘也可发生在有淋巴管结构缺陷、乳糜反流所至的腹膜后各部淋巴管及其所属的脏器,乳糜漏出积聚在腹膜后(图3),最终造成乳糜性腹水、乳糜性胸腹水甚至单纯乳糜性胸水。
4.所属脏器的淋巴管的破裂,可造成乳糜性腹水,并可同时伴有肠淋巴管乳糜漏、乳糜尿、子宫阴道瘘甚至下肢乳糜反流。
因此,乳糜性腹水可常伴有乳糜性胸水,也可伴有其他部位的乳糜性病变(图4)。
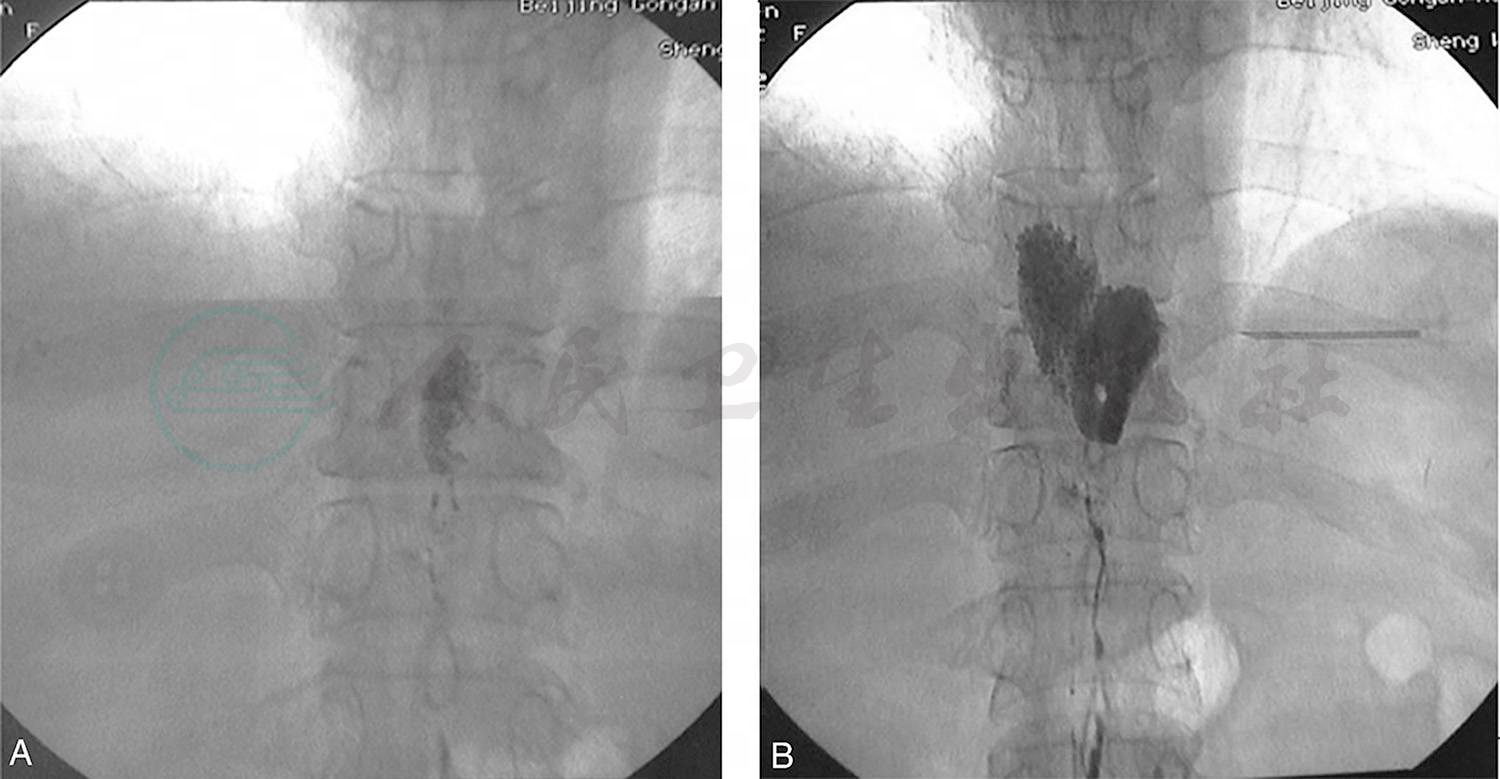
图2直接淋巴管造影显示不同时间所拍摄的乳糜池瘘的影像
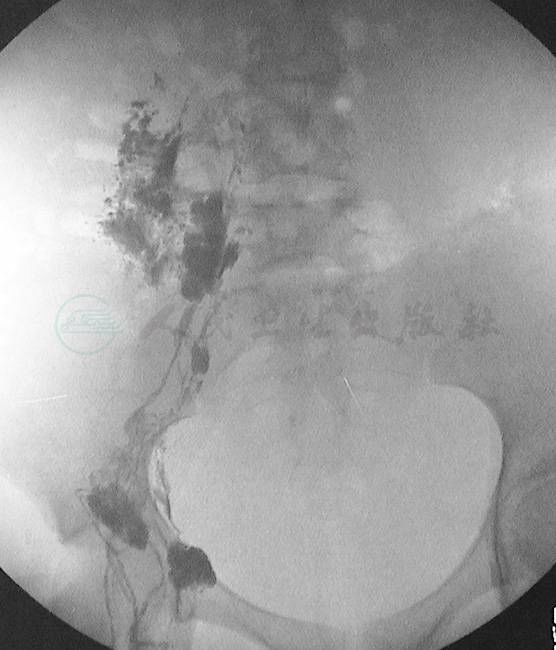
图3直接淋巴管造影显示髂淋巴管瘘
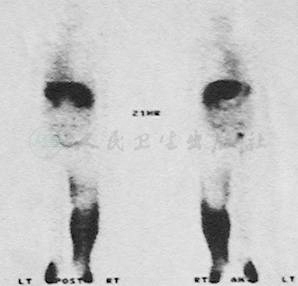
图4女性,58岁,全身核素淋巴显像显示右下肢淋巴水肿,乳糜腹水,左侧乳糜胸
(二)原发性乳糜性腹水病理生理基础
1.肠淋巴干及其所属区域淋巴管病变
肠淋巴干及其所属区域淋巴管病变导致乳糜淤滞、淋巴管扩张、肠系膜及肠壁淋巴管的乳糜囊肿。囊肿壁的厚薄有很大区别,薄壁的囊肿成串成片如肥皂泡样,非常容易破裂。乳糜淤滞同时可引起肠黏膜下淋巴管扩张(图5),发生十二指肠、空肠、回肠等部位的乳糜淋巴管肠内漏导致乳糜性腹泻,蛋白、钙、钾、镁丢失。肠壁淋巴管病变可以是节段性的,也可以是弥漫性的。
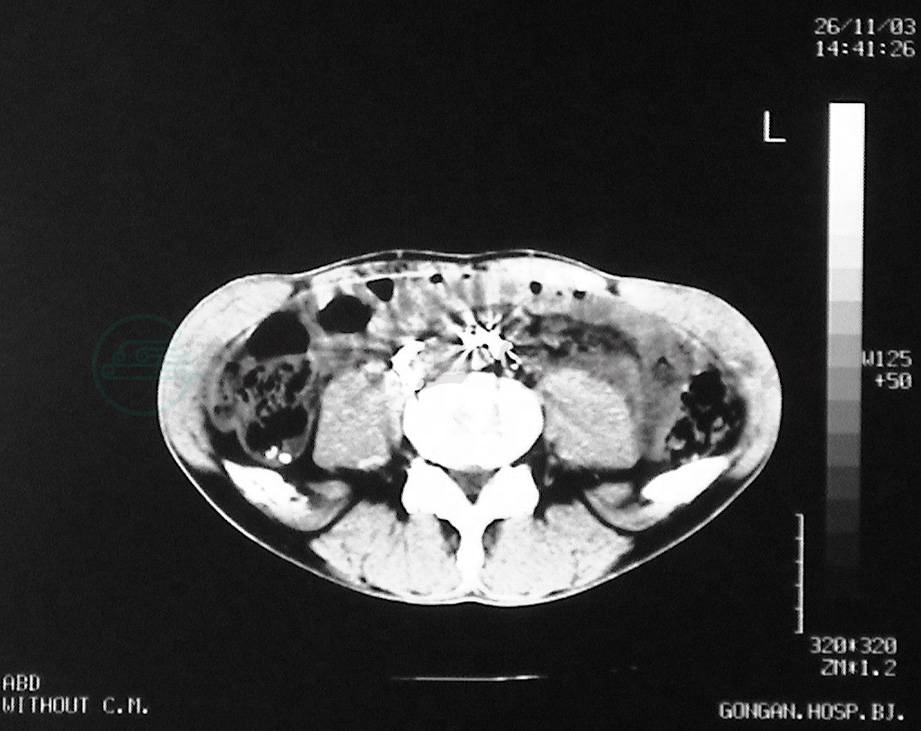
图5LCT显示腹膜后淋巴管扩张,肠淋巴干反流,碘油进入肠壁(回盲部)
2.胸导管的病变
胸导管为下肢淋巴液、肠淋巴干回流的必由之路,因此胸导管的病变在乳糜性腹水中占重要地位,它可引发或加重多部位的乳糜回流障碍如乳糜性腹水、乳糜性胸水、乳糜心包等。胸导管存在原发性的结构缺陷如胸导管出口梗阻并向颈淋巴干、锁骨下淋巴干反流(图6)、 胸导管发育不全和狭窄(特别是胸导管颈段及出口处狭窄)(图7)、先天性扩张、瓣膜缺如或功能不全等病变,引起远端管内压力增高,导致淋巴管肌层增生,收缩运动增强,继发管腔扩张。由于胸导管扩张及内膜病变,瓣膜发生功能不全,淋巴管单向流动功能丧失,使乳糜发生支气管纵隔淋巴干反流(图8)以及肠淋巴干逆流或腰淋巴干、腹膜后淋巴管的反流。
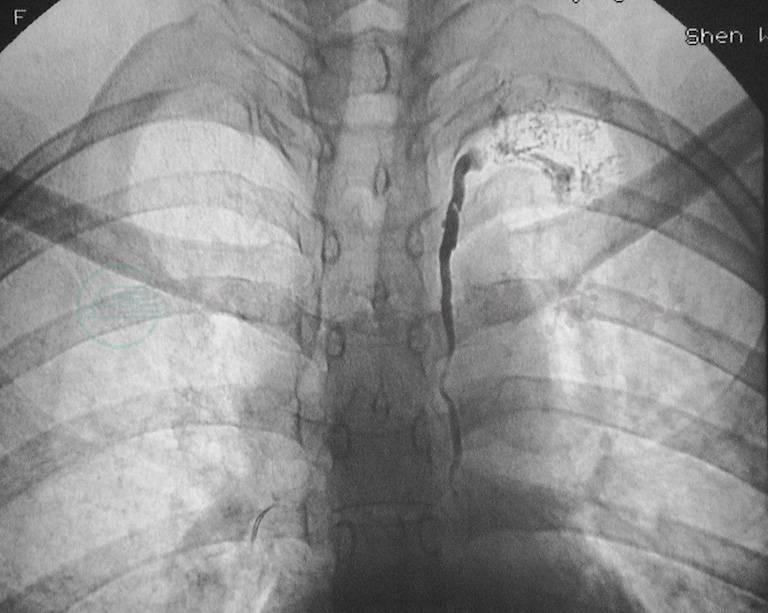
图6直接淋巴管造影显示胸导管出口梗阻,碘油向颈淋巴干、锁骨下淋巴干反流
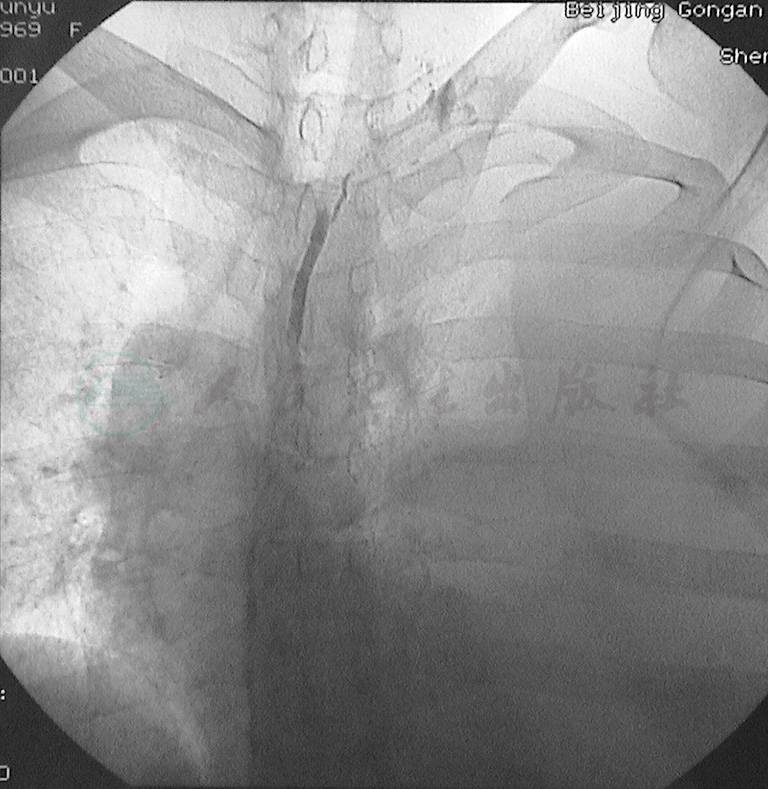
图7直接淋巴管造影显示胸导管颈段发育不全、狭窄
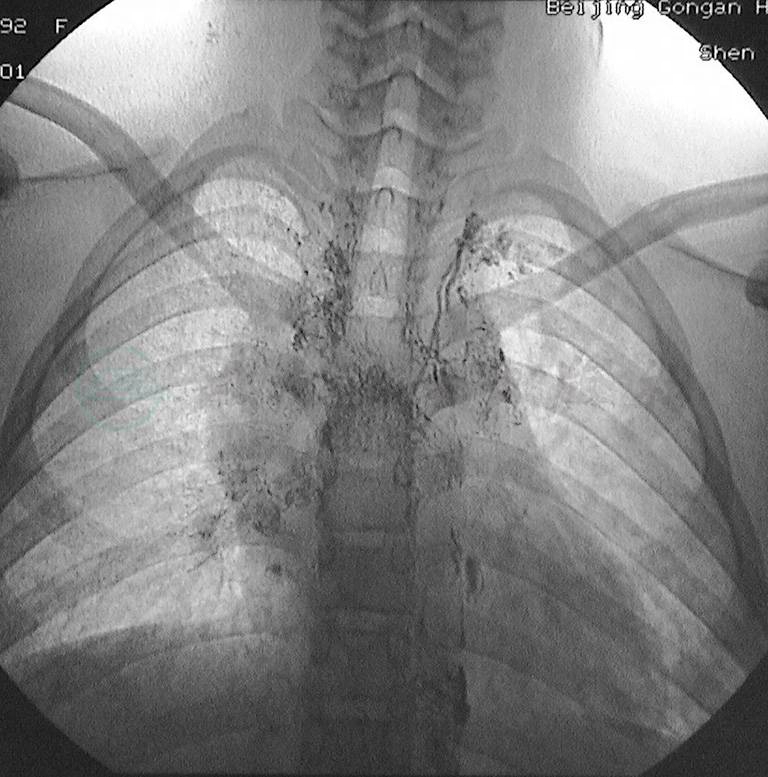
图8直接淋巴管造影显示胸导管呈多干,末端梗阻,碘油向右胸导管、纵隔及支气管淋巴干反流
3.腹膜后淋巴管扩张、瓣膜功能不全与乳糜反流
腹膜后淋巴管扩张、瓣膜功能不全是乳糜反流的主要原因(图9)。乳糜沿腰淋巴干向远端反流。腹膜后淋巴管扩张、瓣膜功能不全既可以是原发性淋巴管结构发育缺陷,也可能是继发于胸导管的病变。腰淋巴干发生乳糜反流后,将进一步引起该区域淋巴管的病理性改变:淋巴管管壁肌层增生,炎症细胞浸润,蛋白质与乳糜渗漏的刺激,造成管壁外膜及其周围邻近组织的纤维组织增生,加重乳糜回流的障碍。一方面管壁增厚,管腔狭窄,肌层变性缺乏收缩功能,乳糜运行迟延、淤滞;另一方面出现液体双向流动。这种淋巴液引流的动力学改变,促使淋巴管反流区域与反流程度增大,进而引起淋巴管与乳糜管更广泛的交通,使病变区域扩大,反流区域淋巴管充满乳糜,淋巴管扩张并数目增多,影像学检查可见脊柱前明显增厚的呈密集的束状或串珠样的淋巴管丛(图10、图11)。
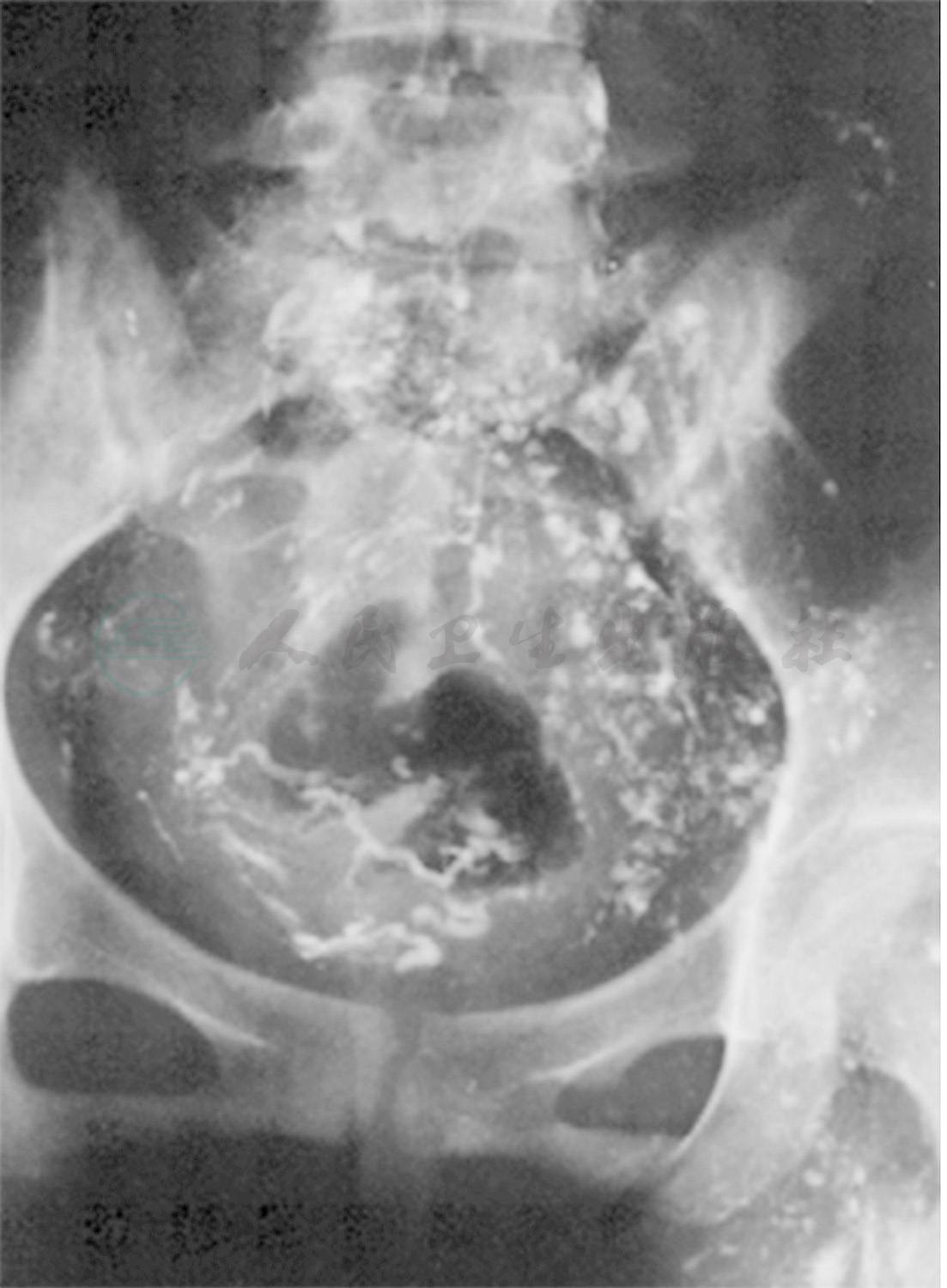
图9直接淋巴管造影显示盆腹膜后淋巴管扩张、迂曲、反流、串珠样改变
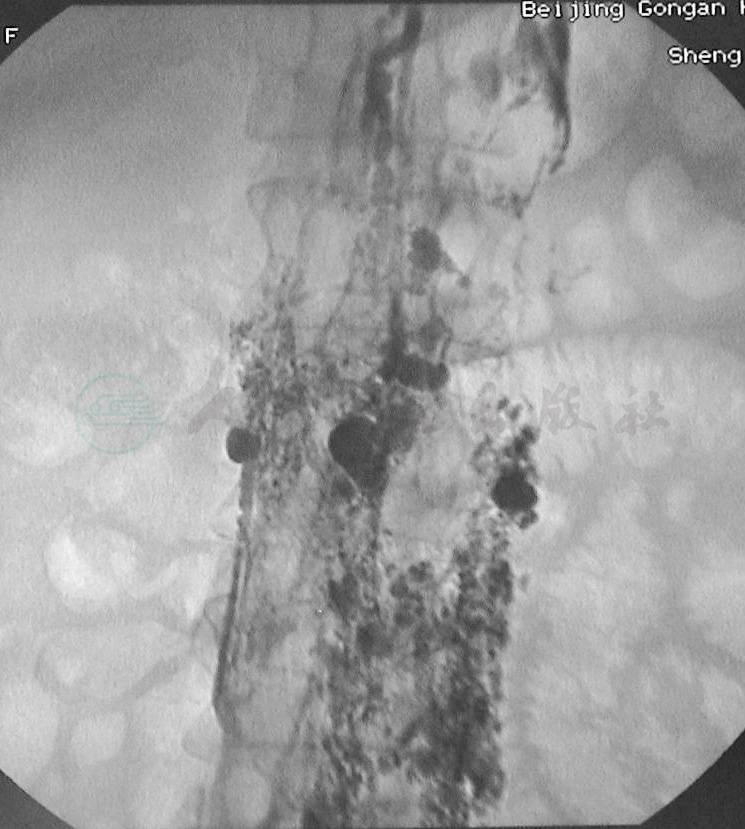
图10直接淋巴管造影显示脊柱前淋巴管扩张、淋巴管囊性变
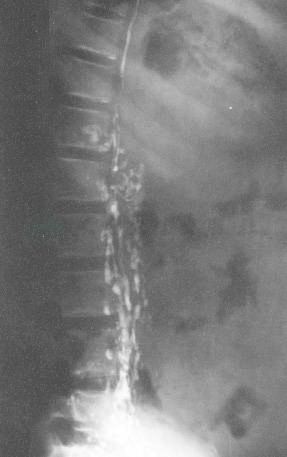
图11直接淋巴管造影:腹段侧位片,显示脊柱前淋巴管扩张,串珠样
(1) 常见的乳糜反流范围:沿胰腺后、下腔静脉及腹主动脉、腰、髂淋巴管下行,至腹股沟淋巴结,反流局限于腹膜后范围。
(2) 腹膜后淋巴管反流加重,进一步造成腹膜后脏器的乳糜反流如肝脏乳糜反流(图12)、胰腺乳糜反流(图13)、脾的乳糜反流、肾乳糜反流、子宫阴道乳糜反流等。值得注意的是:脏器的乳糜反流并不意味着该脏器乳糜漏的发生。
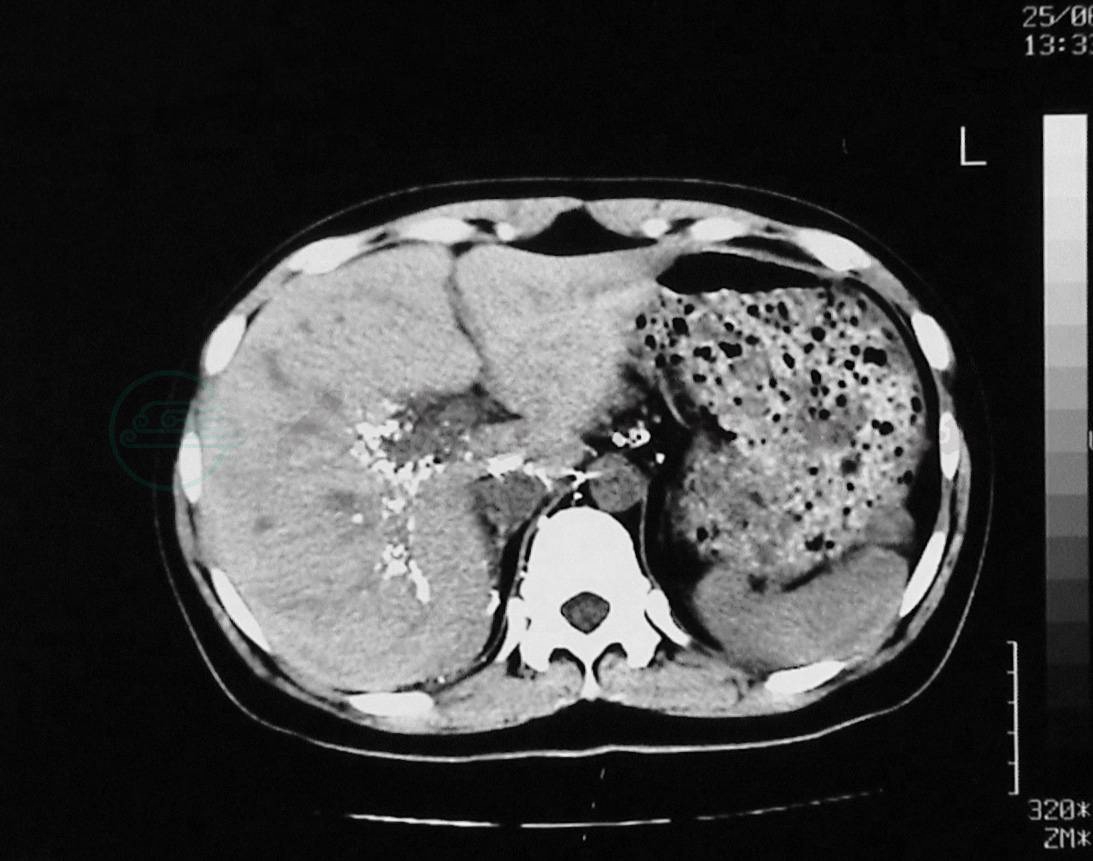
图12LCT显示碘油反流进入肝脏
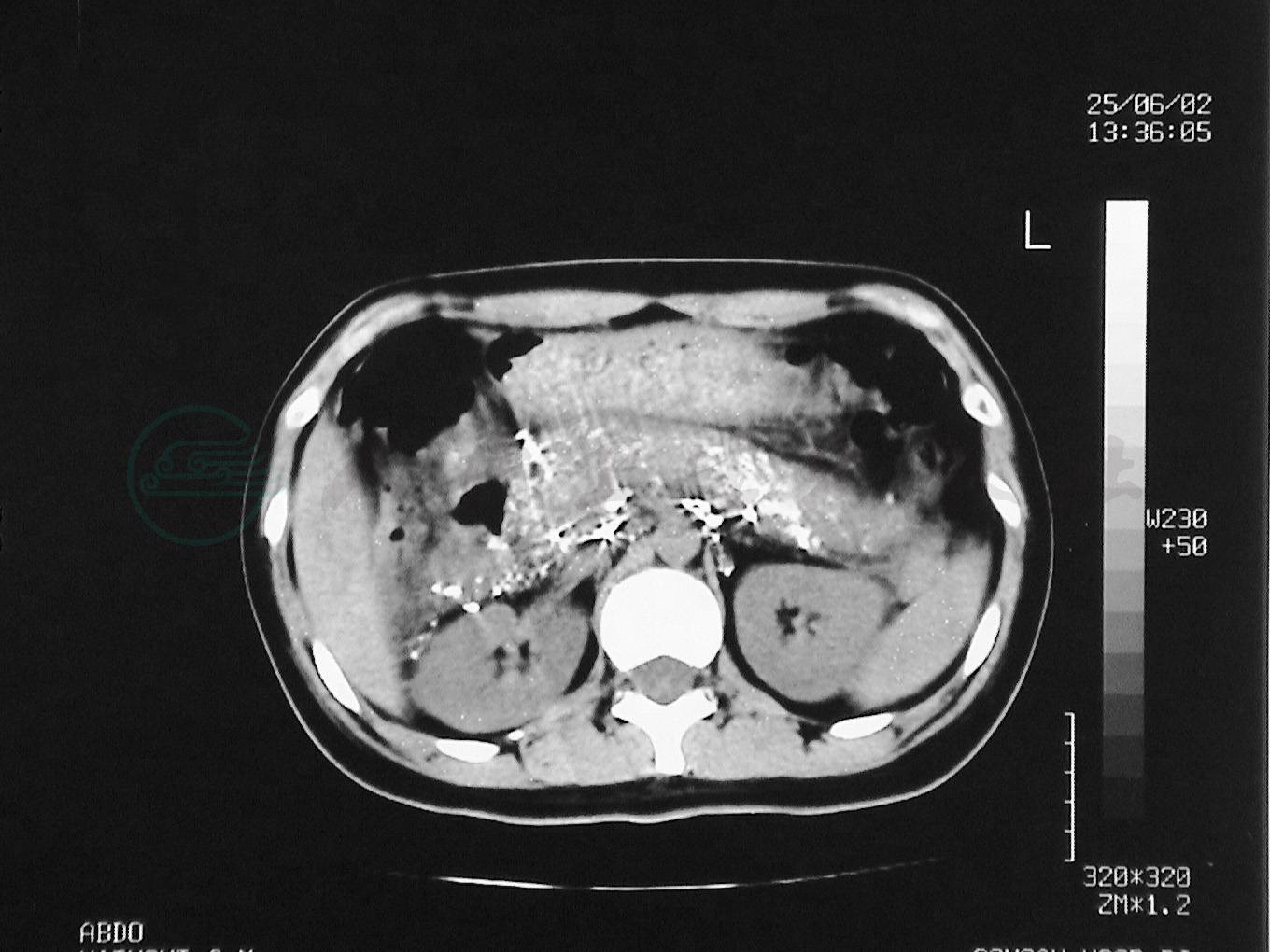
图13LCT显示碘油反流进入胰腺
(3) 乳糜反流至髂外淋巴结、腹股沟深淋巴结后,如再突破腹股沟上群浅淋巴结,则造成腹股沟区及髂部的乳糜囊肿或乳糜瘘,如突破腹股沟下内侧群浅淋巴结,则造成会阴部的乳糜囊肿或乳糜瘘。
(4) 乳糜反流突破髂外淋巴结、腹股沟深淋巴结及大隐静脉根部的腹股沟下外侧群浅淋巴结,乳糜向下肢皮下及皮肤反流,导致下肢乳糜反流性淋巴水肿。
4.腹膜后淋巴管发育不全
淋巴管发育不全在原发性肢体淋巴水肿的病理结果中常能见到。而在乳糜性腹水的诊断中,只有通过淋巴管影像检查,发现腹膜后淋巴管无法显示,才能提示腹膜后淋巴管发育不全的诊断。这样的病例,很难进一步了解腹膜后淋巴管、胸导管的病变情况,仅能提示肠淋巴干可能存在乳糜淤滞,乳糜性腹水可能来源于肠壁或肠系膜的淋巴管和乳糜囊肿。
5.腹膜
腹膜缺损(图14)在乳糜性腹水的手术探查中可以见到,这是腹膜后淋巴管瘘乳糜液进入腹腔的途径之一。腹膜缺损可以是腹膜淋巴管囊肿破裂后的结果,也可能是原发性的。手术造成的乳糜性腹水,腹膜的损伤与腹膜后淋巴管的损伤以及乳糜性腹水,是序贯发生的。腹膜有吸收乳糜液的功能,这可以在乳糜性腹水的保守治疗中,乳糜液的实验室检查结果予以证实,重度的乳糜性腹水,腹膜的吸收功能受到严重影响。
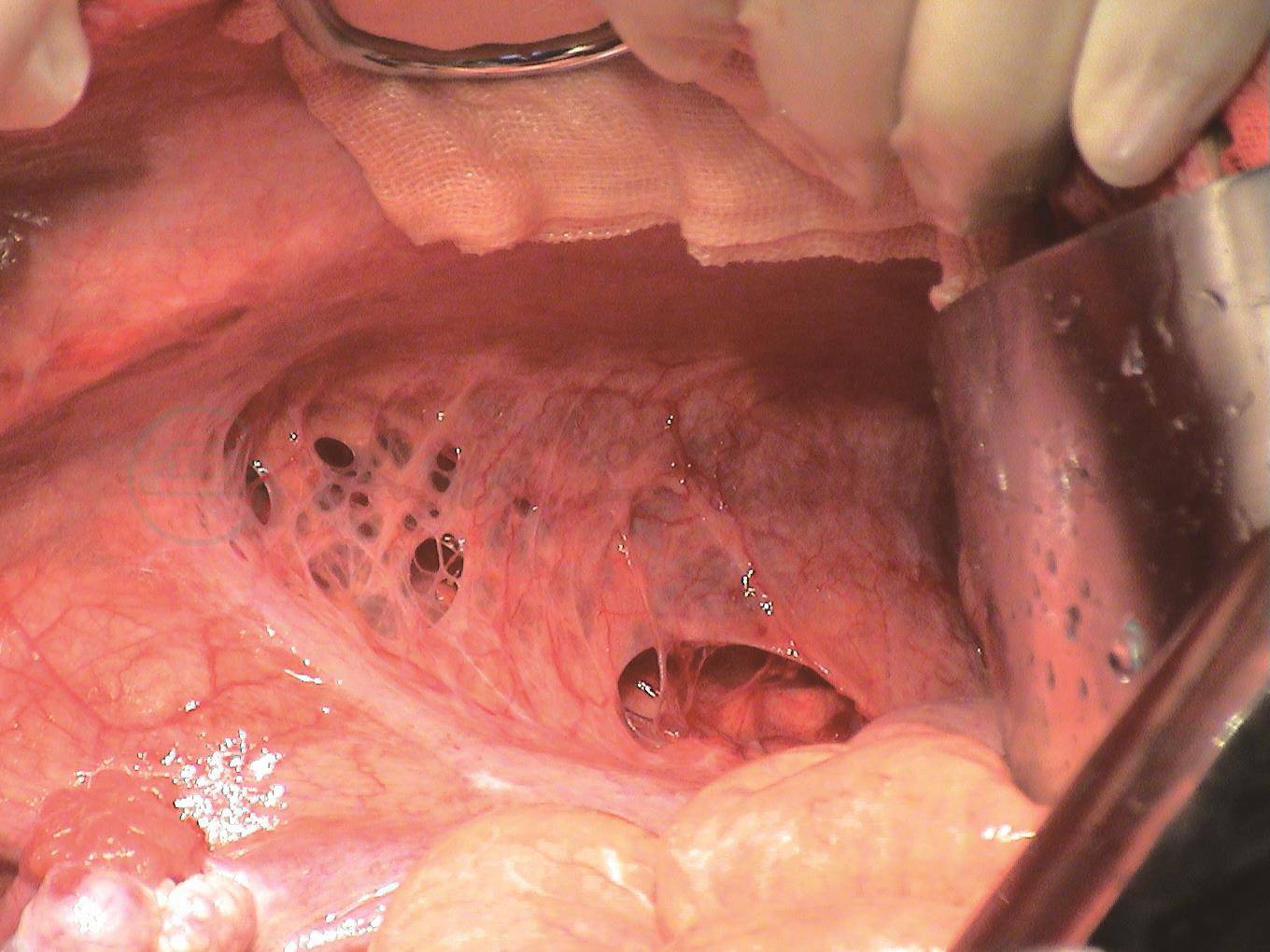
图14术中照相显示腹膜缺损
6.横膈
横膈上的食管裂孔、腹主动脉裂孔是乳糜液通往胸腔的重要通道。横膈下淋巴前、后、外侧淋巴管穿过膈肌达膈上,与膈上淋巴前、后、外侧淋巴管两组之间存在着广泛密集的相互交通。膈肌小孔:Leveen发现了另一种经横膈由下至上的交通形式。腹水患者中,有6%的患者伴有胸水,是由于腹水通过膈肌小孔进入胸腔,67%发生在右侧,17%为左侧,16%为双侧。这种膈肌小孔平时由膈肌的胸膜、腹膜所覆盖,形成小疱,呼吸时突向胸腔,当腹水形成、腹压增高时可导致破裂,形成一单向瓣,呼吸的作用,使腹水进入胸腔,但不反向流动,孔的直径约1mm。乳糜性腹水也可通过膈肌小孔进入胸腔,通过淋巴核素显像检查以明确诊断。
7.淋巴结
从解剖和生理的角度来看,淋巴结是淋巴管回流途径中,必不可少的环节。而在乳糜性腹水患者的直接淋巴管造影中,可以见到乳糜反流途中常伴淋巴结缺如,或迂回绕过淋巴结,也可中止于淋巴结、使淋巴结窦内扩张,造成淋巴结内、淋巴结的输入淋巴管或其远端更细的淋巴管内出现乳糜,甚至形成大小不等的囊肿或皮肤淋巴囊疱。压力增加即可使含乳糜的薄壁淋巴管或囊疱破裂。腹膜后的淋巴结似乎无法阻止腹膜后广泛的乳糜反流。腹股沟淋巴结在下肢乳糜反流中,起重要的作用。
8.乳糜囊肿
乳糜囊肿可以是先天性的,也可继发形成或后天加重。乳糜囊肿的形成主要发生在四个部位:肠系膜区域的淋巴管、腹膜后集合淋巴管、腹股沟区域及下肢的皮肤。
9.乳糜旁路反流现象
腹膜后淋巴管发育不全常伴有下肢的淋巴水肿,此淋巴水肿为淋巴液淤滞型,但依然可以是乳糜反流型,在此类淋巴水肿中,淋巴旁路代偿回流现象值得关注。
一位14岁重庆籍的女性患者有血性乳糜性胸水腹水,同时伴右下肢乳糜反流性淋巴水肿,但直接淋巴管造影却显示腹膜后淋巴管发育不全,出人意料(图15)。腹膜后淋巴管发育不全伴下肢的乳糜反流性淋巴水肿,我们认为:腹膜后淋巴管发育不全,下肢乳糜反流并非通过淋巴管主淋巴干,而是通过其他途径反流至下肢淋巴管,故称之为乳糜旁路反流现象。推测腹膜后淋巴管发育不全既引起下肢淤滞型淋巴水肿,同时又引起肠淋巴干的乳糜淤滞,肠淋巴干乳糜代偿回流与下肢淋巴水肿的代偿回流汇合,乳糜反流至下肢,此种代偿与反流是双向性的,因此下肢淋巴液的乳糜含量不高。
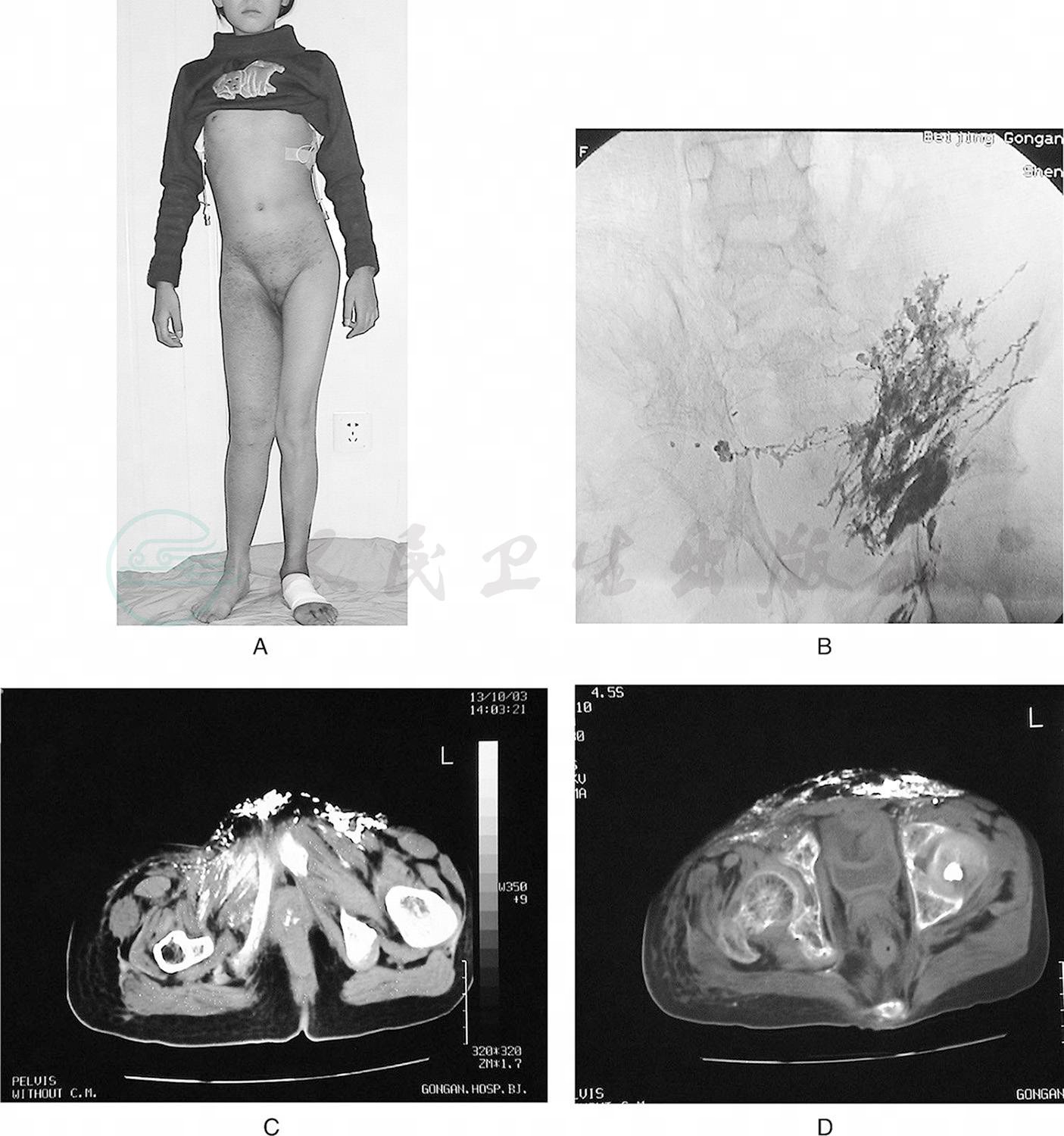
图15腹膜后淋巴管发育不全伴右下肢乳糜反流性淋巴水肿患者的体征及影像
A.女性,14岁,乳糜胸腹水。带双侧胸腔引流管入院。患者有右下肢淋巴水肿,右大腿及下腹部皮肤色素沉着。骨盆畸形。B.经左足背直接淋巴管造影显示:腹膜后淋巴管发育不全,腹壁淋巴管扩张,并向对侧反流。C.LCT显示:造影剂向阴道、阴唇、腹壁、骨盆、对侧大腿肌层反流。D.LCT显示:碘油进入股骨头
乳糜旁路反流推测可能经下列途径:
(1) 肠系膜乳糜淋巴管→腹膜淋巴管路径
(2) 肠系膜乳糜淋巴管→肠系膜下血管伴行的淋巴管路径
(3) 肠系膜乳糜淋巴管→精索或卵巢血管伴行的淋巴管路径
(4) 肠系膜乳糜淋巴管→骨(脊椎、骨盆)淋巴管路径
(5) 肠系膜乳糜淋巴管→神经通路伴行的淋巴管路径
10.淋巴管与血管的混合性病变
乳糜性腹水为血性液,约占乳糜性腹水的10%~20%,尤以先天性乳糜性腹水居多,在部分患者,手术探查及病理证实有淋巴管与血管的混合性病变。
11.乳糜漏出
乳糜淤滞和反流是乳糜回流障碍最基本表现,最终会在淋巴管发育最薄弱的部位发生乳糜渗漏,腹腔及腹膜后是乳糜渗漏发生的最常见的部位。影像学上可以看到:乳糜淤滞和反流可能发生发展以致涉及多个脏器,但随诊观察发现,乳糜性腹水发生后,并非进行性地发生乳糜尿、下肢乳糜反流性淋巴水肿等。乳糜性腹水的发生意味着淋巴管内乳糜淤滞可能获得明显减轻。
乳糜漏出主要为腹腔内瘘和腹膜后淋巴管瘘。腹腔内瘘和腹膜后淋巴管瘘均可造成乳糜性胸水。
集合淋巴管破裂能产生肉眼能明辨的乳糜漏。乳糜反流发生远端细小集合管和毛细淋巴管,使管内压增高,则形成肉眼难以辨认的渗漏,影像学检查无法发现瘘口,手术时难以找到瘘口。
(三)乳糜性腹水发生后全身的病理生理改变
乳糜渗漏,丢失大量蛋白、脂肪、糖、电解质与淋巴细胞(主要是T细胞),出现体腔积液所致的压迫症状,引起心肺功能障碍、低蛋白血症、贫血、免疫功能低下,如不及时纠正,将危及生命。
1.心肺功能障碍
严重的乳糜性腹水或同时伴有乳糜性胸水的患者,可因体腔积液引起横膈抬高、纵隔移位、心肺受压,造成心肺功能障碍。
2.消瘦、贫血、低蛋白血症与恶病质
严重的乳糜性腹水,腹压升高可造成食欲减退、肠道消化吸收不良;伴肠淋巴扩张,可造成乳糜、蛋白向肠腔内丢失;反复的穿刺引流,可使体内乳糜及淋巴液的大量丢失;血性乳糜液含有大量的血液成分。上述原因可造成患者严重的消瘦、贫血、低蛋白血症与恶病质。
3.免疫功能低下
乳糜性腹水患者,临床上主要表现为血液淋巴细胞绝对数的降低,意味着细胞免疫功能的损害。原因一是重度的蛋白血症和营养不良,二是乳糜液的丢失会同时伴有大量淋巴细胞的丢失。
(一)实验室检查
1.血尿便常规检查
血细胞及淋巴细胞计数,大便做脂肪滴的镜检。
2.血生化全项检查、凝血机制的检查
患者常表现为中重度的低蛋白血症、低脂血症,电解质紊乱,同时有低钙、低镁等。
3.乳糜液分析
(1)乳糜液外观:
典型的乳糜液外观为乳白色。不同的患者,乳糜液外观性状区别很大,也可表现为黄色、灰黄色甚至灰绿色的混浊液体。主要影响因素为乳糜浓度、在体腔存留时间长短、有无血液成分、血液含量的多少、红细胞破坏后血红蛋白的代谢改变等(图4-2-1)。
(2)乳糜液常规+生化:
真性乳糜呈牛乳样外观,无气味,比重大于1.012,pH呈碱性。乳糜试验阳性。腹水生化定量:经腹腔穿刺抽出乳糜性腹水,进行生化定量分析而确立诊断。成人血清油三酯<1.7mmol/L(<1.5g/L)。根据Jahsman的标准:腹水三酰甘油大于血清中含量或三酰甘油大于1.1g/L(约1.25mmol/L),可以确诊乳糜性腹水。从我们的经验看,腹水三酰甘油最低0.3mmol/L,仍通过淋巴管造影确定乳糜瘘,因此,腹水三酰甘油0.3mmol/L以上,仍需重视。
(3)乳糜液的细菌培养:
乳糜液的细菌培养常呈阴性。
4.其他病原检查
需注意肿瘤、结核病、丝虫病等,实验室检查肿瘤标记物、PPD、抗结核抗体、血沉、血微丝蚴等。
(二)影像学诊断
通过乳糜定性、定量试验确定为乳糜液,做出了乳糜性腹水的诊断,并不意味着诊断的完成,恰恰相反,乳糜性腹水的确立,标志着进一步诊断的开始。
1.胸片
可明确有无胸水,观察治疗中乳糜性胸水量的变化,除外胸部疾病。立位腹平片在乳糜性腹水的诊断治疗中,主要用来做直接淋巴管造影术前、术后对照。
2.超声
可判定有无腹水、腹水量的多少;肝脏情况;腹腔脏器有无其他病变及其与乳糜性腹水因果关系;诊断腹腔脏器的肿瘤病变。彩色多普勒可检测是否伴有血管病变,一例腰椎手术后左下肢静脉血栓并放置下腔滤器的患者,发生严重乳糜性腹水及四肢水肿,经反复检查拟诊肺栓塞后肺动脉高压症,后经彩超发现下腔静脉发生动静脉瘘,封堵后迅速痊愈,体现了超声诊断的价值。
3.淋巴核素显像
是重要的检查项目。核素淋巴显像图像全面,容易显示扩张淋巴管,发现核素漏出(图16)。定性准确,对临床诊断治疗有重要意义。
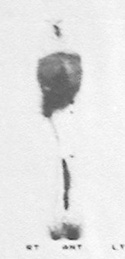
图16核素淋巴显像显示右下肢淋巴水肿、乳糜腹、胸导管末端梗阻
4.直接淋巴直接造影
1943年Servelle经乳糜反流到外踝后粗大的淋巴管,进行世界第一例直接淋巴管造影。迄今为止,直接淋巴直接造影是诊治乳糜回流障碍必不可少的手段,能清晰显示淋巴管腔内影像、回流途径与反流、淋巴回流的动力学改变,部分病例能显示瘘口部位和漏出后走向。
因乳糜性腹水患者,可能存在多部位的淋巴管结构缺陷,因此,自足背至胸导管进入左颈静脉角的淋巴管系全程动态影像十分重要。根据病情选择一侧下肢足背切开、手术显微镜下淋巴管穿刺造影,亦可经肿大淋巴结、乳糜管、乳糜疱和乳糜囊肿注药,如合并原发性淋巴水肿、淋巴管发育不全,结缔组织增生,找不到淋巴管,则可选择另侧下肢。一般采用碘油造影剂,但应防止碘油错误注入血液循环,或经胸导管大量进入造成肺栓塞。如有严重的漏出、大的囊肿或淋巴管瘤,碘剂潴留余此区域,胸导管常不能显示。一侧下肢碘油造影剂剂量可达到18ml,一般不超过24ml。
5.直接淋巴管造影后的CT影像
对淋巴管疾病直接淋巴管造影后的患者,选择性做CT检查(简称淋巴管增强CT,lymphatic contrast computed tomography,LCT)以进一步探讨淋巴管疾病的诊断、认识淋巴管疾病的病理生理过程。
普通CT影像对淋巴管结构难以有阳性发现。LCT影像,能精细地显示造影剂分布状况,清楚地显示造影剂与周围脏器的关系,在直接淋巴管造影基础上,能更全面地了解淋巴管病变范围与准确部位,能发现淋巴管造影的资料遗漏,对乳糜回流障碍的诊断,以及对手术方式的选择,尤其是对要结扎的淋巴管或要切除肿物的准确定位,有重要作用,还能发现骨骼淋巴管病变、碘油进入骨骼结构等。因此,在直接淋巴管造影不能做出判断时,可选择行LCT检查。但因其影像是平面的,不能准确提供造影剂与周围组织脏器的关系,因人为选择摄片区域和时间,可能造成影像资料无意丢失。
6.MRI
在淋巴管疾病诊断上的应用正逐渐增多,在乳糜性腹水的诊断上,对腹膜后淋巴管系扩张性病变及范围,有较好的认识。MRI应在超声、淋巴核素显像、直接淋巴管造影、增强的淋巴管CT等检查后,有针对性地进行。而先进的3.0T全数字MRI对大淋巴管结构包括胸导管、乳糜池等的重建影像,有重要价值。
7.腹腔镜
肠淋巴干及所属淋巴管缺乏有效的显影手段,可采用腹腔镜检查以确定肠管、肠系膜及腹腔内的其他病变。
8.其他检查
必要可行消化道造影、胃镜、肠镜、胶囊内镜、血管造影等。











