 去看看
去看看


高血压是在世界范围内发病率位于首位的慢性疾病。它会增加脑卒中、冠心病、心力衰竭、肾衰竭和认知障碍的发病风险,是2011年导致全世界700万~800万人死亡的根源。降压治疗能减少心血管并发症的发生。据估计,在法国有1200万的患者接受降压治疗。
自30多年前开始,国内及国际的学术学会就针对高血压的治疗颁发指南,但是,尽管有这些文件,高血压还是没有得到充分的诊断、治疗和控制。在法国,20%已确诊高血压的患者没有得到治疗,进行治疗的高血压患者中50%没有得到控制。这说明,指南还没有对大众产生充分的影响。
为了改善法国现有高血压患者的治疗状况,法国高血压学会强调此次高血压治疗指南具备以下几个特征:实用性,概括性,可读性,在医学专业人士和患者中都要得到广泛的推广,并将开展针对该指南应用效果的评估。
为了该指南的顺利实施,需遵循以下几点:
(1)促进高血压治疗的日常实践的效用。
(2)用概括的形式提供指南,控制文件页数。
(3)为高血压患者提供一个简单易懂的版本,从而有利于患者血压的监测。
(4)加强高血压患者长期治疗的宣传教育和参与积极性。
(5)结合先前指南中涉及的参考书目,并参考系统评价、会议共识、荟萃分析及近年来发表的国际国内指南。不要给最近发表的治疗相关的论文和中立的结果太大的权重。
(6)避免将证据太弱的主题纳入指南。
(7)为了使指南在医学专业人士中得到更好的推广,将提出与卫生局、国家医疗保险、国家健康预防教育学会合作。希望该指南不仅能在医生中实践,并且能在其他医疗职业(药剂师,护士)的人群中得到广泛的推广。
(8)针对该指南在患者中的影响,将建立在指南实施后对接受降压治疗人群的流行病学调查基础上进行评估。
一、开始治疗前
对于怀疑有高血压的患者,推荐对其饮食和生活习惯进行评估,大量证据已证实这一点对患者血压的控制有益。同时应安排1个月后的门诊随访。在门诊随访时,需患者携带初次生化检查和自测血压或动态血压的结果。如果确诊患有高血压病,需专门安排1次告知患者高血压诊断及相关注意事项的门诊随访(表1)。

表1 告知患者高血压病诊断及相关信息的随诊

续表
1.1 确诊高血压病
就诊时,患者血压≥140/90mmHg可怀疑患有高血压病。除非是重度高血压,即血压≥180/110mmHg,否则推荐在开始应用降压药治疗之前,应用自测血压或动态血压监测来确认患者有无高血压病。
1.2 饮食和生活习惯的评估和随访
①减少盐的摄入量;②适当规律运动;③如果伴有超重,则应控制体重;④减少过多的酒精摄入;⑤多吃水果和蔬菜;⑥戒烟。
1.3 初次的系统性检查
①详细追问病史,并寻找引起或加重高血压的因素;②生化检查,包括血电解质、肌酐及肾小球滤过率估算值、空腹血糖、血脂及尿蛋白,仅推荐糖尿病的患者检查尿微量白蛋白;③静息心电图,如有低血钾、肾功能不全、蛋白尿的情况,应怀疑高血压可能为继发性。
1.4 安排一次告知高血压病诊断及相关注意事项的门诊随访
此次门诊需有充足的时间对患者进行专门教育并与患者充分沟通,完成以下诸项工作:①告知患者高血压相关的风险;②解释降压治疗的益处;③明确治疗目的;④建立短期及长期的治疗计划;⑤与患者交流其能否遵守个人治疗计划的个人原因(方便与不方便之处),权衡利弊进行选择。
二、初诊疗计划(最初的6个月)
2.1 血压在最初的6个月内得到控制
患者需每月到医院随诊,直至达到目标血压值,即包括糖尿病及肾病患者在内,自测血压收缩压130~139mmHg,舒张压低于90mmHg。对于一些患者,可根据专科医生的意见,将目标定得更为严格。
2.2 优先使用以下5种已证实可预防高血压病患者心血管并发症的降压药物
按照应用的先后顺序来排序,依次为噻嗪类利尿剂、β受体阻滞剂、钙拮抗剂、血管紧张素转化酶抑制剂(ACEI)、血管紧张素受体拮抗剂(ARB)。β受体阻滞剂对脑血管意外的预防作用弱于其他类降压药。
2.3 个体化选择首个降压药
(1)由于有效性和耐受性的因素影响,一种ARB或者ACEI类的药物作为首个降压药物的应用时间较一种利尿剂或者β受体阻滞剂作为首个降压药的应用时间更持久,钙离子拮抗剂处于中间的位置。即患者开始降压治疗后,综合考虑药物的有效性及患者对药物的耐受性,可持续使用的单个药物的时间为ARB/ACEI>钙拮抗剂>利尿剂/β受体阻滞剂)。
(2)对于伴有尿微量白蛋白或蛋白尿阶段的糖尿病患者,首选ACEI或ARB。
(3)同一种类的降压药中,由于不同药物间药理学的差异,不同药物的药效和耐受程度可能不同。
(4)优先使用每日服药1次的药物。
(5)法国市场上流通的各类降压药物有相似的降压效果,它们会使一部分患者混淆,医生和药剂师需要考虑到这一点,充分告知患者。
2.4 两种药物的联合应用
如果单药治疗1个月后患者血压没有得到控制,优先选择含有两种药物的固定复方制剂。在血压没有达标的情况下,可在加用第3种药物前,尝试不同双联药物组合(药物剂量和成分)。不推荐两种肾素-血管紧张素系统阻滞剂(ACEI,ARB,肾素抑制剂)联合使用。β受体阻滞剂和利尿剂的组合可能会增加罹患糖尿病的风险。
2.5 确保良好的耐受性
(1)应用降压药物有时会发生一些不良反应,这些不良反应在停药后会好转,这种情况医生需处方另一种降压药。
(2)确保没有直立性低血压的发生,尤其是对于老年患者、肾功能不全患者及糖尿病患者。
(3)对于肾素血管紧张素系统阻滞剂和(或)利尿剂,在每次开始使用或调整剂量后,或一次合并事件后,建议对患者进行一次血电解质、血肌酐、估算的肾小球滤过率的检查。
(4)在患者脱水的情况下,利尿剂、ACEI、ARB和肾素抑制剂需暂时停药。
三、长期治疗计划(6个月之后)
3.1 包括最优剂量的一种肾素-血管紧张素系统阻滞剂、一种噻嗪类利尿剂及一种钙拮抗剂的3药联合治疗6个月,血压仍没有得到控制的情况
①确保良好的治疗依从性;②监测血压;③向高血压专科医师征求意见,寻找是否有继发性高血压和(或)提供其他组合的降压药。
3.2 血压得到控制的情况
每3~6个月随访1次
(1)评估血压水平(推广自测血压)、症状和监测有无心血管并发症;
(2)回顾治疗的目标;
(3)制订个体化的、能在中期达到的目标;
(4)鼓励继续治疗(正面强化);
(5)确保对并发症的筛查和随访,尤其是患有糖尿病和肾功能不全的患者;
(6)每年监测一次生化指标,包括电解质、血肌酐和肾小球滤过率。存在并发疾病时,检查可更加频繁,特别是存在肾功能不全,或者发生过导致肾功能不全的事件(尤其是脱水)时。
3.3 依从性差时的降压治疗
实行针对个人体能改善依从性的策略(简化治疗方案,停用耐受性差的药物,使用放置药丸的小匣子,推广自测血压,重新进行宣教)。
3.4 推广自测血压
(1)连续3天在早餐前和晚上入睡前各测量3次坐位血压,测量之间需间隔数分钟;
(2)在门诊随访时,应将监测的自测血压结果交给医生;
(3)正确的自我血压监测有助于确定治疗用药与患者反应之间的关系。
3.5 年龄大于80岁的患者推荐
(1)收缩压目标值低于150mmHg,无体位性低血压;
(2)应用不超过3种降压药;
(3)评估认知功能[用简明精神状态检查表(MMSE)测试]。
3.6 伴发心血管并发症的患者推荐
(1)维持目标血压(收缩压130~139mmHg之间,舒张压<90mmHg),并通过一次自测血压或动态血压监测确认;
(2)调整治疗方案,首选适应证中也有有益于该种疾病的降压药物;
(3)根据专科指南来调整相关治疗方案(生活方式和饮食习惯,抗血小板聚集药物,降糖药物,调脂药物)。
从对患者开始治疗前、初期诊疗计划到最后的长期治疗计划,对整体的治疗流程作一总结(表2)。
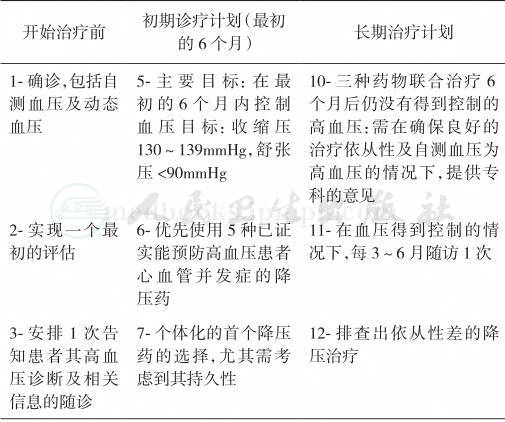
表2 高血压门诊

续表