 去看看
去看看


1.概念 盆腔器官脱垂(pelvic organ prolapse,POP)是由于盆底肌肉和筋膜组织薄弱造成的盆腔器官下降而引发的器官位置及功能异常,主要症状为阴道口组织物脱出,可伴有排尿、排便和性功能障碍,不同程度地影响患者的生命质量。POP是中老年妇女的常见疾病。
2. 病因 POP来源于支持结构的损伤,病因包括:①分娩损伤;②绝经后雌激素减低、盆底组织萎缩退化,或者盆底组织先天发育不良;③在上述病因基础上,长期腹内压增加。
3. POP的分度和分类
(1) POP 的分度
1) 传统的子宫脱垂分度:患者取膀胱截石位,根据屏气时宫颈、宫体的位置对子宫脱垂进行分度。
Ⅰ度轻:子宫颈外口达坐骨棘水平以下,但未达到处女膜缘。
Ⅰ度重:子宫颈已达处女膜缘,但未超过该缘,检查时在阴道口见到子宫颈。
Ⅱ度轻:子宫颈已脱出于阴道口外,但宫体仍在阴道内。
Ⅱ度重:子宫颈及部分宫体已脱出于阴道口外。
Ⅲ度:子宫颈及子宫体全部脱出于阴道口外。
2) 阴道前壁、后壁膨出分度:以患者用力屏气时膨出的程度来分度。
Ⅰ度:阴道壁达处女膜缘,但未膨出于阴道外。
Ⅱ度:部分阴道壁已膨出于阴道外。
Ⅲ度:阴道壁已全部膨出于阴道外。
目前国内外较为广泛接受和采用的盆腔器官脱垂定量分期法(pelvic organ prolapse quantitation,POP-Q)。利用解剖指示点与处女膜的关系来界定盆腔器官的脱垂程度。与处女膜平行以0表示,位于处女膜以上用负数表示,处女膜以下则用正数表示。测量值均为厘米表示(表15-1,图15-1)。
阴裂的长度(gh)为尿道外口中线到处女膜后缘的中线距离;会阴体的长度(pb)为阴裂的后端边缘到肛门中点距离;阴道总长度(TVL)为总阴道长度。

图15-1 POP-Q的6点解剖位置及阴裂、 会阴体、 阴道长度示意图
引自:临床诊疗指南.妇产科学分册:2024修订版.第1版.ISBN:978-7-117-35915-3
表15-1 盆腔器官脱垂评估指示点(POP-Q)
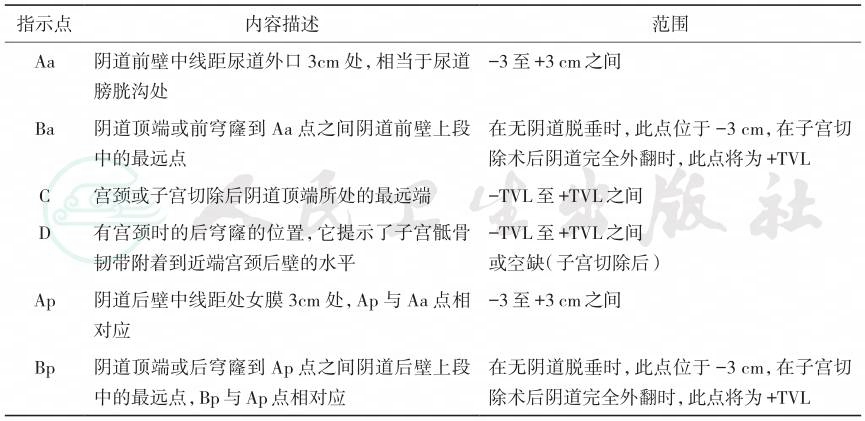
| 指示点 内容描述 范围 |
| Aa 阴道前壁中线距尿道外口3cm处,相当于尿道 膀胱沟处 -3至+3 cm之间 Ba 阴道顶端或前穹窿到Aa点之间阴道前壁上段 中的最远点 在无阴道脱垂时,此点位于-3 cm,在子宫切 除术后阴道完全外翻时,此点将为+TVL C 宫颈或子宫切除后阴道顶端所处的最远端 -TVL至+TVL之间 D 有宫颈时的后穹窿的位置,它提示了子宫骶骨 韧带附着到近端宫颈后壁的水平 -TVL至+TVL之间 或空缺(子宫切除后) Ap 阴道后壁中线距处女膜3cm处,Ap与Aa点相 对应 -3至+3 cm之间 Bp 阴道顶端或后穹窿到Ap点之间阴道后壁上段 中的最远点,Bp与Ap点相对应 在无阴道脱垂时,此点位于-3 cm,在子宫切 除术后阴道完全外翻时,此点将为+TVL |
引自:临床诊疗指南.妇产科学分册:2024修订版.第1版.ISBN:978-7-117-35915-3
POP-Q按以下的3×3格表(表15-2)记录,将盆腔器官脱垂按脱垂程度分为5期(表15-3)。
表15-2 记录POP-Q的3×3格表

| 阴道前壁 (anterior wall ,Aa) 阴道前壁 (anterior wall,Ba) 宫颈或穹窿 (cervix or cuff,C) 阴裂大小 (genital hiatus,gh) 会阴体长度 (perineal body,pb) 阴道总长度 (total vaginal length,tvl) 阴道后壁 (posterior wall,Ap) 阴道后壁Bp (posterior wall,Bp) 阴道后穹窿 (posterior fornix,D) |
引自:临床诊疗指南.妇产科学分册:2024修订版.第1版.ISBN:978-7-117-35915-3
表15-3 盆腔器官脱垂分度(POP-Q分类法)

| 分度 内容 |
| 0 无脱垂Aa、Ap、Ba、Bp均在-3 cm处,C、D两点在阴道总长度和阴道总长度-2 cm之间,即C 或D点量化值≤(TVL-2) cm Ⅰ 脱垂最远端在处女膜平面上>1 cm,即量化值<-1 cm Ⅱ 脱垂最远端在处女膜平面上<1 cm ,即量化值≥-1 cm,但≤+1cm Ⅲ 脱垂最远端超过处女膜平面>1 cm,但<阴道总长度-2 cm, 即量化值>+1 cm,但<(TVL-2) cm Ⅳ 下生殖道呈全长外翻,脱垂最远端即宫颈或阴道残端脱垂超过阴道总长-2cm,即量化值≥ (TVL-2)cm |
引自:临床诊疗指南.妇产科学分册:2024修订版.第1版.ISBN:978-7-117-35915-3
(2) POP的分类:既往根据脱垂的部位,POP可以分为子宫脱垂、阴道穹窿脱垂、阴道前壁膨出、阴道后壁膨出及直肠子宫陷凹疝等。膀胱膨出、直肠膨出的传统提法由于应用广泛,也仍然适用。
1. 症状 仔细询问病史,全面了解患者的临床症状及严重程度。
(1) 盆腔坠胀感或压迫感。
(2) 性功能改变。
(3) 尿路症状。
(4) 排便异常症状。
建议采用经中文验证的国际标准化问卷了解症状的严重程度及对患者生命质量的影响。如盆底障碍影响简易问卷7(PFIQ-7),盆底功能障碍问卷(PFDI-20)及盆腔脏器脱垂/尿失禁性功能问卷(PISQ-12)等。
2.体格检查 包括全身检查、专科检查和神经肌肉检查。
(1) 专科检查:患者取膀胱截石位,观察患者放松状态下以及屏气用力状态下的最大脱垂情况,看脱垂阴道的暴露上皮有无溃疡或糜烂。如果患者提示脱垂不能达到最大程度,可取站立位向下用力检查。三合诊检查鉴别是否合并肠疝。
(2) 神经系统检查:主要包括会阴部感觉以及球海绵体肌反射、肛门反射等。还应判定盆底肌功能。
3.辅助检查 POP是临床诊断,通过病史和盆腔检查即可获得诊断。结合患者的实际情况酌情选择其他辅助检查。
(1) 下尿路功能检查:对于POP且无压力性尿失禁症状者,可行脱垂复位后的隐匿性尿失禁试验。对于合并尿失禁的患者,建议术前常规行尿动力学检查或尿失禁的临床检查。行POP手术治疗前建议测定残余尿量和尿流率。
(2) 影像学检查:对于复杂病例建议行影像学检查。
1.一般原则 POP的处理基于它所产生的影响生活质量的症状,包括随诊观察、非手术治疗和手术治疗。对于无自觉症状的轻度脱垂(POP-Q Ⅰ~Ⅱ度,尤其是脱垂最低点位于处女膜之上)患者,可以选择随诊观察,也可以辅助非手术治疗。治疗分为非手术治疗和手术治疗,只适用于有症状的患者。
2.非手术治疗 非手术治疗应该是首先推荐给所有POP患者的一线治疗方法,包括生活方式干预、盆底肌肉锻炼和放置子宫托。
(1) 生活方式干预:避免便秘、咳嗽、负重等腹腔压力一过性或慢性增高,采取正确的负重姿势,超重者鼓励减轻体重等。
(2) 盆底肌锻炼(pelvic floor muscle exercise,PFME):对于训练效果不满意者还可辅以生物反馈治疗或电刺激等方法来增强锻炼效果。
(3) 子宫托:基本上所有的POP女性都可以选择尝试子宫托。适应证包括:患者不愿意手术治疗或者全身状况不能耐受手术治疗,孕期或未完成生育者,POP术后复发或者症状缓解不满意者,术前试验性治疗。禁忌证包括:包括急性盆腔炎症性疾病、阴道炎;严重的阴道溃疡和阴道异物;对子宫托材料过敏;不能确保随访的患者。
3.手术治疗 手术主要适用于非手术治疗失败或者不愿意非手术治疗的有症状的患者,最好为完成生育且无再生育愿望的患者。手术路径包括经阴道、经腹部和腹腔镜3种,必要时联合路径。手术治疗分为重建手术和封闭性手术。
(1) 阴道封闭性手术:将阴道管腔部分或全部关闭从而使脱垂的器官回纳至阴道内术后失去性生活功能。特别适用于无阴道性生活要求且有合并症、手术风险大的高龄人群包括LeFort部分阴道缝合术和全阴道封闭术。
(2) 重建性手术
1) 中盆腔缺陷的重建手术:术式主要有3种,即阴道/子宫/子宫颈骶骨固定术(sacrocolpopexy/ sacrohysteropexy/ sacrocervicopexy)、骶棘韧带固定术(sacrospinous ligamen fixation,SSLF)和宫骶韧带悬吊术(uterosacral ligament suspension,ULS)。传统的曼式手术也属于针对中盆腔缺陷的手术,适合症状性POP-QⅡ度以上伴子宫颈延长,无子宫病变,不存在重度阴道前、后壁膨出,要求保留子宫的患者。
2) 前盆腔缺陷的重建手术:中央型缺陷手术包括传统的阴道前壁修补术和特异部位的修补术,对于前壁缺损严重或复发患者可酌情加用网片。
3) 后盆腔缺陷的重建手术:手术方法分为传统的阴道后壁修补术和特异部位的修补术,以及会阴体修补术。阴道后壁修补时不常规使用网片。大便失禁或肛门括约肌严重缺陷可行肛门括约肌成形术。